腹腔镜手术与后穹隆切开引流术治疗盆腔脓肿的效果比较分析
2022-09-20邵玲玲
邵玲玲
(郑州圣玛妇产医院 河南 郑州 450000)
盆腔脓肿多由盆腔组织感染引起,如盆腔腹膜炎、子宫内膜炎、输卵管炎等,或盆腔术后引发感染,急性期炎症发展迅速,脓液积聚在盆腔形成脓肿。本病以育龄期女性最为高发,出现腹痛、发热等症状,若未得到及时有效的治疗,可继发不孕、异位妊娠、盆腔粘连等病变,严重影响患者生殖健康[1]。保守治疗以抗感染综合治疗为主,由于脓肿存在脓肿壁,抗生素无法进入脓肿内部,导致治疗时间长,疗效欠佳,复发率高,弊端明显[2]。手术是主要的根治方法,以往多采用开腹手术,虽能彻底排尽脓液,但创伤大,术后并发症发生率高,临床使用明显受限。近年来,微创技术在妇科手术领域发展迅速,后穹隆切开引流术、腹腔镜手术均是常用的微创术式。后穹隆切开引流术操作简单,避免了对盆腔结构的损伤,患者痛苦轻,是临床首选手术方法[3]。腹腔镜手术对病灶的清除效果好,治疗更为彻底,术后并发症发生率低,临床应用有明显优势[4]。本研究进一步比较盆腔脓肿用两种术式治疗的效果,现汇报如下。
1 资料与方法
1.1一般资料 将50例盆腔脓肿患者随机分为两组。纳入标准:①经B超检查、妇科检查等确诊;②B超提示盆腔或子宫后方有混合性包块,边界不清,形态不规则;③实验室检查WBC或N比例升高;④妇科检查可见阴道分泌物增多、脓性白带、宫颈举痛、下腹压痛,部分可触及盆腔包块;⑤经保守治疗2-3d后无效,拟行手术治疗;排除标准:①凝血障碍或其他严重血液病;②严重心肝肾疾病;③意识、认知、精神异常等。
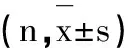
表1 两组一般资料比较
1.2方法:两组术前均给予常规头孢类抗生素及替硝唑静脉滴注,阴道内放置甲硝唑栓剂,均1次/d,阴道冲洗2/d,连续治疗2-3d后进行手术。观察组行腹腔镜手术,患者平卧位,全麻,在脐下缘弧形切开10mm左右,穿刺插入气腹针,建立人工气腹,压力在12-14mmHg,调整为头低足高位,脐下缘切口置入腹腔镜,之后在左右下腹麦氏点和反麦氏点分别作一小切口,置入5 mm和10 mm套管针;探查盆腔,钝性分离盆腔壁、大网膜、子宫、卵巢、输卵管间的粘连,充分暴露脓肿,抽吸脓液或电凝刀切开包膜吸尽脓液,将脓液送检,做病原菌培养加药敏试验,恢复盆腔解剖结构,根据患者有无生育要求以及病情严重程度选择是否保留卵巢、切除输卵管,有生育要求者清除病灶后保留卵巢、行输卵管造口,留置盆腔引流管,无生育要求者可直接行单侧附件切除术、单侧或双侧输卵管切除术;最后用含有甲哨唑的生理盐水反复冲洗盆腔,留置引流管,结束手术[5];术后24-72h拔除引流管,根据药敏实验结果选择敏感性抗生素。对照组行后穹隆切开引流术,取膀胱截石位,伴有宫腔积脓者,先行引流,甲硝唑溶液冲洗宫腔,在B超监测下,钳夹宫颈后唇,暴露后穹隆,用9号穿刺探针穿刺进入脓腔内,B超确认针尖已进入脓腔最低处后,抽吸脓液,送细菌培养;用小尖刀在穿刺针点处作横切口,长约1 cm,切开阴道黏膜、阴道壁,到达子宫直肠陷凹,拔出穿刺针,沿切口深入脓腔,扩大脓腔,使脓液流出,待脓液流完,用甲硝唑液反复冲洗脓腔,脓腔内保留甲硝唑液20~40ml,留置引流管达阴道外口,接引流袋,每天用甲硝唑液冲洗1次,无脓液渗出液后拔管,术后根据药敏试验选择敏感性抗生素治疗[6]。
1.3疗效判断标准 治愈:复查B超盆腔内脓腔消失,血常规正常;有效:复查B超盆腔内脓腔缩小超过50%,血常规白细胞及中性粒细胞正常或稍有升高;无效:症状及体征无明显改善,复查B超盆腔内脓腔无明显变化,血常规白细胞及中性粒细胞仍偏高[7]。
1.4观察指标:①记录各项手术及恢复时间;②统计有无切口感染、盆腔继发性感染、盆腔疼痛、肠损伤等并发症发生;③随访1年,统计盆腔脓肿复发率及遗留慢性盆腔痛率。
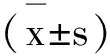
2 结果
2.1两组临床疗效比较,见表2。观察组治疗有效率为96.00%,明显高于对照组的72.00%(P<0.05)。

表2 两组临床疗效比较(n%)
2.2两组各项手术指标比较,见表3。观察组手术时间、术中出血量、术后引流量多于对照组,术后体温恢复时间、血常规恢复时间、下床活动时间、术后住院时间短于对照组(P<0.05)。

表3 两组各项手术指标比较
2.3两组并发症发生率比较,见表4。观察组切口感染、盆腔继发性感染、盆腔疼痛、肠损伤等并发症发生率明显低于对照组(P<0.05)。

表4 两组并发症发生率比较(n%)
2.4两组术后1年随访结果比较,见表4。观察组术后1年的盆腔脓肿复发率、慢性盆腔痛率低于对照组(P<0.05)。

表4 两组术后1年随访结果比较(n%)
3 讨论
盆腔脓肿多由盆腔感染病原菌后发展而来,可造成盆腔组织粘连,影响生育功能。若盆腔脓肿破裂,可引发弥散性腹膜炎,甚至造成中毒性休克,直接危及生命[8]。早期诊治是改善预后的关键,临床可通过妇科检查、B超检查等快速明确诊断。保守治疗是大多数患者首选治疗方法,但盆腔脓肿存在脓肿壁,常规静脉滴注抗生素无法通过脓肿壁,对脓肿的抑制作用有限,根治效果差,大多仅能缓解症状,停药后易复发[9]。后穹隆切开排脓是一种微创手术方法,操作简单,创伤小,在局麻下即可操作,由超声引导,准确定位穿刺点,将穿刺针通过从后穹隆刺入脓腔中心,抽吸脓液,留置引流管持续引流,达到消除脓肿的目的[10]。但后穹隆切开引流术有严格适应征,仅适用于单纯感染性低位脓肿或宫颈旁脓肿,对于高位脓肿者并不适用,且对于盆腔脓肿与肠管明显粘连、输卵管积脓等效果不佳,还可造成肠管或输卵管损伤[11-12]。
腹腔镜手术在妇科疾病中开展广泛,具有明显的微创优势。其切口小,视野清晰,能放大局部视野,清晰显示微小病灶,彻底分离组织粘连,清除脓肿,并一并清除隐匿病灶,根据患者的生育要求,妥善处理卵巢及输卵管,手术过程中用含有甲硝唑的生理盐水大量冲洗盆腔,吸尽冲洗液,能减少炎性渗出,缩短术后留置引流管时间,达到较好的根治效果[13]。与后穹隆切开引流术相比,腹腔镜手术对盆腔脓肿的定位和清除效果更好,手术操作精准,适应征广,对于隐匿或微小的脓肿病灶也有良好清除效果,根治效果更好[14]。
本研究结果显示,观察组治疗有效率为96.00%,明显高于对照组的72.00%(P<0.05);观察组手术时间、术中出血量、术后引流量多于对照组,术后体温恢复时间、血常规恢复时间、下床活动时间、术后住院时间短于对照组(P<0.05);观察组切口感染、盆腔继发性感染、盆腔疼痛、肠损伤等并发症发生率明显低于对照组(P<0.05);观察组术后1年的盆腔脓肿复发率、慢性盆腔痛率低于对照组(P<0.05)。充分证明腹腔镜手术对盆腔脓肿的总体疗效更好,术后恢复快,并发症发生率及复发率低,慢性盆腔痛发生率也较低,可达到高效、安全的治疗目的。而后穹隆切开引流术适应征较窄,根治效果一般,但具有操作简便、创伤小的优势,可应用于低位脓肿的治疗[15]。
综上所述,腹腔镜手术治疗盆腔脓肿的效果更好,治愈率高,术后恢复快,并发症发生率低,复发率及慢性盆腔疼痛率低,临床治疗优势更为明显,值得推广使用。
