宫腹腔镜联合手术治疗子宫瘢痕妊娠的临床研究
2022-09-20徐磊
徐 磊
(青岛西海岸新区人民医院妇科 山东 青岛 266400)
在临床上,子宫瘢痕妊娠(CSP)若延误诊治,则术后子宫切除和大出血风险较高,女性一旦切除子宫,则生育能力丧失,因此对其身心健康影响巨大[1]。在对CSP进行治疗时,早期诊断以为关键,而常用的方式为B超检查,这种方法可对胎盘和绒毛位置加以分辨,可对浆膜层与CSP的距离加以观察,诊断准确性较高[2]。随着临床微创术式的飞速发展,腹腔镜和宫腔镜在诊断CSP方面获得了广泛应用,二者可提供准确的检查信息和结果[3]。而在治疗该病症的过程中,临床可采取的方法包括清宫术联合药物治疗、手术治疗等,同时还需根据具体分型采取直接吸宫术、宫腔镜下吸宫术、宫腔镜联合手术等,但关于选择何种治疗方法上存在一定争议[4]。因此本文总共抽取60例病例展开研究,年限截止为2020.05~2021.10,均经临床确诊为CSP,对比研究以随机法展开,分为对比组(30例)与分析组(30例),则研究了CSP采取手术联合宫腹腔镜治疗的临床效果,现将研究情况做以下阐述:
1 资料与方法
1.1资料
本次总共抽取60例病例展开研究,年限截止为2020.05~2021.10,均经临床确诊为CSP,对比研究以随机法展开,分为对比组(30例)与分析组(30例)。研究开展前统计处理基本资料,2组统计年龄、停经时间、距前次剖宫产时间分别为(32.32±2.85)岁、(60.41±4.25)d、(2.41±0.33)年(分析组)、(32.64±3.11)岁、(60.69±4.32)d、(2.51±0.42)年(对比组)。2016年中华医学会计划生育学组临床分型:分析组Ⅰ型14例、Ⅱ型10例、Ⅲ型6例,对比组分别为15例、10例、5例。通过对各项数据经X2、T值检验分析,若P>0.05,说明研究可开展。所有参与者均知情同意,正式开展研究前已获取伦理委员批准。
入选及排除条件[5]:均满足CSP的确诊条件;均满足2016专家共识指出的Ⅰ、Ⅱ、Ⅲ型等分型标准;均有剖宫产史;以阴道少量流血、停经为表现;病理检查显示有妊娠产物;生命体征稳定;临床资料齐全。排除既往盆腔手术史;生殖道感染;其他系统器官病变;孕龄>8w;活动性阴道出血;资料不全。
1.2方法
术前2组均给予常规药物治疗,即肌内注射甲氨蝶呤50mg,每次注射间隔1d,共2次;同时口服米非司酮,25mg/次,2次/d,对血β绒毛膜促性腺激素(β-HCG)予以监测。II型、III型以及孕周≥8周的I型CSP均应先预防性行子宫动脉栓塞(UAE)后,再行超声监视下清宫手术。如清宫后仍有残留,可酌情选择MTX治疗或再次清宫,必要时可选择妊娠物清除术及子宫瘢痕修补术。对于III型,特别是III型中的包块型,子宫瘢痕处肌层厚度菲薄、并明显凸向膀胱者,清宫手术风险较大,发生残留、出血的风险均增加,不建议行清宫手术,可选择妊娠物清除术及子宫瘢痕修补。
对比组采取常规清宫术治疗,分析组采取手术联合宫腔镜治疗。其中清宫术的具体方法为:术前0.54h给予0.4mg米索前列醇,以软化宫颈和纳肛,对阴道及外阴进行常规消毒处理,取膀胱截石位,将无菌巾铺好之后充盈膀胱,将导尿管常规留置后将其夹闭,对子宫大小和位置予以观察,膨宫压力保持适当,将探针在B超下置入宫腔,对子宫的深度和方向加以明确,对宫口采取宫颈扩张棒适当扩充,向宫颈底部推镜,对宫腔予以仔细观察,对下腹部利用超声探头仔细观察,对子宫前峡部与妊娠物的关系进行辨别,然后将该部位妊娠物彻底经电切术清除,术后行电凝止血和抗感染处理。宫腔镜联合手术的方法为:对患者行全麻处理,取膀胱截石位,从脐部穿刺将腹腔镜置入,对病灶予以仔细观察,膨宫采取生理盐水,达到9号标准,对子宫位置和内部深度经宫腔镜予以探查,结束检查后对腹膜折返予以清楚,并将妊娠囊彻底清除,行电凝止血。采取腹腔镜对内生型CSP全程监视,将妊娠囊经负压吸引清除干净后,对肌壁切口经腹腔镜峰峰和,再次对间断部位缝合加固。
1.3评价指标
研究结束后2组间对比手术指标(包括一次性根治率、术中出血量、手术时间等)、并发症率(观察记录腹痛、感染、体温增高等发生情况)、恢复情况(观察记录术后阴道流血、住院、血β-HCG复常、月经复常等时间)及生存质量(评估4个因子,工具为SF~36量表,即日常生活、物质、心理、社会等功能因子,各为100分满分。)等数据,以评定效果。
1.4分析数据

2 结果
2.1对比手术指标
研究结束后,2组间对比一次性根治率、术中出血量、手术时间等数据,分析组均优于对比组(P<0.05)。如表1示。
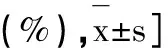
表1 2组间对比手术指标[例
2.2对比并发症率
2组间对比总并发症率数据,分析组6.67%低于对比组20.00%(P<0.05)。如表2示。
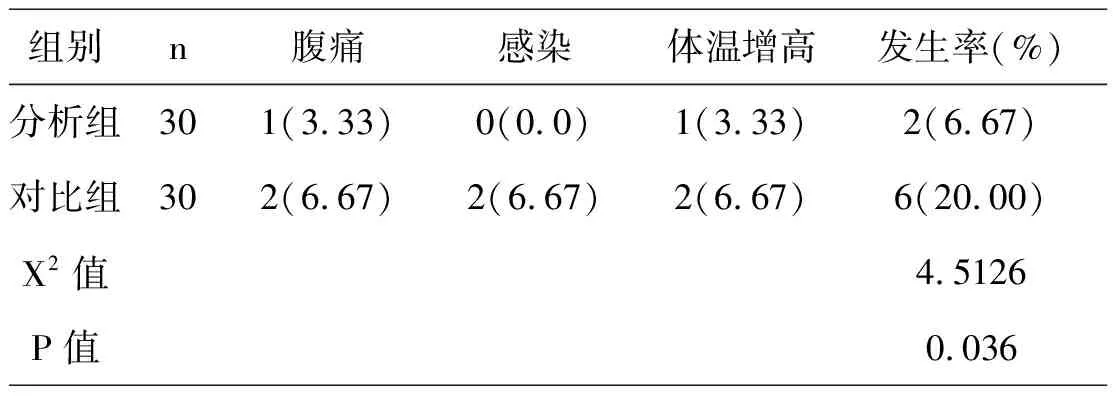
表2 2组间对比并发症率[例(%)]
2.3对比恢复情况
2组间对比术后阴道流血、住院、血β-HCG复常、月经复常等数据,分析组均少于对比组(P<0.05)。如表3示。

表3 2组间对比恢复情况
2.4对比生存质量
2组间对比生存质量各项分值数据,分析组优于对比组(P<0.05)。如表4示。

表4 2组间对比生存质量分)
3 讨论
作为一种严重的异位妊娠类型,CSP的发生机制临床目前尚未弄清,分析原因可能与子宫瘢痕部位肌层、内膜等受损有关。由于剖宫产患者的不断增多,CSP患病人数也明显增多[6]。剖宫产手术实施的过程中,各种有创操作可造成子宫肌层和内膜断裂,该部位在恢复期间会产生一定瘢痕,一旦患者再次妊娠,则极易发生CSP,从而严重威胁患者的生命安全[7]。CSP具有十分特殊的生长部位,患者多数发病时症状并不显著,早孕时存在可迁移性的孕卵发育,症状表现类似于先兆流产和早产,所以误诊风险较高。对于有肌壁间肌瘤剥除术、剖宫产手术史的女性而言,其极易产生瘢痕子宫,此类女性一旦在此妊娠,则原瘢痕部位极有可能出现孕囊着床,而由于孕龄的增加,则发生阴道流血的风险增加,甚至造成子宫破裂,从而对女性的生命健康产生严重威胁[8]。目前在治疗该病症的过程中,临床主要根据患者的主观意愿和实际病情对治疗方案进行合理选择,但主要原则为清除病灶、确保生命安全、维护生育功能、降低出血量[9]。以往传统清宫术尽管可达到较好效果,但术中操作存在较大的盲目性,手术期间极易损伤病灶周围组织,从而导致创伤和出血增加。在诊断和治疗CSP的过程中,宫腔镜和腹腔镜可发挥极大作用和优势,其中前者可诊断患者病情,后者可辅助手术操作进行,可在对妊娠病灶和盆腔里情况加以直视,术中可可将病灶部位快速查找出来,在病灶清除后可及时止血缝合,因而可达到较为理想的效果。本文结果中,研究结束后,2组间对比一次性根治率、术中出血量、手术时间等数据,分析组均优于对比组(P<0.05)。2组间对比总并发症率数据,分析组6.67%低于对比组20.00%(P<0.05)。2组间对比术后阴道流血、住院、血β-HCG复常、月经复常等时间数据,分析组均少于对比组(P<0.05)。2组间对比生存质量各项分值数据,分析组优于对比组(P<0.05)。可见,CSP采取手术联合宫腹腔镜治疗发挥着极大优势和积极作用。
综上,CSP采取手术联合宫腹腔镜治疗的效果确切,即可提升一次性根治率,可减少出血量和手术耗时,并发症少,术后恢复迅速,还可改善患者生存质量,可进一步推广研究。
