经手术确诊子宫内膜异位症患者自然妊娠结局的回顾性分析
2022-09-19姚丽清彭宁陈小宁张青霞许国栋张少玉
姚丽清 彭宁 陈小宁 张青霞 许国栋 张少玉
子宫内膜异位症简称内异症(endometriosis,EMS),是指子宫内膜组织(腺体和间质)在子宫腔被覆内膜及子宫以外的部位出现、生长、浸润,反复出血,继而引发疼痛、不孕及盆腔结节或包块等[1]。内异症是育龄期妇女常见的一种疾病,据报道发病率为5%~15%[2],极大程度损害了女性的生活质量和生育能力。越来越多的研究显示[3],子宫内膜异位症对妊娠有着负面的影响,并有可能会增加妊娠不良结局的风险。国内的一项研究[4]显示合并子宫内膜异位症的孕妇早产、前置胎盘及剖宫产的风险增加。目前关于子宫内膜异位症对妊娠并发症和妊娠结局的影响尚存在很大的争议,各个研究结果不尽相同。本研究拟通过对比经手术确诊的子宫内膜异位症患者与同期分娩的非子宫内膜异位症患者的自然妊娠结局和分娩结局,了解子宫内膜异位症对妊娠结局和分娩结局的影响。
1 资料与方法
1.1 一般资料
回顾性分析2014年1月—2018年12月在福建中医药大学附属福鼎医院经手术确诊的子宫内膜异位症患者261例,随访至2019年12月,发生自然妊娠并在福建中医药大学附属福鼎医院产检及分娩的患者共53例为研究组;纳入标准:(1)经手术确诊并手术治疗的子宫内膜异位症患者;(2)年龄在21~40周岁;(3)孕期检查和分娩均在福建中医药大学附属福鼎医院进行。同时,收集同期在福建中医药大学附属福鼎医院早期妊娠建档时确定无妊娠合并症的初产妇共497例为对照组。确定妊娠的标准为:血清β-人绒毛膜促性腺激素(serum β-human chorionic gonadotropin,β-hCG)水平高于正常水平且B超检查见胎囊及胎心管搏动。研究组和对照组患者排除标准:(1)怀疑有子宫内膜异位症未经手术确诊者;(2)子宫腺肌病患者;(3)免疫系统疾病如系统性红斑狼疮、风湿病等患者;(4)严重的心肺疾病患者;(5)有内分泌疾病如糖尿病、甲功异常等患者。
1.2 方法
收集并整理记录内异症组和非内异症组孕妇人群的临床基本资料,包括:年龄、体质量指数(body mass index,BMI)、孕次、是否发生过不孕、自然妊娠/辅助生殖技术。孕期发生情况资料,包括:是否发生先兆流产、先兆早产、未足月胎膜早破、胎膜早破、妊娠期高血压疾病、妊娠期糖尿病、前置胎盘、胎盘早破、妊娠期阴道流血、分娩方式、产后出血、胎儿体质量、新生儿窒息等。
1.3 统计学处理
用SPSS 23.0软件对收集到的整体资料进行描述性统计并比较两组间的差异。因计量资料均非正态,表示为[M(P25,P75)]采用两独立样本的非参数检验分析定量资料;计数资料以n(%)表示,采用χ2检验、Fisher确切概率法和秩和检验进行分析。所有的P值均为双侧检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇的临床生物学特征
本研究共纳入550例自然妊娠孕妇,年龄在21~40周岁之间,内异症组年龄中位数30岁,非内异症组年龄中位数29岁,两组差异无统计学意义(P>0.05)。497例非内异症孕妇与53例内异症孕妇在体质量指数、既往不孕病史差异有统计学意义(P<0.05),内异症组既往不孕症的发生率高于非内异症组,非内异症组的体质量指数高于内异症组,两组差异有统计学意义(P=0.000)。两组间妊娠次数、流产次数差异无统计学意义(P>0.05),见表1。
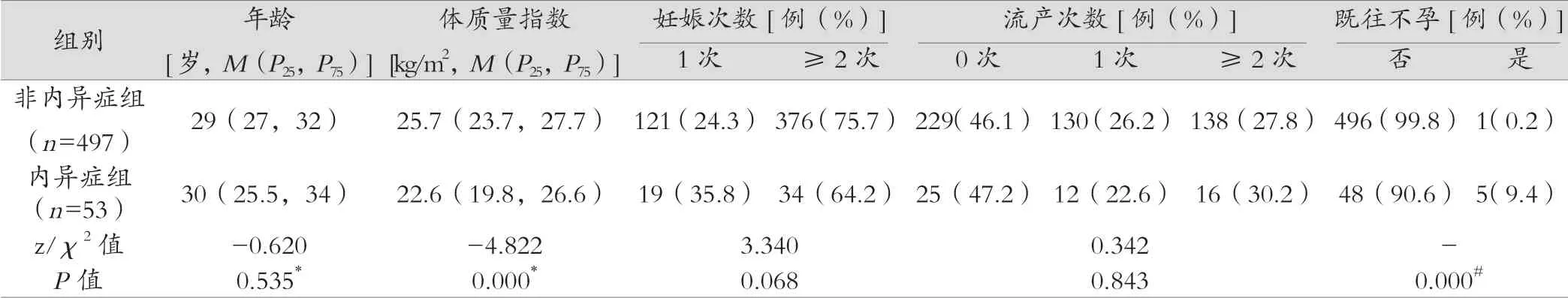
表1 内异症组与非内异症组孕妇临床生物学特征比较
2.2 两组孕妇的不良妊娠结局比较
内异症组的先兆流产、先兆早产、妊娠期阴道流血、前置胎盘、剖宫产率均高于非内异症组,差异有统计学意义(P=0.009、0.014、0.001、0.007、0.000);两组未足月胎膜早破、胎膜早破、妊娠期高血压疾病、妊娠期糖尿病、胎盘早剥、妊娠结局、早产、产后出血,新生儿体质量、新生儿窒息发生率差异无统计学意义(P>0.05),两组间新生儿体质量差异无统计学意义(P=1.000),见表2。
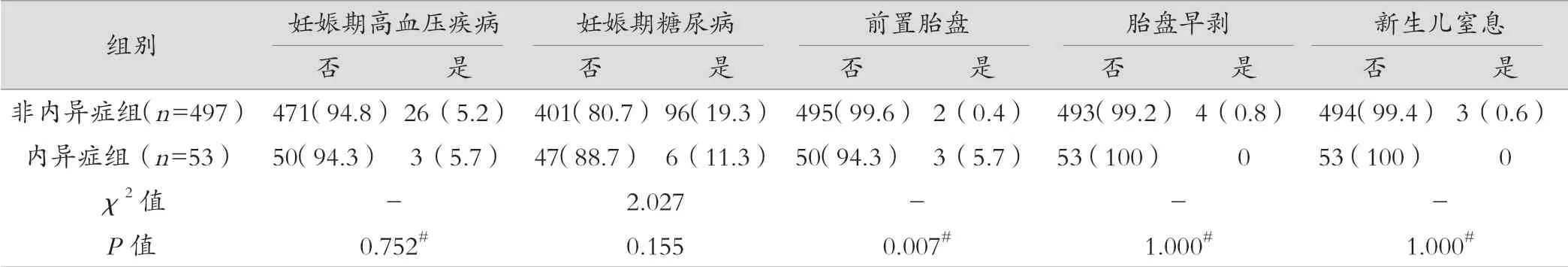
表2 (续)
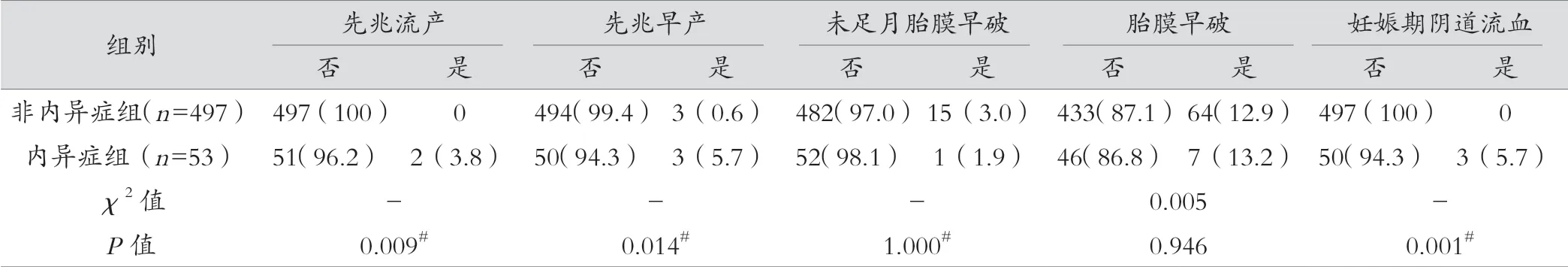
表2 (续)
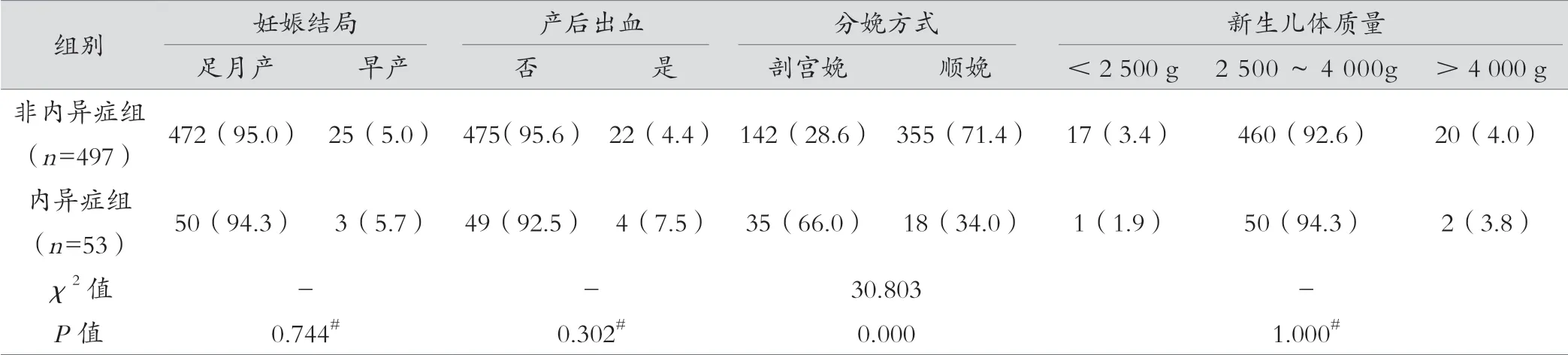
表2 两组孕妇的不良妊娠结局比较 [例(%)]
3 讨论
子宫内膜异位症对于妊娠及分娩结局的影响一直都是难点问题,国内外的研究结果均存在差异。国内的一项关于子宫内膜异位症与不良妊娠结局的Meta分析[5]表明:内异症患者不良妊娠结局风险是显著增加的,其中包括妊娠期高血压疾病、前置胎盘、胎盘早剥、产后出血、早产等多种不良妊娠结局的发病风险。本研究的结论显示前置胎盘等风险增加,但妊娠期高血压疾病、胎盘早剥、产后出血等风险则两组间无差异,文章将从以下几个方面逐一进行讨论:
3.1 内异症与不孕、先兆流产、先兆早产
子宫内膜异位症的发病率很难估计,但它影响全球大约11%的妇女,并且导致高达40%的女性发生不孕[6]。内异症引起不孕的原因错综复杂,内异症患者盆腔微环境改变,孕激素受体表达受抑制,从而导致子宫内膜不同程度的蜕膜化缺陷影响正常胚胎着床[7-8],近年研究发现内异症的病理生理学改变在造成不孕的同时,也引发妊娠后的不良结局[9]。异位内膜在盆腔和卵巢上的种植可能引起卵巢功能的异常以及盆腔结构的改变,进而黄体不足而导致先兆流产的发生[10-11]。子宫结合带靠近内膜是激素依赖性结构,有影像学研究发现内异症患者的结合带增厚[12],其内血管重塑困难影响胎盘形成,从而无法为胎盘提供充分的血液支持,从而引发患者不孕,或妊娠后的先兆流产、先兆早产等并发症。
3.2 内异症与妊娠期阴道流血、前置胎盘
前置胎盘是指妊娠28周后胎盘位置低于胎先露部,附着于子宫下段、下缘达到或覆盖宫颈内口。为妊娠晚期阴道流血最常见的原因,也是妊娠期严重并发症之一。本研究结果显示,内异症组的妊娠期阴道流血、前置胎盘发生率均显著高于非妊娠组,差异有统计学意义(P<0.05),这与目前有多项研究[13-14]均发现内异症导致前置胎盘的发生风险增高相一致。目前的研究因为内异症纳入标准的差异,前置胎盘诊断的偏差,以及样本量的不同,所以仍存在一定的差异性。故现阶段针对内异症导致前置胎盘发生风险增高的机制研究尚不明确,目前比较得到认可的可能原因包括:(1)内异症患者的子宫内膜孕激素受体表达受抑制,导致孕激素抵抗、容受性降低;(2)子宫结合带增厚,影响毛细血管床重塑,蜕膜营养不良导致胎盘过度扩张引发前置胎盘;(3)内异症患者腹腔中持续存在的炎症反应导致子宫的正常收缩周期改变影响胚胎着床[15],增加前置胎盘风险,诱发妊娠期阴道流血等并发症。
3.3 内异症与分娩方式
本研究显示,内异症组的剖宫产率远高于非内异症组,差异有统计学意义(P=0.000),这与目前的大多数研究结果相一致[16]。分析其原因,有研究认为[17],内异症患者普遍妊娠年龄较大,胎儿珍贵,故选择剖宫产作为首选分娩方式的几率增加;也有研究认为内异症患者的不孕发生率较高,ART机会也增多,ART的并发症导致剖宫产率增高。本研究中两组孕妇在年龄差异上无统计学差异,且两组均为自然妊娠孕妇,排除这两项因素干扰,仍显示内异症组的剖宫产率高于非内异症组,可能原因为内异症孕妇多数盆腔粘连,盆腔正常结构改变,加之孕激素抵抗改变子宫收缩的节律性从而导致产程异常增加剖宫产发生率,但目前少有针对合并内异症孕妇剖宫产指征差异的研究。
3.4 内异症与早产、胎盘早剥、妊娠期高血压疾病、妊娠期糖尿病、产后出血
目前对于内异症是否增加孕妇的胎盘早剥、妊娠期高血压疾病、早产、妊娠期糖尿病及产后出血的风险依然还存在争议。有研究认为内异症增加早产、妊娠期高血压疾病特别是子痫前期、妊娠期糖尿病的风险。关于是否增加胎盘早剥的风险一样存在争议,有研究显示内异症不增加胎盘早剥、妊娠期高血压疾病等的风险[18]。本研究中以上并发症在两组之间均无统计学差异,可能与样本量小,尚不能有利证明其间差异。
3.5 内异症与体质量指数及不孕病史
既往的研究均表明体质量指数与内异症相关,内异症患者的体质量指数值明显低于非内异症患者,进行体质量指数分层后显示体质量指数越低的患者内异症患者率越高[8]。国内另外一项研究[20]显示体质量指数与内异症期别呈负相关,体质量指数小于18.5 kg/m2患Ⅲ~Ⅳ期EMS比例显著正常体质量和超重者,进而影响试管婴儿(in vitro fertilization,IVF)妊娠结局。本研究患者虽均为自然妊娠,但非内异症患者的体质量指数高于内异症患者的研究结果也进一步印证即使在妊娠期,体质量指数也依然是内异症患者的影响因素。研究表明20%~50%不孕症患者合并内异症[20],本研究亦显示内异症组既往不孕症的发生率高于非内异症组。
综上所述,本研究印证了内异症孕妇的前置胎盘、剖宫产风险均显著增加,但内异症与早产、胎盘早剥、妊娠期高血压疾病、妊娠期糖尿病、产后出血等不良妊娠结局的发生率之间的关系尚需要更多的临床研究。鉴于目前我国的生育力呈断崖式下降,结婚年龄的普遍推迟也带来了生育年龄的普遍增大,高龄产妇越来越多,且内异症随着年龄增加复发率进一步增加,内异症的临床干预显得尤为重要。临床医师应充分认识到内异症是不孕症的主要原因之一,早期进行干预和长期管理仍可获得一定的妊娠几率,故应加强对内异症患者的宣教,使其重视该疾病长期监控的重要性。随着三孩政策的进一步开放,降低剖宫产率也是一大难题,内异症作为增加剖宫产风险的一大影响因素,应该得到充分的关注。即使自然妊娠,合并内异症的孕妇孕期并发症要高于健康孕妇人群,故应重视增加产检监测,对孕期的实际情况进行全面的分析,特别注意妊娠期阴道流血等症状,以尽早干预,加强对此类孕妇的管理,保障妊娠期的安全,提高生育质量。
本研究中,因样本量较少,特别是内异症患者的样本量少,且真实世界的实际临床病例存在数据记录的偏差,故研究结果可能受到影响。期待有更多的相关研究来探索内异症与妊娠和分娩结局之间的关联,从而指导临床工作。
