宫腔镜下子宫内膜息肉切除术对子宫内膜容受及局部炎症的影响
2022-09-19郭健李灵花肖虹
郭健 李灵花 肖虹
子宫内膜息肉是妇科常见病之一,其可导致患者出现子宫异常出血、月经不规律及不孕的情况,因此临床对子宫内膜息肉的诊治重视程度较高,相关的研究也并不乏见。在与子宫内膜息肉相关的治疗研究中,关于宫腔镜下不同术式的效果比较性研究多见,且是研究差异及争议相对突出的方面[1-2]。宫腔镜下子宫内膜息肉切除术作为临床中应用率较高的一类手术方式,其在疾病治疗中的效果较受肯定,但是其相对于子宫内膜息肉钳夹术的比较性研究争议极为突出[3]。近年来关于上述两类手术方式对患者子宫内膜容受及炎症反应方面的研究虽可见,但是关于两类手术方式对上述两大方面的影响比较相对不足,因此对于有生育需求的患者的术式选择仍缺乏参考依据。鉴于上述情况的存在,本研究现探究宫腔镜下子宫内膜息肉切除术对患者子宫内膜容受及局部炎症反应的影响,分析并报道如下。
1 资料与方法
1.1 一般资料
将2018年8月—2019年8月北京中医药大学房山医院的80例子宫内膜息肉切除术患者依据随机数字表法分为对照组40例和观察组40例。对照组的年龄为26~56岁,平均年龄为(36.31±7.33)岁,病程为0.5~1.5年,平均为(1.06±0.13)年;其中原发性患者30例,继发性患者10例;单发者22例,多发者18例。观察组的年龄为25~57岁,平均年龄为(36.36±7.50)岁,病程为0.3~1.5年,平均为(1.05±0.11)年;其中原发性患者31例,继发性患者9例;单发者21例,多发者19例。两组子宫内膜息肉手术患者的基线资料统计数据比较,差异无统计学意义(P>0.05),具有可比性。本次研究经医院医学伦理学委员会审批通过。
1.2 纳入及排除标准
纳入标准:于北京中医药大学房山医院进行诊治的子宫内膜息肉患者;符合手术指征者;知情同意本研究,且临床资料完整者。
排除标准:临床资料缺失者;合并心、肝、肾功能障碍者;恶性肿瘤者;感染性疾病者;凝血功能障碍者;精神心理异常者。
1.3 方法
两组均于月经后3~7 d进行手术治疗。对照组进行宫腔镜下子宫内膜息肉钳夹术治疗,术前进行常规检查,术前6 h以500 μg米索前列醇(华润紫竹药业有限公司;批号:国药准字H20000668;规格:0.2 mg)置入,将宫颈进行扩张,置入宫腔镜,以膨宫液进行膨宫处理,在宫腔镜辅助下进行病灶及周围组织的探查,然后采用卵圆钳对子宫内膜息肉进行钳夹处理,将内膜进行吸宫处理,以电凝的方式处理息肉基底部。观察组的患者则采用宫腔镜下子宫内膜息肉切除术进行治疗,术前进行常规检查,术前6 h以500 μg米索前列醇置入,将宫颈进行扩张,置入宫腔镜,以膨宫液进行膨宫处理,在宫腔镜辅助下进行病灶及周围组织的探查,然后采用环状电极对息肉进行切除处理,电切功率为70~80 W,电凝功率则为30~50 W,将内膜酌情进行吸宫处理,以电凝的方式处理息肉基底部。两组的其他治疗干预均相同。
1.4 观察指标
统计及比较两组的手术时间、术中出血量、并发症发生率、术后6个月及12个月的复发率、手术前后的月经量(称重法进行检测)、子宫内膜厚度、子宫内膜容受{子宫内膜下螺旋动脉血流指标 [搏动指数(pulsatility index,PI)及阻力指数(resistance index,RI)]及子宫内膜血流分型(Ⅰ型、Ⅱ型及Ⅲ型)}、局部炎症反应指标 [宫腔灌洗液白细胞介素-1β(interleukin-1β,IL-1β)、白 细 胞 介 素-6(interleukin-6,IL-6)及 肿 瘤 坏 死 因 子-α(tumor necrosis factor-α,TNF-α)]。(1)并发症:统计两组的并发症发生情况,统计项目包括感染、出血、粘连等方面。(2)于术前及术后、6个月、12个月分别采用彩色多普勒超声对两组患者进行子宫内膜厚度、子宫内膜下螺旋动脉血流指标(PI及RI)、子宫内膜血流分型等方面的检测,于月经干净3~7 d进行检测,采用阴道超声检查的方式对上述指标进行检测。(3)于术前及术后1个月、3个月对两组患者分别进行宫腔灌洗液炎症反应指标的检测,首先进行扩张阴道,将15 mL生理盐水注入,反复3次,收集10 mL灌洗液,采用医用离心机按照3 000 r/min的速度离心5 min后,取上清液以酶联免疫法定量检测宫腔灌洗液IL-1β、IL-6及TNF-α。
1.5 统计学处理
本研究中涉及的数据检验软件为SPSS 23.0,计数资料表示为n(%),采用χ2检验,理论数T<1或n<40采用Fisher确切概率法,计量资料表示为(±s),采用t检验,等级资料则以上述软件进行秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组的手术时间、术中出血量、并发症发生率及复发率比较
两组的手术时间、术中出血量及并发症发生率比较,差异无统计学意义(P>0.05),观察组术后6个月及12个月的复发率显著低于对照组,差异有统计学意义(P<0.05),见表1。
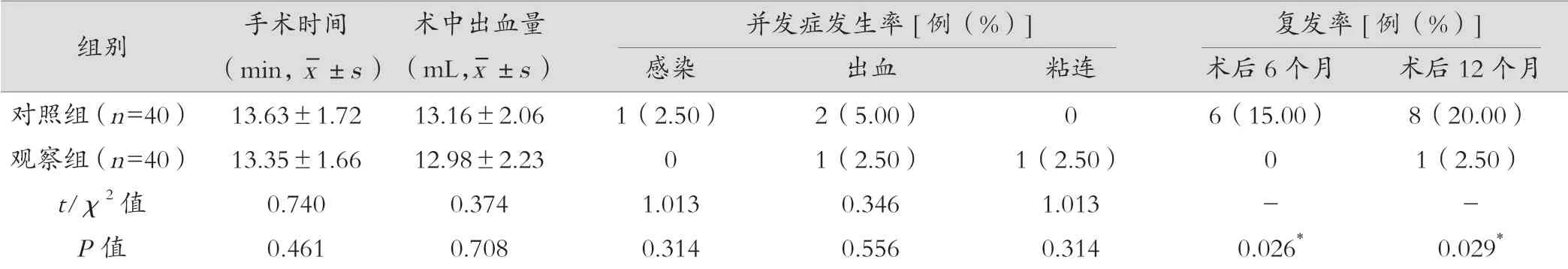
表1 两组的手术时间、术中出血量、并发症发生率及复发率比较
2.2 两组手术前后的月经量及子宫内膜厚度比较
术前两组的月经量及子宫内膜厚度比较,差异无统计学意义(P>0.05),术后6个月及12个月观察组的月经量显著低于对照组,子宫内膜厚度显著低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组手术前后的月经量及子宫内膜厚度比较(±s)

表2 两组手术前后的月经量及子宫内膜厚度比较(±s)
注:t1/P1值表示对照组和观察组术前组间比较,t2/P2值表示对照组和观察组术后6个月组间比较,t3/P3值表示对照组和观察组术后12个月组间比较。
2.3 两组手术前后的子宫内膜下螺旋动脉血流指标比较
术前两组的子宫内膜下螺旋动脉血流指标比较,差异无统计学意义(P>0.05),术后、6个月及12个月观察组的子宫内膜下螺旋动脉血流指标显著优于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组手术前后的子宫内膜下螺旋动脉血流指标比较(±s)

表3 两组手术前后的子宫内膜下螺旋动脉血流指标比较(±s)
注:t1/P1值表示对照组和观察组术前组间比较,t2/P2值表示对照组和观察组术后6个月组间比较,t3/P3值表示对照组和观察组术后12个月组间比较。
2.4 两组手术前后的子宫内膜血流分型比较
术前两组的子宫内膜血流分型比较,差异无统计学意义(P>0.05),术后6个月及12个月观察组的子宫内膜血流分型显著优于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组手术前后的子宫内膜血流分型比较 [例(%)]
2.5 两组手术前后的局部炎症反应指标比较
术前两组的局部炎症反应指标比较,差异无统计学意义(P>0.05),术后1个月及3个月观察组的局部炎症反应指标显著低于对照组,差异有统计学意义(P<0.05),见表5。
表5 两组手术前后的局部炎症反应指标比较(pg/mL,±s)

表5 两组手术前后的局部炎症反应指标比较(pg/mL,±s)
注:t1/P1值表示对照组和观察组术前组间比较,t2/P2值表示对照组和观察组术后1个月组间比较,t3/P3值表示对照组和观察组术后3个月组间比较。
3 讨论
子宫内膜息肉为子宫内膜间质的过度生长所导致,有研究认为其发生可能与雌激素异常升高及炎症反应的持续存在有关[1]。本病可导致子宫异常出血、月经不规律及不孕等情况,这类情况的出现是患者就诊的主要原因。本病患者的诊治需求较高,尤其是存在不孕情况的育龄妇女,其治疗需求相对更高,而对于此类患者,对其进行治疗的过程中,不仅仅要对病灶进行有效清除,对于子宫内膜的损伤控制也是重要研究方面之一[4]。子宫内膜容受作为生殖中极为重要的一个方面,其在育龄妇女且有生育需求的患者中的评估价值极高。有研究显示,子宫内膜下螺旋动脉血流指标及子宫内膜血流分型对于子宫内膜容受具有较好的反应价值,且上述方面的检测具有无创便捷等优势,可有效反应子宫内膜的血供状态,在子宫内膜疾病患者中的应用价值较高[5-6]。另外,局部炎症反应作为在子宫内膜息肉患者中研究较多的方面,其在手术患者中的变化波动相对突出,手术所致的创伤也可导致其在短时间内呈现一定幅度的升高,且与手术的创伤程度及术后的恢复效果、恢复速度等密切相关[7],因此子宫局部炎症反应程度也是重要评估方面。IL-1β、IL-6及TNF-α等炎症反应指标作为临床常见的研究指标,其在宫腔灌洗液中的表达水平有助于反映子宫局部炎症反应的变化情况[8-9]。
近年来临床中采用宫腔镜治疗子宫内膜息肉的研究不断增多,而宫腔镜下不同手术方式的效果差异普遍存在,且对机体其他方面的影响也存在一定差异[10],故找到较好的宫腔镜手术方式成为临床研究重点。宫腔镜下子宫内膜息肉钳夹术及宫腔镜下子宫内膜息肉切除术作为临床中较为常用的手术方式,其比较性研究多见,且研究差异突出,对于患者上述子宫内膜容受及局部炎症反应的影响研究也极为匮乏,因此更为细致的探究需求较高。
本研究细致全面的探究的结果显示,宫腔镜下子宫内膜息肉切除术的优势更为突出,具体表现为术后6个月及12个月的复发率相对更低,同时其术后的月经量及子宫内膜厚度更低,子宫内膜下螺旋动脉血流指标、子宫内膜血流分型更好,宫腔灌洗液IL-1β、IL-6及TNF-α更低,差异有统计学意义(P<0.05),而两类手术方式在手术时间、术中出血量及并发症发生率方面差异无统计学意义(P>0.05),说明其综合应用价值较好,在子宫内膜息肉患者中的应用可取性更高,其在保证手术指标有效控制的基础上,对于子宫内膜的手术性创伤相对更小,因此子宫内膜的术后恢复更快[11],子宫内膜容受状态改善幅度更快,局部的炎症反应程度更为轻微。分析原因,可能与宫腔镜下子宫内膜息肉切除术可更为有效地从根部将息肉切除,避免了息肉复发等有关,同时电切的方式更有助于控制手术性创伤,避免了钳夹创伤较大的不足,因此所致的创伤性炎症反应得到有效控制,而这也是其子宫内膜状态,尤其是容受得到有效改善的必要基础与前提[12-13]。综上所述,笔者认为宫腔镜下子宫内膜息肉切除术有助于改善患者的子宫内膜容受及控制局部炎症反应,在子宫内膜息肉患者中的应用价值相对更高。此文的研究结果为子宫内膜息肉治疗方式的后期标准制定提供了借鉴内容。
