血瘀证积分对房颤患者抗凝后发生血栓风险的预测价值
2022-09-19彭志坚张小朵魏山寅宋银枝
彭志坚 邓 斌 张小朵 魏山寅 宋银枝
心房颤动是临床常见的一种心律失常,易诱发缺血性卒中及系统性栓塞,从而致死致残。临床中有些房颤患者即使已经进行抗凝治疗也无法避免血栓栓塞并发症,因此,寻找与血栓栓塞发生的相关因素并在房颤患者中筛查出具有血栓倾向的高危人群十分重要。房颤属于中医内科学“心悸”“心动悸”“怔忡”等范畴,最常见的证型为血瘀证[1,2]。血瘀证积分是通过量化血瘀证的临床表现评估血瘀证程度的客观指标,近年来有研究发现房颤血瘀证患者预后不良[3]。本研究旨在通过对151例接受口服抗凝药物治疗后的非瓣膜性房颤患者进行随访观察,评估血瘀证积分在抗凝治疗期间预测血栓栓塞风险的临床价值,为中医防治房颤并发症方面提供依据。
1 资料与方法
1.1 一般资料根据《2014 AHA/ACC/HRS心房颤动患者管理指南》[4]拟定的房颤诊断标准及《实用血瘀证诊断标准》[5]制定的血瘀证诊断标准,纳入2018年9月—2020年9月就诊于深圳市宝安中医院、确诊为血瘀证非瓣膜性房颤的患者151例,年龄(62.6±11.3)岁,其中女性74例。入组患者采集信息后随访3个月,以缺血性卒中及系统性栓塞为终点事件,随访期间有17例患者发生血栓事件,无大出血事件。
1.2 排除标准①先天性心脏病患者;②心脏瓣膜病患者;③严重感染患者;④恶性肿瘤及血液系统疾病患者;⑤肾功能不全患者;⑥甲状腺疾病患者;⑦CHA2DS2-VASc评分<2分,或CHA2DS2-VASc评分≥2分但未规范抗凝治疗的患者。
1.3 方法
1.3.1 资料收集收集患者临床信息,包括年龄、性别、基础疾病、服药情况、CHA2DS2-VASc评分、血瘀证积分等;依据《2014 AHA/ACC/HRS心房颤动患者管理指南》[4]进行CHA2DS2-VASc评分;由2位主治及以上职称的医师在场,根据《实用血瘀证诊断标准》[5]进行血瘀证积分,病史询问过程中避免诱导性提问。
1.3.2 统计学方法使用SPSS 25.0统计软件对数据进行分析。观察数据以M(Q1,Q3)表示,2组间数据比对采用Mann-Whitney秩和检验,利用χ2检验对分类资料进行单因素相关性分析,采用Spearman分析进行双变量相关性分析,用Logistic回归进行多因素相关性分析,采用ROC曲线评价诊断性能,用Kaplan-Meier曲线进行生存分析,用Cox比例风险回归模型获得风险比(HR)。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较根据随访期内发生终点事件情况,将患者分为无事件组134例,血栓事件组17例。2组间的慢性心力衰竭、服药依从性、CHA2DS2-VASc评分及血瘀证积分比较,均P<0.05,差异具有统计学意义。见表1。
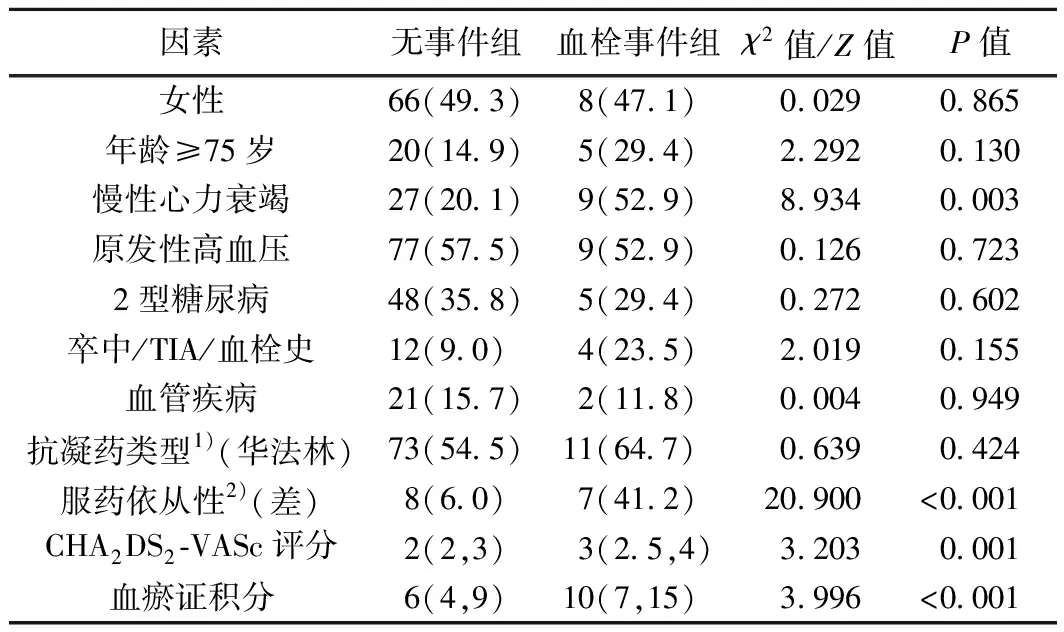
表1 2组患者一般临床资料比较 [例,%(Q1,Q2)]
2.2 血瘀证积分与临床资料双变量相关性分析将血瘀证积分与表1中的因素进一步进行Spearman相关性分析,血瘀证积分与慢性心力衰竭、卒中/TIA/血栓史、服药依从性、CHA2DS2-VASc评分呈正相关关系(P<0.005)。见表2。
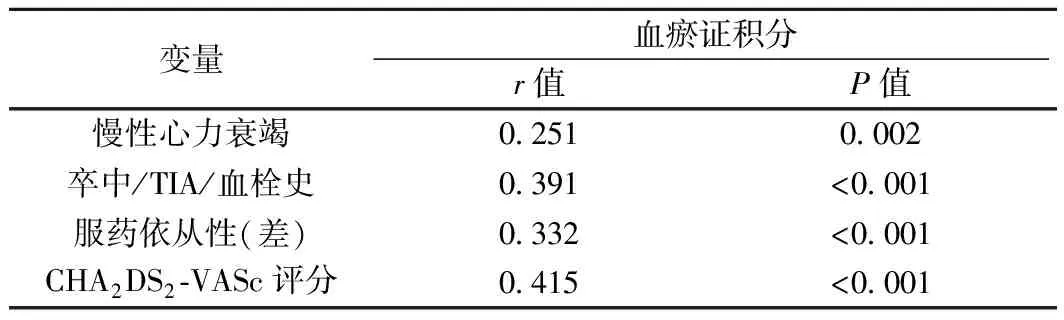
表2 血瘀证积分与临床资料双变量相关性分析
2.3 对单因素分析中差异具有统计学意义的指标进行多因素Logistic回归分析在校正了慢性心力衰竭、服药依从性因素后,结果显示血瘀证积分与非瓣膜性房颤患者抗凝治疗后发生血栓栓塞风险独立相关(OR=1.276,95%CI:1.102~1.477,P=0.001)。在单独校正CHA2DS2-VASc评分后,多因素Logistic回归分析仍显示血瘀证与抗凝治疗后发生血栓风险呈正相关(OR=1.330,95%CI:1.162~1.521,P<0.001)。
2.4 ROC曲线分析血瘀证积分预测非瓣膜性房颤患者3个月内血栓栓塞事件的临界值为9.5分时,敏感度为58.8%,特异度82.8%,AUC为0.796(95%CI:0.690~0.902,P<0.001)。见图1。
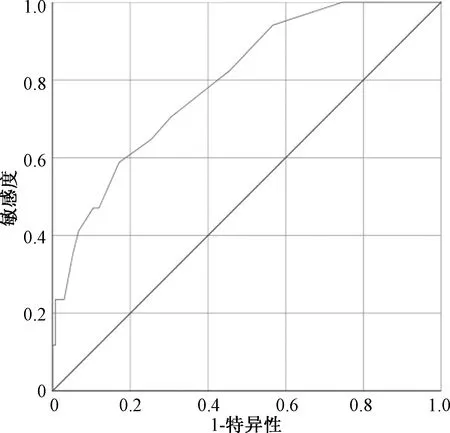
图1 血瘀证积分预测非瓣膜性房颤患者3个月内血栓栓塞事件的ROC分析
2.5 血瘀证积分高于临界值的非瓣膜性房颤患者3个月内发生血栓栓塞事件的风险分析与血瘀证积分低于临界值(≤9分)的患者比较,高于临界值(>9分)的患者在3个月内的血栓栓塞事件累积概率显著增高(Log-rankχ2=16.029,P<0.001)。见图2。

图2 血瘀证积分高于临界值的非瓣膜性房颤患者血栓事件风险累积概率
2.6 血瘀证积分评估3个月内血栓栓塞事件的Cox回归分析纳入年龄、慢性心力衰竭、卒中/TIA/血栓史、服药依从性、血瘀证积分、CHA2DS2-VASc评分,构建多因素COX比例风险模型评价血瘀证积分预测患者血栓栓塞事件的性能,结果显示:血瘀证积分高于临界值较未高于临界值的患者在3个月内的血栓栓塞事件风险具有统计学意义(HR:3.251,95%CI:1.050~10.066,P<0.05),服药依从性差相对于依从性好的患者在3个月内的血栓栓塞事件风险差异具有统计学意义(HR:3.720,95%CI:1.196~11.567,P<0.05),其他变量对血栓风险差异无统计学意义。

表3 血瘀证积分评估3个月内血栓事件的Cox回归分析
3 讨论
房颤由心房电活动紊乱所致,主要症状表现为心慌,中医没有对应的病名,但在古代文献中就有很多类似房颤症状的描述,汉代张仲景首次提出惊悸、心动悸、心下悸等病名,为历代医家所沿用,1997年房颤中医病名被正式定名为“心动悸”[6]。中医学认为血瘀与血栓栓塞事件有着密切联系[7],笔者前期研究发现血瘀证程度越重,冠状动脉病变程度越严重[8]。近年来有研究表明血瘀证与凝血功能的改变明显相关[9],血瘀证患者的血液具有高凝、凝血纤溶系统失调、血小板活化、易发生血栓等特点[10]。王刚等[7]研究认为血瘀证与房颤患者血栓栓塞事件独立相关,血瘀证积分或可用于评估房颤患者血栓栓塞风险,本研究结果进一步肯定了血瘀证积分对非瓣膜性房颤血栓栓塞风险的预测价值。
单因素分析提示,血栓事件组的慢性心力衰竭、服药依从性、血瘀证积分、CHA2DS2-VASc评分明显高于无事件组(P<0.05),与付源等[11]的研究结果类似。Spearman相关性分析,血瘀证积分与慢性心力衰竭、卒中/TIA/血栓史、CHA2DS2-VASc评分、服药依从性均呈正相关(P<0.005),上述因素均与房颤血栓栓塞风险密切相关。在校正了慢性心力衰竭、服药依从性因素后,结果显示血瘀证积分与非瓣膜性房颤患者抗凝治疗后发生血栓栓塞风险独立相关(OR=1.276,95%CI:1.102~1.477,P=0.001)。考虑多项研究显示高CHA2DS2-VASc评分是预测非瓣膜性房颤患者血栓栓塞风险的独立因子[12,13],CHA2DS2-VASc评分因素与表1中2组间差异有统计学意义的因素并不完全一致,故单独校正CHA2DS2-VASc评分进行Logistic回归分析,仍提示高血瘀证积分是非瓣膜性房颤血栓栓塞的独立危险因素(OR=1.330,95%CI:1.162~1.521,P<0.001)。
ROC曲线分析显示,血瘀证积分预测非瓣膜性房颤患者3个月内血栓事件AUC为0.796,当房颤患者血瘀证积分>9.5分时,应警惕血栓栓塞可能,此时有良好的特异性,但敏感性较低。用Kaplan-Meier生存分析、Cox比例回归模型进一步评价血瘀证积分预测房颤患者3个月内血栓栓塞事件的性能,高于临界值(>9分)的患者在3个月内的血栓栓塞事件累积概率显著增高(Log-rankχ2=16.029,P<0.001),Cox分析HR值为3.251(95%CI: 1.050~10.066,P<0.05)。研究表明,血瘀证积分增高可作为预测非瓣膜性房颤血栓栓塞事件的独立评估指标,但考虑敏感性较低,宜联合其他评估指标及结合临床情况进行分析以减少漏诊。另一方面亦提示在抗凝治疗基础上进行中医的活血化瘀治疗改善机体血瘀证情况可减少房颤患者的血栓栓塞风险,表明中西医结合对非瓣膜性房颤的治疗具有综合优势。
本研究具有一定的局限性:并未对血瘀证各条积分项目进行轻中重分层评分以更能真实体现血瘀证程度,因而导致ROC曲线最佳切点的敏感度较低;临床数据收集不够全面,如对血瘀证更进一步的辨证分型,因此未能对不同病因的血瘀证人群进行进一步的分析。
此外,随访内发生血栓事件的病例多为服药依从性较差的患者,说明在充分中西医结合治疗情况下,加强患教、提高患者服药依从性亦相当重要。
综上所述,一些非瓣膜性房颤血瘀证患者即使抗凝治疗后仍有很大的血栓栓塞风险,因此如何及时识别、临床干预以避免严重临床后果十分重要。本研究结果提示血瘀证积分是非瓣膜性房颤血瘀证患者发生血栓栓塞事件的独立预测因素,在结合临床情况下或可作为早期预警血栓风险的有效方式,并进一步指导房颤的中西医临床诊疗。
