不同程度屈光参差的单眼近视儿童配戴角膜塑形镜后近视进展对比
2022-09-16张学辉王若馨
李 盼, 张学辉, 艾 欣,王 瑾, 王若馨
作者单位:(710002)中国陕西省西安市第一医院眼科 陕西省眼科研究所 陕西省眼科学重点实验室 陕西省眼科疾病临床医学研究中心
0引言
屈光参差通常定义为双眼等效球镜(SE)之差≥1.00D的双眼屈光状态不一致[1],因视网膜的成像大小差异可能会引起融合功能障碍、弱视和视疲劳等,严重者因视觉问题可影响日常生活[2]。既往研究显示5~18岁人群的屈光参差发病率为1.6%~10.3%[3-5],且发病率随年龄增加而增高,约每7a有1%的增长[6]。其结构基础归因于双眼眼轴长度的差异,屈光参差的程度与眼轴长度之间的差异呈正相关。曾有研究表明近视的学龄儿童屈光参差的患病率会随着年龄增加,而且可能随着年龄发展屈光参差的程度逐渐加重[7]。
目前可有效控制近视进展的措施包括角膜塑形镜、离焦设计的镜片和隐形眼镜、低浓度阿托品等。角膜塑形镜在控制儿童青少年眼轴增长和近视进展方面效果显著[8],对于近视性屈光参差患者可有效减少屈光参差量及双眼间的眼轴长度差值[7],但既往研究缺乏对非戴镜眼的关注。本研究通过观察对比不同程度屈光参差的单眼近视儿童戴镜6mo,1a的双眼眼轴长度和非戴镜眼SE变化情况,对比两组患者双眼眼轴差值的变化分析,评估配戴塑形镜后不同程度的屈光参差患者戴镜眼、非戴镜眼的近视进展和双眼眼轴差值的变化。
1对象和方法
1.1对象回顾性病例对照研究。收集2018-06/2019-06于西安市第一医院就诊并验配角膜塑形镜的单眼近视屈光参差患者60例。纳入标准:(1)年龄8~12岁儿童;(2)戴镜前近视眼睫状肌麻痹后SE为-0.75~-6.00D;非近视眼SE为+1.00~-0.75D,双眼散光≤1.50D;(3)睫状肌麻痹后的双眼SE差值>1.00D;(4)近视眼最佳矫正视力(BCVA)≥1.0,非近视眼裸眼视力(UCVA)≥0.8;(5)近视眼持续配戴角膜塑形镜并定期随访者;(6)非近视眼未进行光学矫正或药物干预者;(7)全身情况正常,无器质性眼病。排除标准:(1)既往角膜塑形镜配戴史;(2)有先天性眼部疾病者;(3)既往及随访期间非近视眼应用角膜塑形镜、低浓度阿托品、离焦设计框架眼镜及接触镜等近视控制措施者;(4)有角膜或眼底等器质性病变者;(5)既往有严重的全身系统性疾病者;(6)眼科检查和随访未能良好依从者。本研究遵循《赫尔辛基宣言》,获得西安市第一医院伦理委员会的批准,所有患者和监护人知情同意并签署知情同意书。对纳入本研究的儿童监护人详细说明研究的目的、意义、配戴角膜塑形镜的注意事项及安全性,对所涉及检查的具体流程等。
1.2方法
1.2.1检查方法所有患者在角膜塑形镜验配前行裂隙灯、眼底检查、角膜内皮细胞检查、泪液检查排除眼部疾病,行眼轴、眼压、角膜地形图、角膜曲率检查,均行睫状肌麻痹散瞳验光确定屈光度。
眼轴检查采用尼德克光干涉式眼轴长度测量仪AL-Scan进行测量,每眼至少测量5次,取平均值。屈光度检测采用复方托吡卡胺滴眼液点眼,每隔10min 1次,共3次,采用电脑验光仪进行检查,每眼至少测量3次,SE=球镜+1/2柱镜。角膜地形图检测采用角膜地形图仪测量被测眼的角膜形态,要求患者自然睁大眼睛,每眼至少测量3次,取成像最好的图片用于分析。
1.2.2角膜塑形镜验配本研究涉及的角膜塑形镜为夜戴型四弧设计的Euclid镜片,材料是BOSTON EQUALENS Ⅱ,成分为氟化硅氧烷聚合物,透氧系数>90×10-11(cm2/s;mLO2/mL×mmHg)。验配根据检查结果选择试戴镜片并进行试戴评估,订片后交付适合的镜片并指导配戴和护理。
1.2.3配戴后随访戴镜眼配戴角膜塑形镜后1d,1wk,1、3、6、9mo,1a进行随访,并记录各个时间点的裸眼远视力(uncorrected distance visual acuity,UCDVA)、SE、角膜曲率、眼前节检查,戴镜后6mo,1a检查眼轴、角膜内皮细胞计数、角膜厚度、眼压、睫状肌麻痹并验光测量SE。
统计学分析:采用SPSS 24.0进行分析。两组间计量资料比较采用独立样本t检验,计数资料采用χ2检验或Fisher确切概率法,采用线性回归分析对戴镜前屈光参差程度与双眼轴差的变化量的相关性进行分析。以P<0.05为差异有统计学意义。
2结果
2.1两组患者戴镜前一般资料比较本研究共纳入单眼近视屈光参差患者60例,根据双眼屈光参差程度分为高度屈光参差组(双眼SE值差值≥2.5D)30例和低度屈光参差组(1.0D≤双眼SE值差值<2.5D)30例。两组患者年龄、性别、角膜曲率、非近视眼眼轴长度和SE、居住地域、父母近视情况等一般资料比较差异均无统计学意义(P>0.05),高度屈光参差组戴镜前近视眼眼轴长度和SE、屈光参差度、双眼眼轴长度差值均大于低度屈光参差组,差异均有统计学意义(P<0.001),见表1。

表1 两组患者戴镜前一般资料比较
2.2两组患者双眼眼轴长度及非戴镜眼SE变化情况随访6mo,1a时,高度屈光参差组戴镜眼眼轴增长均少于低度屈光参差组,差异均有统计学意义(P<0.001),非戴镜眼眼轴增长量和SE增长均大于低度屈光参差组,差异均有统计学意义(P<0.001),见表2~4。
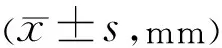
表2 两组患者戴镜眼戴镜前后眼轴长度比较
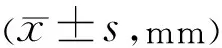
表3 两组患者非戴镜眼戴镜前后眼轴长度比较
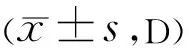
表4 两组患者非戴镜眼SE变化情况
2.3两组患者戴镜前后双眼眼轴长度差值比较随访6mo,1a时,两组患者双眼眼轴差均较戴镜前缩短,且高度屈光参差组双眼眼轴差值缩短幅度均大于低度屈光参差组,差异均有统计学意义(P<0.05),见表5。
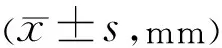
表5 两组患者戴镜前后双眼眼轴长度差值比较
2.4屈光参差程度与双眼轴差变化量的相关性随访6mo,1a时,以戴镜前屈光参差度为自变量,以双眼眼轴差缩短量为因变量行线性回归分析,得出两者具有相关性(F=0.293、0.458,均P<0.001),在此基础上建立线性回归模型。戴镜前屈光参差量(X)与双眼眼轴差值变化量(Y)的线性关系在随访6mo时为Y= 0.072X- 0.039(R2=0.212,P<0.001),在随访1a时为Y= 0.138X-0.085(R2=0.240,P<0.001),见图1、2。
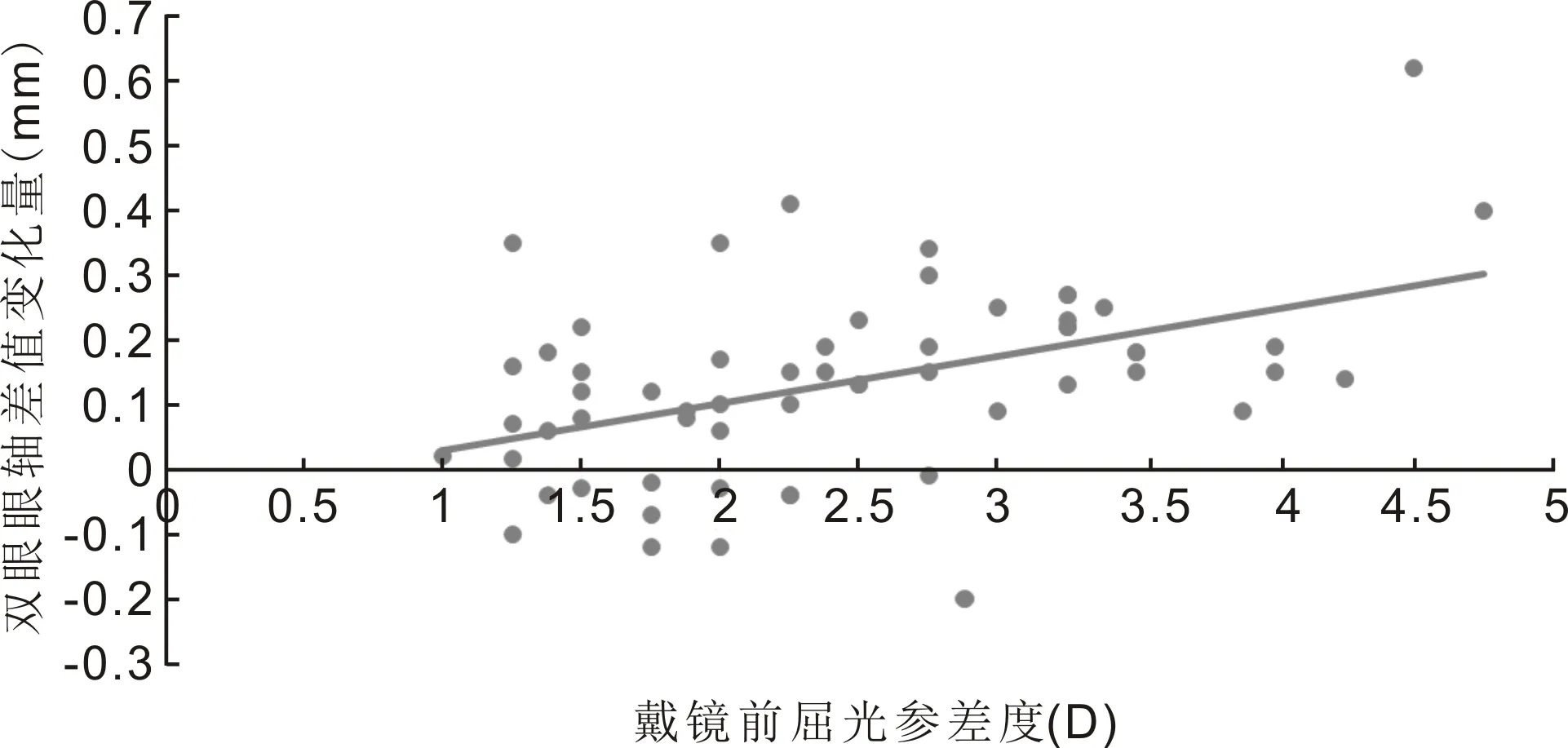
图1 随访6mo时单眼近视屈光参差儿童戴镜前屈光参差度和双眼眼轴差变化量的散点图。

图2 随访1a时单眼近视屈光参差儿童戴镜前屈光参差度和双眼眼轴差变化量的散点图。
3讨论
对于近视性屈光参差患者来说,随着年龄的增长及近视程度的进展,屈光参差的程度在儿童时期一般会随着年龄的增长而增加[9],其原因可能与室内长时间近距离学习、户外活动减少等因素有关[4]。现阶段而言,被认为可以有效控制近视进展的方式包括低浓度阿托品眼用制剂、角膜塑形镜、周边近视离焦设计的框架眼镜或接触镜等,其中已被研究证实在控制近视进展的同时可缩小屈光参差量的干预措施为角膜塑形镜[7,10-12]和阿托品滴眼液[13]。本研究在随访6mo,1a时,两组患者戴镜眼眼轴增长幅度均小于非戴镜眼,自身的双眼对照证明配戴角膜塑形镜可显著延缓眼轴增长。根据戴镜前屈光参差的程度进行分层对比,观察高度屈光参差和低度屈光参差者戴镜眼眼轴进展、非戴镜眼眼轴和SE进展情况以及双眼眼轴差值的变化,较既往相关研究更为全面,尤其是针对非戴镜眼(戴镜前非近视眼)近视进展情况分层观察的结果值得进一步关注。
既往已有多项研究证明单眼配戴角膜塑形镜后可减小双眼SE和眼轴的差异,从而减小屈光参差的程度提供更好的矫正效果[13-15]。本研究在随访1a时高度屈光参差组双眼眼轴差缩短0.39±0.23mm,眼轴差异总量减少约26.5%(差异效率=戴镜前后双眼眼轴差异值的变化量/戴镜前的双眼眼轴差异值),低度屈光参差组眼轴差缩短0.14±0.27mm,眼轴差异总量减少约17.7%,高度屈光参差组的眼轴缩短量较低度屈光参差组更多。Tsai等[7]回顾性研究中单侧配戴角膜塑形2a后的单眼近视儿童双眼眼轴差由0.83±0.45mm缩短为0.59±0.49mm,双眼眼轴差减少了约28.9%,较本研究结果的双眼轴差缩短更少,可能的原因是该研究涉及人群戴镜前时年龄更大(12.32±3.07岁)近视进展更为缓慢。金婉卿等[10]对40例屈光参差者单眼配戴角膜塑形镜1a的观察显示,双眼SE的差值由2.61±1.04D下降至2.07±1.05D,双眼眼轴的差值由0.97±0.66mm降至0.67±0.63mm,眼轴差异总量减少约30.5%,SE的差异减小约23.9%,该研究眼轴差异总量减少效率与本研究中高度屈光参差组接近。其原因在于单眼配戴角膜塑形镜后,戴镜眼远视离焦减少后眼轴和屈光度进展被有效控制,而非戴镜眼随着屈光发育逐渐由正视发展为近视,共同促进双眼眼轴差值缩短和屈光参差度降低的。
随访6mo,1a时本研究涉及的眼轴结果均显示高度屈光参差组戴镜眼进展较低度屈光参差组更少,而非戴镜眼轴增长量高度屈光参差组较低度屈光参差组更多,且高度屈光参差组非戴镜眼的SE进展较低度屈光参差组更快。从高度屈光参差组和低度屈光参差组的双眼眼轴及非近视眼的SE进展情况对比可知:单眼近视者在单眼配戴角膜塑形镜后,戴镜眼眼轴增长较非戴镜眼更慢,其中高度屈光参差者较低度屈光参差者戴镜眼近视进展更慢,而非戴镜眼进展更快。Long等[12]研究结果显示单眼配戴角膜塑形镜组的戴镜眼眼轴增长幅度为0.15±0.04mm显著低于非戴镜眼0.34±0.21mm,与本研究结果相似。Cheung等[15]在2001~2003年随访了1例单眼近视性屈光参差的男童(屈光度:OD:-0.25DS/-0.75DC×68;OS:-2.50DS/-0.50DC×170),发现在左眼配戴角膜塑形镜2a期间左眼AL仅增长了0.13mm,而未矫正的右眼AL增加了0.34mm、SE进展了0.75D,非戴镜眼较戴镜眼近视进展更快,与本研究结论一致。金婉卿等[10]的一项自身对照研究中对40例屈光参差儿童单眼配戴角膜塑形镜进行为期1a随访,结果戴镜眼SE增加了-0.13±0.20D、眼轴增长了0.12±0.20mm,未戴镜眼组的SE增长了-0.68±0.40D,眼轴增长了0.42±0.22mm,与本研究中非戴镜眼的近视进展趋势类似。吕燕云等[11]对单眼配戴角膜塑形镜的屈光参差儿童为期1a的观察显示低度屈光参差组戴镜眼的眼轴增长量(0.14±0.21mm)大于高度屈光参差组的增长量(0.11±0.14mm),未戴镜眼则低度屈光参差组眼轴增长量(0.45±0.23mm)少于高度屈光参差组(0.54±0.24mm),说明配戴角膜塑形镜后戴镜前屈光参差度数越高者近视控制效果越好,与本研究结果基本一致,但该研究未关注非戴镜眼SE进展情况。由此可知单眼配戴角膜塑形镜后非近视眼的近视发展未受到明显遏制,且戴镜前戴镜眼近视度越高其对侧非戴镜眼的近视进展越快,其原因可能在于戴镜眼在进行矫正后UCVA优于非戴镜眼而出现主导眼转换,且戴镜前屈光参差程度越高者主导眼转换程率越高。既往研究认为近视屈光参差者主导眼较非主导眼的眼轴更长、近视度更高,且主导眼倾向于与高屈光度度眼一致[16]。曾有研究证明屈光参差患者在行LASIK手术后47%者发生主导眼转变[17],这种非视觉发育关键期的主导眼转换与人眼调节状态改变和视觉环境的改变密切相关。因此在使用角膜塑形镜对单眼近视的屈光参差儿童进行矫正时,临床工作者不仅需要定期随访戴镜眼的眼表健康和近视控制情况,还需要格外关注非近视眼的视力情况和眼轴进展,建议增加户外活动、减少近距离用眼或学习负担预防近视发生。一旦眼轴增长过快或UCVA≤0.8时,应积极进行睫状肌麻痹验光,并根据检查情况给予低浓度阿托品或框架眼镜、角膜塑形镜等干预方式进行矫正。
以戴镜前屈光参差度为自变量,双眼眼轴差缩短量为因变量,相关性分析显示两者呈线性相关性。戴镜前屈光参差屈光参差量(X)与双眼眼轴差值变化量(Y)的线性关系在随访6mo时为Y=0.072X-0.039,在随访1a时为Y=0.138X-0.085,说明戴镜前屈光参差量越大,双眼眼轴缩短量越多。吕燕云等[11]的研究关于单眼戴镜的屈光参差儿童相关性分析显示,在低度屈光参差组双眼眼轴差值减少量与戴镜前屈光参差量不存在线性关系,而高度屈光参差组则呈线性关系(校正R2=0.230)。本研究涉及样本量较少,未根据屈光参差程度的分层进行相关性分析,结果与前述研究中高度屈光参差度组的线性关系基本一致。这种线性关系可能的原因在于配戴角膜塑形镜的儿童戴镜前近视程度越高,其近视进展越慢,眼轴增长越少[18-19],角膜塑形镜有效减少了视网膜周边远视性离焦[20-21],而更高度近视的儿童经角膜塑形后,角膜旁中央区屈光力增加量较低度近视患者更大,减少远视离焦的能力更强。除离焦理论外,戴镜眼近视控制的原因可能在于单眼屈光参差儿童配戴角膜塑形镜后戴镜眼的调节功能较戴镜前明显改善,并与非戴镜眼一致,尽管未戴镜眼逐渐呈现轻度近视屈光状态,但调节功能未出现明显变化[22]。
本研究也存在不足之处,仅为回顾性病例对照研究且样本量相对较少,存在一定选择性偏畸。但研究中发现戴镜前非近视眼在对侧眼配戴角膜塑形镜后高屈光参度者近视进展反而较低屈光参度者更迅速,推测可能与对侧眼屈光矫正后发生主导眼或调节功能改变所致,但其原因值得进一步通过临床实验来探究。
综上所述,单眼近视屈光参差儿童在配戴角膜塑形镜后可有效减少双眼屈光参差的程度及戴镜眼的近视进展,且高度屈光参差者较低度屈光参差者近视控制效果和屈光参差减少程度更突出,但高度屈光参差者的非戴镜眼的近视进展则较低度屈光参差者更快。本研究认为单眼近视的屈光参差少年儿童应用角膜塑形镜进行矫正,对戴镜眼近视防控的同时可有效降低双眼屈光参差程度,在促进双眼平衡发育、提高双眼视功能等方面具有积极的意义。但对于尚未戴镜的非近视眼来说,近视进展的风险依然存在,且戴镜前屈光参差程度越高者近视进展越迅速,因此在角膜塑形镜的相关日常随访中应积极关注非戴镜眼的屈光发育,及时给予相应的近视防控措施。
