新型睾丸固定垫在睾丸穿刺术后的应用*
2022-09-16王洪华林孟远俞红英
王洪华 王 晰 林孟远 王 严 汪 敏** 俞红英**
1.南京医科大学附属无锡妇幼保健院生殖医学中心(江苏无锡 214002)2.南京医科大学(江苏南京 211166)
睾丸穿刺取精常用于无精子症的诊断或助孕治疗。世界卫生组织(WHO)规定患者不少于两次精液离心沉渣涂片后镜下检测都未见到精子,无精子症诊断即可成立[1]。常规分为两种类型,由于输精管道出现梗阻或者先天性缺失,导致睾丸内的精子无法正常排出体外,这是梗阻性无精子症。临床上是属于无精子症的一种类型,除此之外的无精子症都是非梗阻性无精子症[2]。
资料与方法
一、临床资料
自2017年10月至2020年12月到无锡市妇幼保健院生殖医学中心男科门诊就诊的、被确诊为无精子症或排精障碍患者,应用本中心研发的新型多孔睾丸穿刺针(国家专利ZL:201020246655.4)进行活检诊断或取精助孕[3]。选取其中的87例患者作为研究对象,所有患者都进行外周血染色体核型分析,超声检测睾丸体积、AZF基因微缺失检测,并进行术前血常规、出凝血时间及心电图检查,排除所有会阴部有感染病灶的患者。
二、应用方法
患者取平卧位,常规消毒铺巾,用2%利多卡因行精索阻滞麻醉和局部浸润麻醉。穿刺前用针刺检测麻醉效果,待患者无明显痛觉后,用左手三指固定睾丸,选择在附睾对侧睾丸中部,避开阴囊表面血管,将新型多孔睾丸穿刺针垂直刺入睾丸约1.0~1.5cm,充分利用注射针筒抽吸形成的负压,以便将睾丸组织吸入针的侧孔,在针拔出时将组织带出。将新鲜组织立即置HTF培养液(SAGE 公司,美国)交由实验室人员进行研磨后直接镜检[4],将获得的精子用来ICSI助孕治疗。所有手术都记录手术时间,同时对患者进行疼痛评分[5]。A组:患者术后给予止血,用已消毒纱布置于阴囊表面,穿上三角短裤,观察半个小时左右回家。B组:术后给予双层纱布置于睾丸表面外加我们研发的新型睾丸固定垫(国家专利ZL :2016 2 1421254.1)(图1),将睾丸分别放置固定垫凹槽内前方,弧形缺口置于阴茎根部下方(图2),穿上三角短裤,观察半小时。

图1 新型睾丸固定垫

图2 新型睾丸固定垫固定睾丸
三、效果观察
A 组与 B 组患者术后愈合天数 5~14(9±3.81)d 和4~9(6±2.01)d(P<0.05),患者满意度分别为52%(30/58%)和93%(27/29),术后并发症发生率为10.3%(6例),分别为阴囊红肿4例,睾丸肿痛1例,睾丸硬结1例:而B组术后并发症发生率为3%(1例)为阴囊轻度红肿。
四、统计处理
应用SPSS 17.0 统计学软件进行数据分析,计量资料用表示,采用t 检验,率的比较用卡方检验,P≤0.05为差异有显著性。
结 果
A 组与B 组患者术后愈合天数,患者满意度,术后并发症情况,差异有显著性(P<0.05),术后并发症发生率为10.3%(6例),其中,阴囊红肿4例,睾丸肿痛1例,睾丸硬结1 例:而B 组术后并发症发生率为3%(1 例),为阴囊轻度红肿。而两组的患者的年龄、睾丸体积、平均手术时间、手术期间的疼痛评分等指标(P>0.05),差异无显著性。
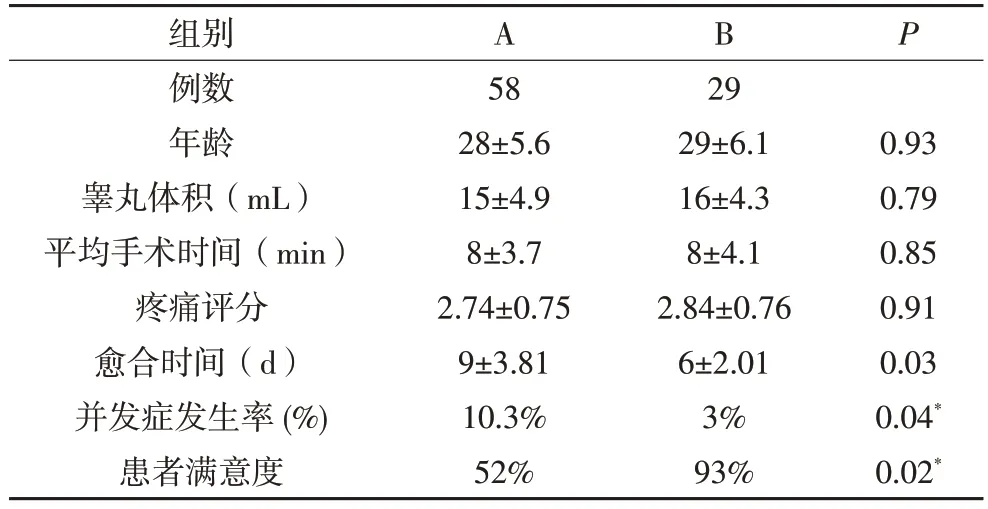
表1 相关数据比较
讨 论
虽然理论上讲可以根据患者体格检查、精浆生化分析、性激素水平、AZF 位点分析[6]及超声影像学资料初步判断是否存在梗阻,但在临床实际工作中,很多患者常常无法明确诊断,最终要依靠睾丸穿刺来评估睾丸产生精子的功能,更有部分患者各项相关指标结果都正常,但穿刺结果就是未见精子。随着辅助生育技术的出现和推广,尤其卵泡浆内单精子注射技术(ICSI)和经皮睾丸穿刺取精技术(TESA)的发展,利用各种来源精子进行助孕,对此类助孕的结局得到社会广泛关注[7-10],导致睾丸穿刺活检从传统诊断方法变成目前临床上常用的辅助治疗手段。
正常睾丸是两个微扁的椭圆体,分别悬垂于阴囊内的两侧,常规右侧略高于左侧。成年人睾丸平均长4~5cm,宽2.5cm,前后径3cm,体积约15mL 左右。 睾丸表面有一层坚韧而厚纤维白膜,白膜内侧为含有丰富血管的疏松结缔组织,故睾丸术后止血固定不理想易导致局部渗血、血肿的形成、感染等一系列睾丸术后的常见并发症,给患者造成身体和精神上的创伤。
无锡妇幼保健院生殖医学中心男科到目前已行睾丸穿刺1000多台次,在手术过程中,我们发现只要患者体查时睾丸的弹性好,在进针时,突破感明显的,获取组织都较为容易,常常可以取得条索状睾丸组织,组织量较多,与穿刺部位的选择关系不大,获取的组织放入试管培养液中常见组织沉到试管底部,可能与睾丸生精小管壁较厚,组织密度较大有关,这部分患者通常既往无睾丸附睾炎病史或睾丸扭转导致的缺血再灌注损伤[11]。而对于部分曾患有腮腺炎并发睾丸炎或本身睾丸感染史的[12-14],通常睾丸体积明显较小,血清FSH 水平普遍明显高于正常值上限,触摸时质地偏硬,弹性差,穿刺进针时如“扎纸”感,吸取组织非常困难,即使使用再大的抽吸力或增加次数,获取组织的效果都不理想,当置入试管时呈絮状漂浮在液面上,呈碎屑状很难沉到试管底部,这通常由于既往炎症导致睾丸生精小管发生纤维化,甚至出现玻璃样病变,所以组织密度变低[15-16],很少能找到精子。还有一种特殊类型患者,既往无睾丸炎病史,无隐睾及手术史,体格检查正常,在术中,组织容易获取,量既多又易于沉入试管底部,但是很难找到精子。对于这部分患者,通常考虑睾丸生精阻滞[17-18],在我们与患者夫妇进行充分沟通知情的情况下,会建议患者行内分泌治疗3-6月,常规给予肌肉注射绒毛膜促性腺激素2000IU 和尿促性腺激素150IU,2 次/周内分泌治疗[19-21],在治疗过程中,定期门诊复诊,观察患者体征,必要时检测患者肝功能的相关指标。待治疗结束后再行睾丸穿刺,有小部分患者效果较为满意,获得精子进行助孕,成功帮助实现生育梦,若穿刺后仍未查见精子,建议患者可以供精人工助孕。
穿刺成功获取精子后,对于超声检查没有先天性输精管道缺如的患者,可选择行输精管显微吻合术。跟踪结果大致表现为,由于很多患者属于先天性或者后天输精管道炎症造成的阻塞[22],首先阻塞病灶的精准定位十分困难,这就对手术后的效果大打折扣,这类患者通常表现为术后复查精液数次依旧未见精子,他们最终不得不选择穿刺取精行试管助孕。还有表现为术后复查结果显示严重少弱精子症,甚至精子不动,这可能与精子多年的淤积,不能及时更新代谢有一定的关系。
由于睾丸的解剖位置位于两股之间,自身活动度大,通常难以固定,尤其睾丸手术后,加上会阴部毛发密集,汗腺发达,易于潮湿,故局部发生感染的概率相对较高。当下肢行走运动时,附着相对固定尤为困难,如捆绑过紧导致下肢行动不便,局部易于潮湿而至感染发生,同时影响外观不便患者正常社交。新型睾丸固定垫,运用无毒、无过敏的天然乳胶材料,根据人体生物工程学原理,设计两个带有透气孔的、与正常睾丸体积大小相当的凹槽,分隔两边,两凹槽结合部前段设有半圆形缺口,与阴茎根部相吻合,可以起到相对固定的作用,不至于前后滑脱,减少下肢运动时对睾丸的碰撞带来的不适或疼痛。透气孔的设计可以大大降低局部潮湿度,明显降低感染发生率。临床使用中可以根据手术患者术前睾丸超声检测体积的大小来选择固定垫的规格,达到提高患者舒适度和满意度的效果。
