二代高通量测序肺癌驱动基因突变诊断sMPLC的价值*
2022-09-13蔡成杰叶敏林志潮
蔡成杰 叶敏 林志潮
肺癌是全球死亡率最高的癌症。随着诊断技术不断进步,多原发肺癌(multiple primary lung cancer,MPLC)发病率也逐年提高。多原发肺癌是指患者体内先后发生两个以上的恶性肿瘤[1]。肿瘤时间间隔6个月临床定义为同时性MPLC(synchronous multiple primary lung cancer,sMPLC)。当前,sMPLC 全球发病率为0.5%~10%。根据Martini和Melamed的诊断标准,美国胸科协会增加了分子遗传学水平测序作为更加精确的诊断标准。近些年,二代高通量测序(second generation high throughput sequencing)和免疫学的发展为诊断sMPLC提供了新思路。有研究表明,结合临床病理特征、影像学、基因特征分析sMPLC鉴别与M-M标准有着较高的一致性,也能补充M-M标准[2]。二代高通量测序的特点是增加测序深度,提高分析敏感度和测序的准确性,有效改善了常规诊断方式测序慢、敏感度和准确性不高的缺点。本次研究探究二代高通量测序肺癌多驱动基因突变对鉴别诊断sMPLC的价值。
1 资料与方法
1.1 一般资料
选取2020年6月-2021年6月江门市中心医院30例sMPLC患者手术标本作为试验组,同时收集30例经病理证实的肺内转移癌患者手术标本作为对照组。纳入标准:(1)符合《中华医学会肺癌临床诊疗指南(2019版)》中关于sMPLC的诊断标准[3];(2)病理学分型为肺癌;(3)均为初次诊断。排除标准:(1)有其他肝、肾等严重疾病;(2)合并其他原发性癌症;(3)肿瘤直径≤2 cm。对照组男17例,女13例;年龄35~75岁,平均(55.50±3.70)岁。试验组男16例,女14例;年龄34~74岁,平均(54.20±3.60)岁。两组一般资料比较差异均无统计学意义(P>0.05),有可比性。患者签署知情同意书,经医院伦理委员会批准。
1.2 方法
两组均采用二代高通量测序技术检测30例sMPLC患者肺癌组织手术标本及肺内转移癌患者手术标本11个肺癌驱动基因突变,所有标本经过中性甲醛液固定处理,石蜡包埋,切片和HE染色。使用Illumina Miniseq测序平台和人多基因突变检测通用试剂盒,人多基因突变检测捕获探针;所有检测依据试剂说明书和实验室规范操作。
1.3 观察指标
统计突变类型,对比两组11个肺癌驱动基因(EGFR、ALK、HER2、BRAF、MET、KRAS、NRAS、PIK3CA、RET、ROS1、TP53)突变情况。分析试验组及对照组基因突变阳性率。
1.4 统计学处理
使用SPSS 17.0统计学软件进行检测结果的数据分析,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
在本次试验检测到34种突变类型。临床意义不明的变异或者良性变异有15种突变类型,具体如下。
2.1 两组EGFR基因突变比较
试验组中EGFR突变者共有6例,其中1例患者的两对基因具有双位点突变,因此EGFR共有7对突变位点。EGFR的19号外显子Glu746Ala750del缺失突变,21号外显子Arg868Leu错义突变的突变率分别为10.00%(3/30)、6.67%(2/30),其他位点突变率为3.33%(1/30)。30例患者中,试验组EGFR基因突变有6例,对照组EGFR基因突变有2例,两组EGFR基因突变率比较差异无统计学意义(P>0.05),见表 1。

表1 两组EGFR基因突变比较(例)
2.2 两组KRAS基因突变比较
试验组30例患者中KRAS基因突变有6例,对照组30例患者中KRAS基因突变有1例,试验组KRAS基因突变率高于对照组(P<0.05),见表2。
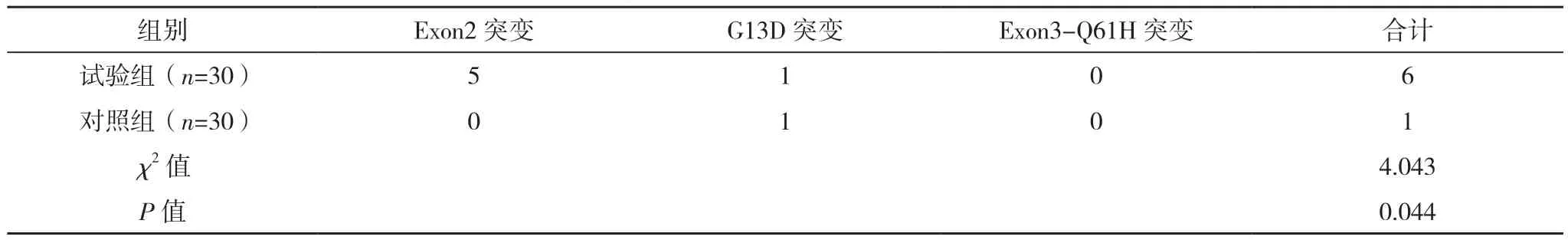
表2 两组KRAS基因突变比较(例)
2.3 两组TP53基因突变比较
TP53的5号外显子Val173GIn错义突变、8号外显子Arg273Leu错义突变、9号外显子Lys320Ter无义突变的突变率均为6.67% (2/30),其他位点突变率均为3.33%(1/30)。TP53突变在试验组中有双突变位点,而对照组没有双突变位点。试验组TP53突变者共有9例,其中3例患者具有双位点突变。对照组有2对单位点突变,试验组TP53基因突变率高于对照组(P<0.05),见表3。

表3 两组TP53基因突变比较(例)
2.4 其他基因突变情况
RET基因:试验组30例患者中RET基因突变有1例,对照组RET基因突变有1例,两组RET基因突变率比较差异无统计学意义(χ2=0.000,P>0.05);MET基因:试验组30例患者中MET基因突变有1例,对照组MET基因突变有1例,两组MET基因突变率比较差异无统计学意义(χ2=0.000,P>0.05);ALK基因:试验组和对照组患者中ALK基因突变均有1例,两组ALK基因突变率比较差异无统计学意义(χ2=0.000,P>0.05)。其他5种基因突变不明显。
2.5 试验组基因突变阳性率
试验组中,30例肺癌患者中11个驱动基因突变联合检测总体突变阳性率为80.00%(24/30)。Ⅰ类突变阳性率为23.33%,其中EGFR基因突变的阳性率最高,占比20.00%,Ⅲ B类突变阳性率为30.00%,TP53突变9例,Ⅳ类突变阳性率为20.00%,KRAS突变6例,见表4。
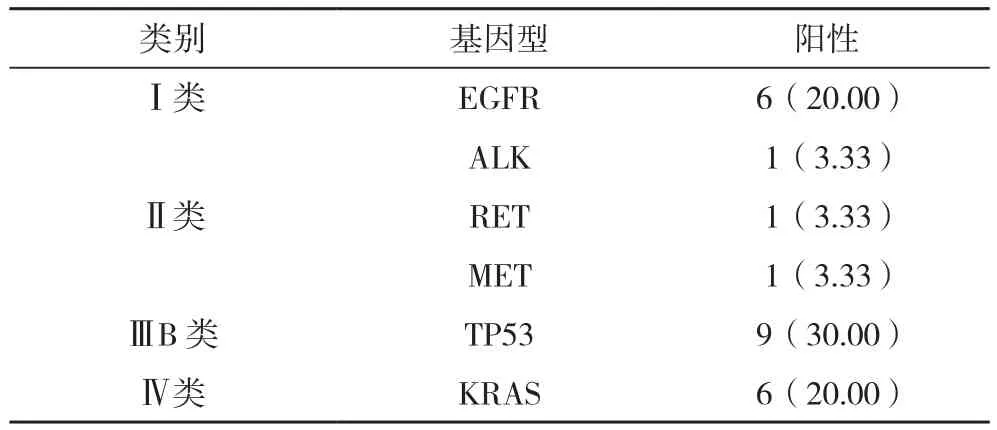
表4 试验组基因突变阳性率[例(%)]
2.6 对照组基因突变阳性率
对照组中,8例样本发生基因突变。11个驱动基因突变阳性率为26.67%(8/30)。Ⅰ类突变阳性率为10.00%,其中EGFR基因突变的阳性率最高,为6.67%。Ⅲ B类突变阳性率为6.67%,即TP53突变2例。Ⅳ类突变阳性率为3.33%,KRAS突变1例,见表5。
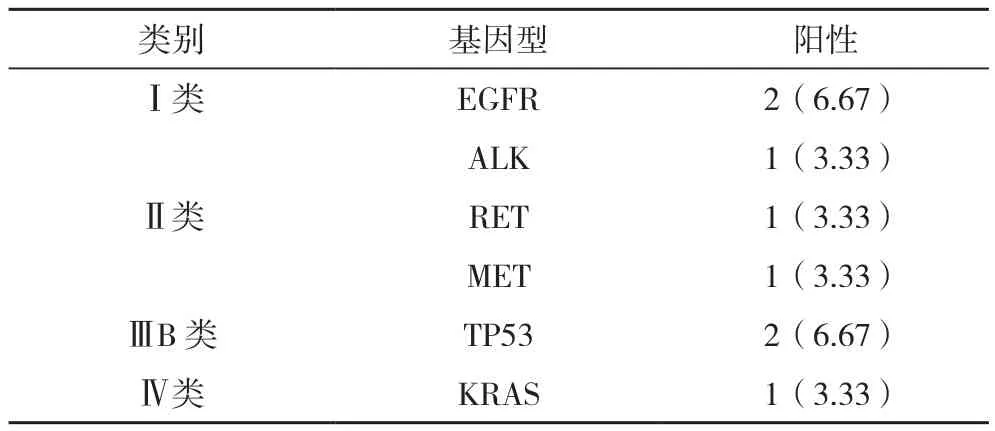
表5 对照组基因突变阳性率[例(%)]
3 讨论
随着全球生物医药技术的迅速发展,以肺癌为代表的恶性肿瘤的诊治进入了大数据为基础的精准医疗时代[4]。因此,对sMPLC、肺内转移癌的鉴别诊断对疾病分期、管理具有重要意义。二代高通量测序技术具有检测通量大、信息全面和敏感度高等优点,通过对标本的大规模检测,进而快速得到个体化全景式基因信息谱图,为恶性肿瘤的精准化诊治提供支撑[5-6]。
此次为进一步探讨二代高通量测序技术对sMPLC的诊断价值,特针对30例sMPLC患者手术标本及30例肺内转移癌患者手术标本进行研究,观察11个肺癌驱动基因突变情况。新近研究表明,在22个肿瘤样本的二代测序检测中,TP53、EGFR、KRAS的突变频率较高[7-8]。本研究结果与其基本一致,此次研究经二代高通量测序技术检测,两组TP53、EGFR和KRAS突变频率较高,但对照组EGFR基因突变2对均为单位点突变,KRAS基因突变只有1对。而试验组中,EGFR突变共有6例,其中1例两对基因是双位点突变,试验组KRAS基因突变率高于对照组(P<0.05);试验组TP53突变者共9例,其中3例是双位点突变,TP53共记12对突变位点,试验组TP53基因突变率高于对照组(P<0.05);KRAS基因突变6例,试验组TP53、EGFR及KRAS基因突变占总例数的70.00%。提示,二代高通量测序技术在sMPLC、肺内转移癌中有较高应用价值。分析原因可知,TP53是17号染色体基因,其突变情况与多种癌症相关,TP53的选择性剪接和交替启动子的使用会使多数转录体变异[9-10]。EGFR作为信号传导的受体,多分布于哺乳动物上皮细胞、胶质细胞及成纤维等细胞表面,其信号通路对细胞生长、增殖与分化过程发挥重要作用,其细胞定位或表达异常,常与肿瘤细胞转移、浸润相关[11]。KRAS参与着细胞内信号传递,但当其突变时,就会造成该基因永久活化,从而无法正常产生RAS蛋白,造成细胞增殖失控进而导致癌变[12]。此次研究结果显示,两组RET、MET及ALK基因突变均有1对,另5种基因突变不明显。因此,二代高通量测序技术对于检测sMPLC中TP53、EGFR及KRAS基因突变较敏感。试验组中,30例患者中11个驱动基因突变联合检测总体突变阳性率为80.00%,对照组中,8例样本发生基因突变。11个驱动基因突变阳性率为26.67%。高通量测序技术能检测更多的突变位点和具有更高的敏感度。高通量测序技术能检测所有的突变位点(包括已知和未知突变类型),且结合UMI技术和增加测序深度能提高检测的灵敏度和准确性。肺癌驱动基因变异多数发生在热点区域,高通量测序技术能较为全面地检出肺癌驱动基因中具有显著临床意义和潜在临床意义的突变位点,提供临床意义不明的变异和可能是良性变异信息,进一步让更多患者从靶向治疗中获益,需要检测多个驱动基因时,推荐使用高通量测序技术。但由于目前相关研究数据与此次研究样本量较少,可能与其他研究存在较大差异,具有一定局限性。
综上所述,采用二代高通量测序技术,可以更加全面的检测出sMPLC、肺内转移癌的癌变基因差异,并且能提供可能的良性变异信息,提高预防和诊断肺癌基因突变的准确性和效率。
