D-D、hs-CRP水平及APACHEⅡ评分对急性脑梗死患者预后的评估价值
2022-09-08刘彩丽曾洁琼
刘彩丽 曾洁琼
脑梗死是由各种原因所致的局部脑组织区域血液供应障碍,导致脑组织缺血缺氧性病变坏死,进而产生临床上对应的神经功能缺失表现。随着我国人群的生活、饮食、作息习惯的变化及环境因素,遗传因素等的共同影响,脑梗死在我国人群之中的发病率呈现出逐渐增高的变化趋势[1-2]。脑梗死具有极高的病死率及致残率,尤其该种疾病绝大多数情况下均为急性发作,留给患者及医务人员的救治时间十分有限,这也成为目前脑梗死患者救治工作中的主要困难之一[3]。脑梗死的患者大多需进入重症监护病房(ICU)进行救治,对于该类患者应及时、准确、客观地病情评估及预后推测,这对于患者的救治方法选择及转归等具有极强的参考价值。特别是重症脑梗死的患者具有很高的死亡风险,对于该类患者的死亡概率计算及风险评估,对于降低医疗纠纷及估算病情预后均十分重要[4]。医务工作者早就意识到了以上所述的问题,在实际工作中也开发出了多种针对急性脑梗死患者病情及预后的评估方法,但是从现实使用效果看,不同的评分方法存在较大的差异,导致医务人员在患者病情及预后的评估方面效率不高。急性生理与慢性健康状况评分(acute physiology and chronic health evaluationⅡ,APACHEⅡ)常常被用作ICU之中的患者病情分类,疾病严重程度判定及预后推断等,该指标较为良好的兼顾了人体的生命体征、临床表现、各项客观生理参数、实验室指标等,可以较为准确地评估重症患者的病情严重程度,并对预后进行推断,所以其对于急性脑梗死患者的病情推测也具有一定的价值[5-6]。本研究通过回顾性分析的方法,探讨分析APACHEⅡ评分、D-二聚体(D-D)、超敏C反应蛋白(hs-CRP)对急性脑梗死患者预后的评估价值,现报告如下。
1 资料与方法
1.1 一般资料
选择2017年1月-2021年9月北京市昌平区中西医结合医院收治的急性脑梗死患者113例的病例资料进行回顾性分析。纳入标准:(1)以急性脑梗死诊断收入医院接受治疗,诊断标准参考文献[7]《中国急性缺血性脑卒中诊治指南2018》,患者经CT检查或核磁共振(MRI)检查后确诊为急性脑梗死;(2)年龄大于18周岁,性别不限;(3)具有明确的发病时间点,脑部既往无外科手术史;(4)关于本次研究的数据资料完整。排除标准:(1)患者病情较为轻微,仅出现感觉障碍等轻微临床表现或经过检查后确诊患者仅为短暂性脑缺血发作;(2)长期服用激素、免疫抑制剂等药物;(3)既往有脑卒中病史。依据患者入院28 d的死亡情况分组,分为生存组71例和死亡组42例。两组的一般资料对比,差异无统计学意义(P>0.05),有可比性,见表1。研究经过医学伦理委员会审批并通过。
表1(续)
1.2 方法
记录患者入院24 h之内的APACHEⅡ评分、D-D、hs-CRP。APACHEⅡ评分主要包含急性生理学评分、慢性健康状态评分、年龄3个部分。急性生理学评分包括平均动脉压、体温、呼吸、心率、动脉血氧分压、pH值、血碳酸氢根水平、肾功能状况、血常规、个体生命体征等数据。该评分以71分为最高分,分数低表示患者的病情轻[8]。D-D、hs-CRP均为患者入院之后采集肘部静脉血,收集血清标本之后,利用全自动血凝分析仪双乳胶增强免疫比浊法对D-D进行检测,利用微粒化增强免疫固定试验对hs-CRP进行检测。
1.3 观察指标
(1)对比两组入院24 h之内的APACHEⅡ评分、D-D、hs-CRP。(2) 分析入院 24 h之内的APACHEⅡ评分、D-D、hs-CRP对患者预后的预测价值。
1.4 统计学处理
采用SPSS 24.0软件进行统计学分析,利用K-S法对数据正态性进行检验,正态分布计量资料使用(±s)表示,采用t检验,计数资料使用率(%)表示,比较采用χ2检验,P<0.05为差异有统计学意义。利用受试者工作特征(ROC)曲线的方法对模型的预测效能进行计算。检验水准均为双侧,α=0.05。
2 结果
2.1 两组入院24 h之内的APACHEⅡ评分、D-D、hs-CRP水平对比
死亡组在入院24 h之内的APACHEⅡ评分、D-D、hs-CRP水平均高于生存组(P<0.05),见表2。
表2 两组入院24 h之内的APACHEⅡ评分、D-D、hs-CRP水平对比(±s)
组别 APACHEⅡ评分(分)D-D(mg/L)hs-CRP(mg/L)死亡组(n=42) 17.15±5.25 1.25±0.72 37.36±14.35生存组(n=71) 13.05±4.23 0.87±0.32 28.53±10.23 t值 4.546 3.858 3.806 P值 0.000 0.000 0.000
2.2 入院24 h之内的APACHEⅡ评分、D-D、hs-CRP水平对患者预后的预测价值
入院24 h之内的APACHEⅡ评分、D-D、hs-CRP水平最佳截断值分别为16.16分、1.03 mg/L、43.96 mg/L,约登指数分别为43.99%、36.95%、37.64%,见表3、图1。

表3 患者入院24 h之内的APACHEⅡ评分、D-D、hs-CRP水平对患者预后的预测价值
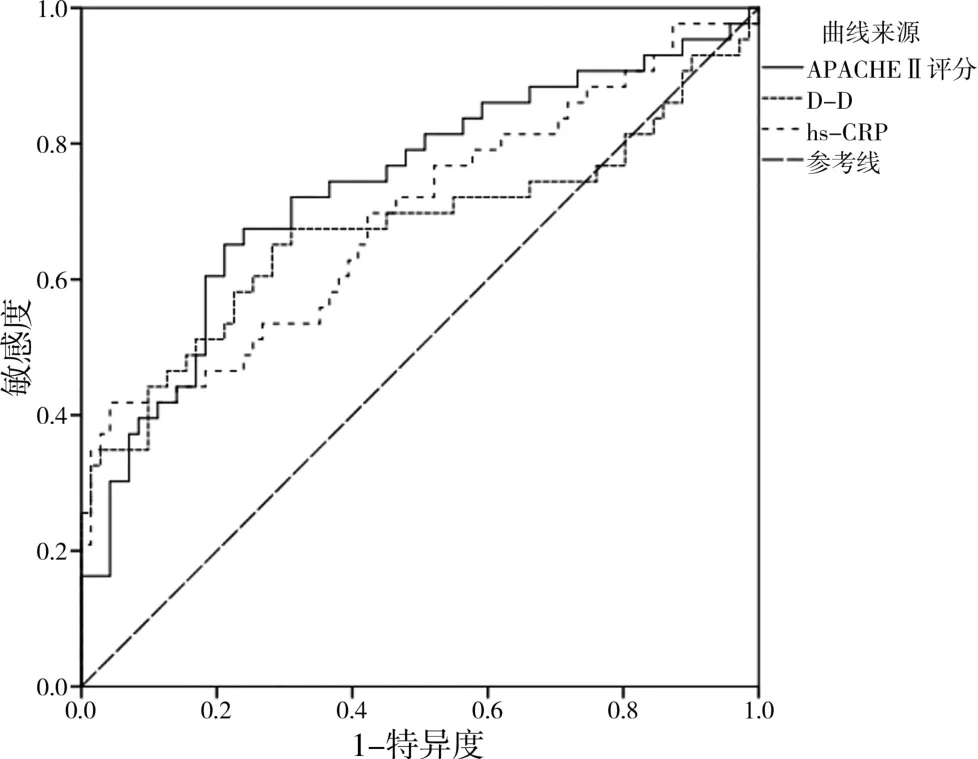
图1 入院24 h之内的APACHEⅡ评分、D-D、hs-CRP水平预测预后的ROC曲线
3 讨论
急性脑梗死患者的病情十分危急,而且患者的个体差异巨大,急性脑梗死的起病十分急骤而且进展速度快,在该种情况下要求医务人员可以快速、准确地判定出患者的病情变化情况,这可以有效地提升抢救措施的成功率,保证患者得到及时、正确的救治干预,从而可以挽救更多的生命[9-10]。对于急性脑梗死患者病情及预后的准确评估,直接关系到患者诊疗方案的实施,后续也会直接影响到救治方案的有效性,降低患者救治措施的误诊率及漏诊率。本研究中所重点分析的APACHEⅡ评分从20世纪末期以来,已经被逐步认可成为医疗界比较认可的具有客观性及科学性的评分体系,该种评分方法能够对多种重症患者的病损情况、身体功能情况、全身反应情况完成评估,通过量化的方法对病情进行评估,这对于提升患者预后判定的准确性和客观性具有十分重要的意义[11-12]。
本研究的结果显示,在入院后28 d之内因为病情严重而进展死亡的患者人群,其APACHEⅡ评分显著高于入院28 d之内生存的患者人群。这可以理解为个体的APACHEⅡ评分越高,其病情的严重程度越高,死亡的概率也就越高,这与文献[13-15]研究结果具有高度的一致性。该结果也提示,APACHEⅡ评分和急性脑梗死的病情严重程度之间具有密切的相关性,评分较高的患者病情更加危重,也具有更高的死亡风险。
本研究中采用ROC曲线的方法对APACHEⅡ评分、D-D、hs-CRP对于患者的死亡风险效能进行了分析。该种方法多用来分析连续变量指标对二分类结局的推断或预测。在以往的研究中,国外学者已经利用APACHEⅡ评分、SAPSⅡ评分、SOFA评分3种分数测评系统对重症患者的病情和预后推断能力进行了对比,结果显示以APACHEⅡ评分的判别能力和校准力相对更高[16]。另外国内研究的结果也显示,APACHEⅡ评分对于重症脑梗死患者的危重程度判断及预后的估计比较准确,特别是与临床中常用的NIHSS评分相比,更加具有优越性[17]。本研究中所获得的数据,也显示APACHEⅡ评分对于急性脑梗死患者的短期生存情况具有良好的推断能力。
对于APACHEⅡ评分对脑梗死患者预后推断的截断值选择,也一直是存在争论的题目。有研究认为该评分以10分为宜,但是也有研究认为应调整到16分以上才更加具有实际执行能力[18-19]。在本研究中所获得的结果支持了高于16分的结论。超过本研究计算所得到的截断值的患者,具有更高的病情恶化及死亡风险,建议需加强监护。当然,关于截断值选择不同结果的原因还需要考虑到各个研究的纳入和排除标准、诊断标准、医疗条件等,各类主观及客观因素的影响较大,这也需要在今后继续扩大样本量实施分析。
本研究中也对D-D、hs-CRP两个指标进行了探讨。脑梗死的患者在病变早期脑组织出现缺氧缺血的情况,会产生大量的抗原刺激免疫系统,大量的炎性反应细胞被激活,诱发巨噬细胞诱导白细胞介素合成hs-CRP,这也反映出了激活巨噬细胞的活化程度。其主要的机制是脑梗死患者的脑血管遭受到不同的微栓子及血栓的阻塞,导致脑组织缺氧,缺血而发生坏死。hs-CRP可以反映出人体炎性因子的含量,炎性因子含量越高,脑组织的损伤程度也就越大,患者的病情也更加严重。D-D为交联纤维蛋白特异而稳定的一种降解产物,增高或阳性多见于继发性纤维蛋白溶解功能亢进[20],可作为继发纤溶亢进和高凝状态的一种分子标志物,是能够直接反映纤溶酶和凝血酶生成的理想指标[21]。研究表明,急性脑梗死患者D-D检测与静脉血栓发生有相关性,通过该指标可评估梗死病灶体积,便于准确判断患者病情,改善预后[22]。
综上所述,对于急性脑梗死患者,D-D、hs-CRP水平及APACHEⅡ评分可以较为准确地对其近期生存情况进行推断,对患者的病情评估及治疗方案制定具有重要的参考价值。
