眼底荧光素钠造影联合眼底光学相干断层扫描技术在糖尿病性视网膜病变中的应用
2022-09-06陈博文杨莎甄耀伦陈丽军陈婵娟
陈博文 杨莎 甄耀伦 陈丽军 陈婵娟
糖尿病性视网膜病变(DR)是糖尿病患者常见的眼部严重并发症之一,其病理基础主要是糖代谢异常引起视网膜周围微血管病变,可导致视力下降甚至失明[1]。已有研究证实[2],黄斑水肿是导致DR患者视力下降的重要因素,明确黄斑水肿的原因和病灶范围对指导临床治疗至关重要。另外,临床上根据是否出现视网膜新生血管将DR 分为非增殖性DR(NPDR)和增殖性DR(PDR),不同性质的DR在治疗上也有差异[3]。因此,采用科学的诊断方式及时明确DR 分期、黄斑水肿及水肿程度有助于指导临床选择适当的治疗方案,减少致盲率。眼底荧光素钠造影(FFA)是诊断黄斑水肿的传统手段,可有效获取黄斑周围微血管缺血、血管渗漏、微血管瘤等信息,对指导病变部位的定位和激光光凝治疗具有重要的意义[4]。眼底光学相干断层扫描技术(OCT)是近年来兴起的一种新型的视网膜成像手段,对视网膜各层次的微小结构具有理想的成像功能,并且具有无创、重复性高等优点[5]。本研究选取了在我院治疗的68 例疑似DR 患者为研究对象,探讨了FFA 联合OCT 在DR 中的临床应用价值。
1 材料与方法
1.1 一般资料选取2021年4月~2022年2月在我院治疗的68 例(136 眼)疑似DR 患者为研究对象,其中男32 例,女36 例;年龄51~81 岁,平均(62.31±7.09)岁;糖尿病病程4~16年,平均(7.84±2.77)年。纳入标准:①均符合2 型糖尿病的相关诊断标准[6];②具有清晰的屈光间质;③经临床诊断、眼底镜检查判定为疑似存在视网膜病变;④既往史、家族史以及基本临床信息等资料完整;⑤依从性良好,可积极配合临床检查;⑥对本研究内容知情同意,且自愿签署知情同意书。排除标准:①既往接受过眼部疾病治疗的患者;②既往有眼部手术或外伤史的患者;③存在严重的沟通、理解障碍者;④因其他原因引起的视网膜病变者;⑤合并青光眼、视网膜静脉阻塞、黄斑变性等其他眼部疾病者;⑥眼压≥21mmHg 的患者;⑦存在FFA或OCT 检查禁忌证的患者;⑧近期参与了其他临床试验的患者。本研究已经获得我院医学伦理委员会的批准。
1.2 检查方法
1.2.1 FFA 检查 仪器采用ToPcon TRC-5 ODX 型造影仪,造影剂使用荧光素钠(广州白云山制药厂,国药准字H44023401,规格:3ml/支)。检查前,所有患者均滴0.25%复发托吡卡胺滴眼液(沈阳兴齐眼药股份有限公司,国药准字H20055546,规格:5ml:25mg)进行散瞳。待瞳孔直径≥6mm 后,由肘静脉缓慢注射3ml 20%荧光素钠造影剂,密切观察患者眼底荧光素的变化,并进行快速连续拍片。注射后即可拍1 张;注射后30s 内连续拍片30 张;31~60s内,每5s 拍1 张,一共6 张;随后在2min、5min、10min 时各拍1 张,一共3 张;总共40 张。将获得的图像传输至后台软件进行处理分析,由两名专业的医师采用双盲法进行结果诊断。
1.2.2 OCT 检查 仪器采用眼后节OCT OSE-2000型光学相干断层扫描仪(深圳市斯尔顿科技有限公司)。检查前,所有患者均进行散瞳(同FFA 检查)。待瞳孔直径≥6mm 后,指导患者取坐位,按照操作标准将患者头部、下颌进行固定。随后以视盘中点为中心,扫查上方、颞侧、鼻侧、下方四个象限以及半径3.4mm 内的范围。另外,采用地形图分析处理,计算视网膜神经纤维层(RNFL)厚度,四个象限的任一RNFL 厚度低于正常范围则判定为阳性,其中上方RNFL 厚度正常值为140μm,颞侧正常值为90μm,鼻侧正常值为85μm,下方正常值为140μm。
1.3 观察指标①参考《我国糖尿病视网膜病变临床诊疗指南(2014年)》的相关标准[7],以最终临床诊断为“金标准”,分析FFA、OCT 以及二者联合检查对DR 的诊断效能,并分析各检查方式与金标准的一致性。敏感度=真阳性/(真阳性+假阴性);特异度=真阴性/(真阴性+假阳性);准确度=(真阳性+真阴性)/(真阳性+假阳性+真阴性+假阴性)。②比较FFA、OCT 以及二者联合检查对黄斑水肿的检出结果,包括局部水肿型、弥漫性水肿型、黄斑缺血等。③根据OCT 检查结果,比较NPDR 患者和PDR 患者上方、颞侧、鼻侧、下方四个象限的RNFL 厚度。
1.4 统计学方法采用SPSS 21.0 统计学软件进行数据处理,计数资料以%表示,采用χ2检验;计量资料以±s表示,采用t检验;采用Kappa 检验分析FFA、OCT 及二者联合检测与金标准的一致性,Kappa 值≥0.75 表示一致性较好,0.4 ≤Kappa 值<0.75 表示一致性一般,Kappa 值<0.4 表示一致性差;P<0.05 为差异有统计学意义。
2 结果
2.1 各检查方式对DR 的诊断效能比较以临床诊断为金标准,FFA 检查和OCT 检查诊断DR 的敏感度、特异度、准确度均无显著性差异(P>0.05),但二者联合检查诊断DR 的敏感度、准确度均显著高于FFA 检查和OCT 检查,差异有统计学意义(P<0.05)。见表1、2。Kappa 检验分析显示,FFA 检查的Kappa值=0.523、OCT 检查的Kappa 值=0.618,与金标准的一致性一般(P<0.05),二者联合检查的Kappa 值=0.912,与金标准的一致性较好(P<0.05)。

表1 各检查方式对DR 的诊断结果
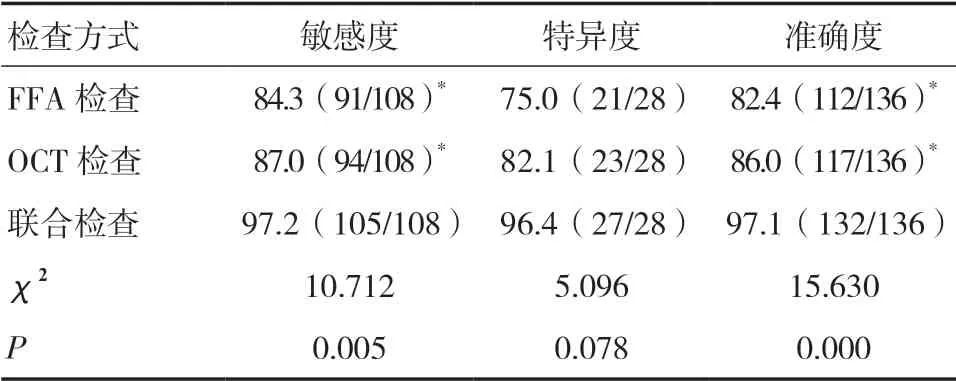
表2 各检查方式对DR 的诊断效能比较(%)
2.2 各检查方式对黄斑水肿的检出结果比较三种检查方式对局部水肿型、黄斑缺血的检出率比较差异无统计学意义(P>0.05)。FFA 检查、二者联合检查对弥漫性水肿型的检出率高于OCT 检查,差异有统计学意义(P<0.05),但FFA 检查和二者联合检查对弥漫性水肿型的检出率比较差异无统计学意义(P>0.05)。见表3。
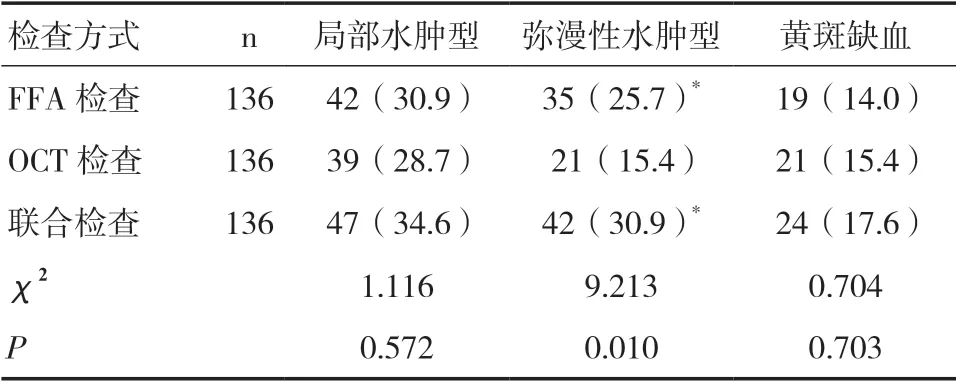
表3 各检查方式对黄斑水肿的检出率比较[n(%)]
2.3 NPDR 患者和PDR 患者RNFL 厚度比较在108 只DR 患眼中,NPDR 患眼74 只,PDR 患眼34只,其中NPDR 患眼上方、颞侧、鼻侧、下方的RNFL厚度均高于PDR 患眼,差异有统计学意义(P<0.05)。见表4。
表4 NPDR 和PDR 患眼RNFL 厚度比较(±s,μm)
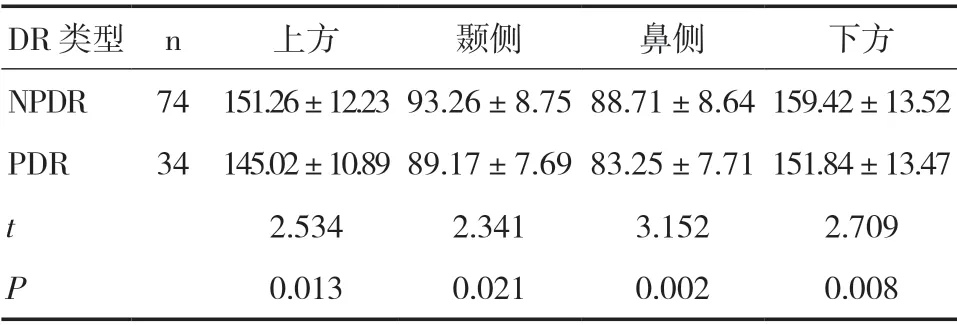
表4 NPDR 和PDR 患眼RNFL 厚度比较(±s,μm)
DR 类型 n 上方 颞侧 鼻侧 下方NPDR 74 151.26±12.23 93.26±8.75 88.71±8.64 159.42±13.52 PDR 34 145.02±10.89 89.17±7.69 83.25±7.71 151.84±13.47 t 2.534 2.341 3.152 2.709 P 0.013 0.021 0.002 0.008
3 讨论
近年来,随着我国老龄化社会的不断进展,糖尿病的发病率逐渐攀升,DR 的发病率也随之升高,给患者日常生活质量带来了极大影响[8,9]。有资料显示[10],我国糖尿病患者中的DR 发病率约为37%,其中糖尿病病程>10年的患者DR 发病率高达54%,已成为了糖尿病患者致盲的主要原因。现阶段,对于DR 的具体发病机制尚无报道明确阐述,也无根治性的治疗手段,所以早期诊断并指导临床治疗对缓解视功能损害尤为重要。FFA 是目前临床诊断DR 的常用手段,其主要是通过拍摄血管内荧光素钠的渗漏情况(渗漏位置、渗漏程度)来评估黄斑水肿状况[11]。此外,FFA 检查还可以观察荧光素钠在眼底血管的分布情况,进而判断眼底血管结构、功能以及缺血情况,了解微血管堵塞和破损的程度及位置,这对临床精准激光治疗具有良好的指导价值[12]。
陈素燕等[13]指出,FFA 检查对糖尿病患者眼底荧光素渗漏的检出率显著高于OCT 检查(58.47%vs 15.52%,P<0.05),认为FFA 检查对糖尿病患者黄斑结构和功能的诊断价值显著。但需要指出的是,FFA 属于一种有创检查,存在肝肾功能不全、免疫功能异常、过敏体质、哮喘疾病等禁忌证,加上部分中老年患者常合并全身性疾病,无法重复FFA检查[14]。近年来,OCT 的临床应用优势越来越明显,弥补了FFA 检查禁忌证多、重复性差等弊端,同时其还可以显示视网膜内各层次的微小结构,已成为了FFA 诊断DR 的有效补充。在国内的一项研究中,庄秋霞等[15]选取了76 例(152 眼)糖尿病患者为研究对象,均进行FFA 和OCT 检查,分析结果显示FFA 和OCT 联合诊断DR 的敏感度、准确度分别为97.39%和92.76%,均高于FFA 检查的83.64%和84.87%(P<0.05),这与本研究结果类似。
本研究结果显示,二者联合检查诊断DR 的敏感度、准确度均显著高于FFA 检查和OCT 检查(P<0.05),且二者联合检查的诊断结果与金标准的一致性较好(Kappa 值>0.75,P<0.05)。由此可见,FFA 联合OCT 检查可显著提高临床对DR 的诊断效能,减少漏诊、误诊的发生,这在李艳等[16]研究中也得以体现。分析其原因可能在于:①在DR 发病早期,血-视网膜外屏障尚未破损,FFA 检查时不会显示荧光素渗漏情况,但在该阶段视网膜血管缺血可增加血-视网膜内屏障通透性,通过OCT 检查可显示黄斑水肿[17]。②FFA 检查以观察眼底血管结构和功能为主,OCT 可观察视网膜微小结构,还可测量RNFL 厚度,二者可互相补充,提高临床诊断准确率。另外,本研究结果显示,FFA 检查、二者联合检查对弥漫性水肿型的检出率高于OCT 检查(P<0.05)。从该结果也可以看出,虽然OCT 可观察不同层面视网膜血管的结构和形态,但由于未使用造影剂,无法确定黄斑区微血管渗漏的准确部位和程度。
临床认为,RNFL 不仅是临床诊断DR 的有效指标,也是病情监测、预后评估的参考指标。也有研究指出[18],RNFL 厚度降低可出现在多种眼底病变中,该指标单独对DR 的诊断特异度一般,但可作为辅助诊断DR 的参考依据。已有研究证实[19],RNFL 厚度的降低与糖代谢异常密切相关,DR 患者的RNFL 厚度明显低于健康人群。通过OCT 检查测量RNFL 厚度可以进一步评估DR 病情的严重程度,为临床诊断和治疗提供指导。在本研究中,NPDR 患眼上方、颞侧、鼻侧、下方的RNFL 厚度均高于PDR 患眼(P<0.05),提示OCT 检查对评估DR患者病情严重程度也具有重要的临床价值,与封东来等[20]的研究结果相符。
综上所述,FFA 和OCT 均可作为临床诊断DR的有效方式,FFA 可动态观察视网膜微血管循环情况,OCT 可无创、定量分析视网膜各层次微小结构,二者联合检查可有效提高诊断DR 的敏感度和准确度,有助于明确黄斑水肿情况和病情严重程度。
