西藏地区脑膜瘤临床病理观察
2022-09-02罗含欢尼玛卓玛多布啦郭平平廖瑞倩次仁曲珍
罗含欢,霍 真,王 倩,尼玛卓玛,多布啦,魏 倩,达 珍,王 寒,郭平平,廖瑞倩,次仁曲珍
1西藏自治区人民医院病理科,拉萨 850000
2中国医学科学院 北京协和医学院 北京协和医院病理科,北京 100730
脑膜瘤是颅内常见肿瘤,起源于蛛网膜颗粒的脑膜上皮细胞,好发于颅内、眶内和椎管内,是中枢神经系统常见的原发性肿瘤[1]。脑膜瘤占颅内原发性肿瘤的13%~36%[1- 2],每年发病率为1.8/10万~13/10万[2]。2016年WHO中枢神经系统肿瘤分类保持脑膜瘤以往的分型模式,即9个WHO Ⅰ级亚型、3个WHO Ⅱ级亚型和3个WHO Ⅲ级亚型[1]。西藏自治区地处中国高海拔地区,当地居民生活和就医习惯与内地有很大差异,有病理诊断的脑膜瘤病例具有西藏高原地区的特点。西藏自治区人民医院作为西藏自治区最大最主要的病理诊断中心,其病理存档的脑膜瘤病例具有西藏地区代表性。本研究回顾性分析2013年4月至2021年3月所有经病理诊断的脑膜瘤病例的临床和病理资料,旨在总结分析西藏高原地区脑膜瘤的临床病理特征和免疫组织化学特点以及与预后的关系。
资料和方法
资料收集西藏自治区人民医院病理科2013年4月至2021年3月病理存档脑膜瘤的病理资料,共计116例(占同时期全部中枢神经系统肿瘤的42.7%,同时期全部中枢神经系统肿瘤共计272例),并查阅临床资料及随访资料。全部病例经2位副主任医师重新阅片,按2016年WHO中枢神经系统肿瘤分类复核分型和分级。本研究通过西藏自治区人民医院伦理委员会审批(伦理审查编号:ME-TBHP- 22-KJ- 001)。
方法所有标本经4%中性甲醛液固定,石蜡包埋,常规制片,苏木素-伊红染色,光镜观察。全部病例均进行相关免疫组织化学染色,免疫组织化学方法均采用EnVision法,一抗采用组蛋白H3第27位赖氨酸的三甲基化修饰(trimethylation of lysine 27 on histone H3,H3K27me3)(克隆号:RM175)、黏蛋白4(mucin 4,MUC4)(克隆号:8G7)、生长抑素受体2(somatostatin receptor 2,SSTR2)(克隆号:EP149)、孕激素受体(progesterone receptor,PR)(克隆号:Kit- 0013)、上皮细胞膜抗原(epithelial membrane antigen,EMA)(克隆号:E29)、胶质纤维酸性蛋白(glial fibrillary acidic protein,GFAP)(克隆号:R086)、波形蛋白(克隆号:MX034)、S- 100(克隆号:M135)、P53(克隆号:DO- 7)和Ki- 67(克隆号:MIB- 1),其中GFAP、S- 100和Ki- 67为安必平医药科技股份有限公司产品,其余为福州迈新生物科技开发有限公司产品,均设立阴性和阳性对照。MUC4、GFAP、波形蛋白细胞质出现棕色颗粒为阳性,SSTR2、EMA细胞质/细胞膜出现棕色颗粒为阳性;PR、P53和Ki- 67细胞核出现棕色颗粒为阳性;S- 100细胞质/细胞核出现棕色颗粒为阳性;H3K27me3表达于细胞核,出现棕色颗粒为阳性,细胞核未出现棕色颗粒为表达缺失。
统计学处理连续变量符合正态分布使用均数±标准差描述,不符合正态分布使用中位数和四分位数间距描述。分类变量使用频数和频率描述。不同组间的免疫组织化学的表达结果采用卡方检验,所有数据均采用SPSS 25.0统计软件进行处理,计量资料检测结果以均数±标准差表示。P<0.05为差异有统计学意义。
结 果
临床特征116例脑膜瘤患者中,男女比例1.0∶2.6,年龄4~73岁,平均(48.7±12.1)岁,其中87例(75.0%,87/116)年龄>40岁。114例患者出现临床症状,其中70例(60.3%,70/116)表现为头痛,29例(25.0%,29/116)表现为肢体麻木、行走不稳,少部分患者表现为恶心、呕吐、头晕、癫痫、视物模糊、听力下降等症状;症状持续时间0.5 d~30年,平均(1.93±3.73)年,1例为复发病例(9年前有脑膜瘤手术史)。影像学检查全部病例均可见占位,58例(50.0%,58/116)肿瘤部位为上矢状窦旁、大脑镰旁和大脑凸面,29例(25.0%,29/116)位于颅底,20例(17.2%,20/116)位于小脑、小脑幕,1例(0.09%,1/116)位于脑室,8例(6.9%,8/116)位于椎管;其中,114例为单发病灶,2例为多发病灶。CT均显示稍高密度或等密度病变,114例病例边界清楚、2例边界不清;3例伴多量钙化,2例可见囊性变,41例可见肿瘤周围水肿,主要为体积较大的肿瘤;肿瘤最大径0.3~10.0 cm,平均(5.7±2.2) cm。113例行肿瘤全切手术,3例行肿瘤部分切除手术。80例获得随访资料,随访时间为0.08~7.5年,平均随访时间(3.05±2.19)年,71例无复发;1例复发病例本次为二次手术,本次距上次手术时间间隔9年;8例本次术后0.08~3.16年[平均 (0.96±0.98)年]复发,均进行二次手术治疗;36例失访。
病理特征
大体表现:16例送检组织为完整肿瘤组织,100例为破碎肿瘤组织。116例送检组织均为灰白、灰黄色,质地偏韧,最大径0.3~10.0 cm,3例病例伴明显钙化,2例有囊性区域,3例可见坏死灶。1例肿物周围可见部分颅骨附着,切面可见肿瘤累及。
镜下表现:116例病例组织学类型包括纤维型(53例,45.7%,53/116)、过渡型(24例,20.7%,24/116)、脑膜上皮细胞型(20例,17.2%,20/116)、砂砾体型(10例,8.6%,10/116)、非典型脑膜瘤(3例,2.6%,3/116)、血管瘤型(2例,1.7%,2/116)、淋巴浆细胞丰富型(1例,0.9%,1/116)、微囊型(1例,0.9%,1/116)、透明细胞型(1例,0.9%,1/116)和乳头型(1例,0.9%,1/116),其中WHO Ⅰ级占95.69%(111/116),WHO Ⅱ级占3.45%(4/116),WHO Ⅲ级占0.86%(1/116)。纤维型脑膜瘤见梭形排列的肿瘤细胞(图1);脑膜上皮细胞型见成巢排列的上皮样细胞团(图2);过渡型为上述两种成分混合出现;血管瘤型可见较多血管结构,管径小或中等大小,薄壁或厚壁,部分区域可见玻璃样变性;淋巴浆细胞丰富型脑膜瘤肿瘤细胞为短梭形,旋涡状成团排列,肿瘤细胞团间见较多淋巴细胞和浆细胞浸润,局灶见淋巴滤泡形成(图3);透明细胞型脑膜瘤镜下肿瘤细胞为多角形,胞质透明富含糖原,核居中,间质血管丰富,部分管壁胶原变性(图4);3例非典型脑膜瘤镜下表现均可见细胞密集排列,核分裂5~10个/10个高倍镜视野,2例见脑实质侵犯,1例见小灶坏死;乳头型脑膜瘤镜下肿瘤细胞排列紧密,具有乳头状结构和实片状区域,可见围绕血管排列的假菊形团结构,可见坏死,核分裂易见。免疫组织化学结果:9例(9/116,7.8%)H3K27me3表达缺失(图5),64例(64/116,55.2%)MUC4阳性(图6),101例(101/116,87.1%)SSTR2阳性,75例(75/116,64.7%)PR阳性,83例(83/116,71.6%)EMA阳性,66例(66/116,56.9%)S- 100阳性,3例(3/116,2.6%)GFAP灶性阳性,116例(116/116,100%)波形蛋白均为阳性,P53全部病例均为野生型表达;Ki- 67增殖指数在WHO Ⅰ级病例中为1%~5%,在WHO Ⅱ级病例中为3%~10%,在WHO Ⅲ级病例中为25%。MUC4、H3K27me3在WHOⅠ、Ⅱ、Ⅲ级之间的表达差异均无统计学意义(P均>0.05),MUC4、H3K27me3在复发和无复发组之间的表达差异均无统计学意义(P均>0.05),MUC4在纤维型脑膜瘤和其他WHO Ⅰ级脑膜瘤之间的表达差异有统计学意义(P<0.001)(表1)。
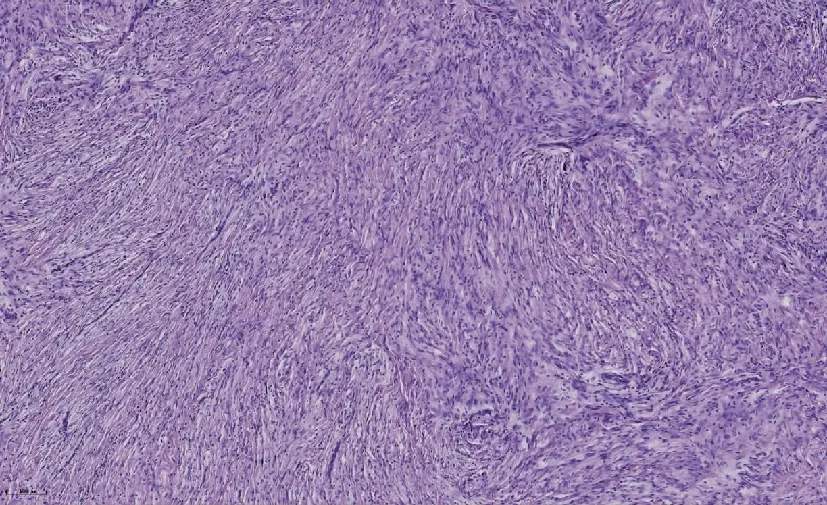
图1 纤维型脑膜瘤(HE染色,×100)

图2 脑膜上皮细胞型脑膜瘤(HE染色,×200)

图3 淋巴浆细胞丰富型脑膜瘤(HE染色,×100)

图4 透明细胞型脑膜瘤(HE染色,×100)

H3K27me3:组蛋白H3第27位赖氨酸的三甲基化修饰

图6 黏蛋白4在脑膜上皮细胞型脑膜瘤中强阳性(免疫组织化学染色,×100)
讨 论
西藏自治区人民医院是西藏自治区内少数几家能进行开颅手术的医院,承担着西藏自治区内绝大部分的开颅手术任务,其病理科作为西藏地区最大的病理诊断中心,也专长于中枢神经系统疾病的病理诊断,故本研究中的脑膜瘤病例具有西藏自治区的代表性。目前缺乏关于西藏自治区脑膜瘤病例的大宗回顾性研究,本研究通过回顾性分析8年来西藏自治区人民医院病理存档的全部脑膜瘤病例,总结西藏高原地区脑膜瘤病例的临床病理特征及免疫组织化学的表达情况,帮助提高当地对脑膜瘤的认识。
脑膜瘤是中枢神经系统最常见的肿瘤之一,文献报道其发病率仅次于神经上皮肿瘤[3],女性好发[1,4],多见于中老年人,发病高峰为50~70岁[1]。绝大多数脑膜瘤是WHO Ⅰ级的良性肿瘤,生长缓慢,手术全切后不易复发,预后良好。20%~25%的脑膜瘤为WHO Ⅱ级的交界性肿瘤,1%~6%为WHO Ⅲ级的恶性肿瘤,这些类型脑膜瘤具有较强的侵袭能力,生长迅速,术后易复发[5]。本研究脑膜瘤在同期中枢神经系统肿瘤中排第1位,占42.7%,与文献[3]报道脑膜瘤发病率仅次于神经上皮肿瘤不同,这可能和西藏当地居民就医习惯密切相关。本研究患者症状平均持续时间近2年,大部分患者就医不及时,这可能和本研究大部分为WHO Ⅰ级、肿瘤生长缓慢有关。影像学检查有助于明确是否为脑膜占位以及占位的具体部位等情况,肿瘤旁可见“脑膜尾征”,部分病例可见瘤周组织水肿,特别是在非典型和间变型脑膜瘤中较常见[1]。本研究影像学均表现为占位性病变,以颅内病变为主(占93.1%),98%以上病例为单灶性,分布部位和文献报道[1]一致,38%的颅内病例可见瘤周组织水肿。本研究仅有2例为多发性脑膜瘤,与文献[1]报道的多发性脑膜瘤少见一致,散发性多发性脑膜瘤不超过10%。

表1 脑膜瘤组织中黏蛋白4、H3K27me3的表达情况
病理形态学表现是确诊脑膜瘤及准确分型和分级的主要依据,在脑膜瘤分型模式中,本研究可见15个亚型中的10个亚型,包括纤维型、脑膜上皮细胞型、过渡型、砂砾体型、血管瘤型、淋巴浆细胞丰富型、微囊型、透明细胞型、乳头状型和非典型脑膜瘤。纤维型是本研究最常见的亚型,非典型脑膜瘤是本研究最常见的WHO Ⅱ级脑膜瘤,与文献报道[6]一致。非典型脑膜瘤的诊断标准WHO有所修改,最新的标准[7]为至少符合以下3条指标之一:(1)核分裂象≥4个/10高倍视野;(2)至少出现3项次要诊断标准:片状结构、自发性坏死、显著核仁、小细胞、高核质比;(3)脑组织浸润。在脑膜瘤分级上,本研究95%以上的病例均为WHOⅠ级,WHOⅡ和Ⅲ级的病例仅占4.3%,较文献报道[8]的占比低,可能和这部分患者由于病情较重而放弃手术治疗有关。
形态学表现典型的脑膜瘤容易诊断,出现少见类型或形态学表现不典型时,确诊相对困难,需要加做免疫组织化学辅助诊断,EMA、PR、D2- 40、SSTR2、波形蛋白、P53、Ki- 67、S- 100、GFAP、CD34和STAT6是常用的免疫组织化学抗体,前5种抗体有助于脑膜瘤的确诊,P53和Ki- 67增殖指数有助于评估生长活跃程度及分级,后4种抗体主要用于鉴别诊断。此外,新近报道MUC4广泛表达于脑膜瘤,具有鉴别诊断价值。MUC4正常表达于气管、涎腺、胃肠道、宫颈等上皮细胞表面[9],其具有潜在癌基因特征,在多种恶性肿瘤中存在异常表达[10],可较特异地表达于硬化性上皮样纤维肉瘤和低度恶性纤维黏液样肉瘤[11],在卵巢癌、前列腺癌、膀胱癌中均表达[12]。目前仅有少数报道MUC4在脑膜瘤中的应用价值,且报道的表达率有很大差异,有研究认为MUC4可作为脑膜瘤诊断的有用标记物[10],为了明确MUC4在脑膜瘤中的表达情况和意义,本研究全部病例均进行了MUC4的免疫组织化学染色,结果显示55.2%的病例表达MUC4,各个亚型间MUC4的表达差异很大,脑膜上皮细胞型脑膜瘤表达率最高(95%),砂砾体型和过渡型表达率次之(58%~60%),而纤维型表达率不足36%,这和孔雪等[13]报道的MUC4在脑膜上皮细胞型脑膜瘤中有较高表达率相一致,但总体表达率低于其报道的67.8%,纤维型脑膜瘤的表达率高于其报道的14%。有研究显示MUC4过表达可能与肿瘤进展及预后较差有关[14],本研究显示MUC4在各级脑膜瘤间以及在复发和未复发病例组间的表达差异均无统计学意义,MUC4的表达和脑膜瘤分级及预后可能无相关性。此外,在Ⅰ级脑膜瘤中,纤维型脑膜瘤和其他型脑膜瘤之间MUC4表达差异有统计学意义,MUC4对于纤维型脑膜瘤和其他类型脑膜瘤的分型有一定意义。
值得一提的是,2021年的第5版WHO中枢神经系统肿瘤分类即将出版,这一版WHO对脑膜瘤进行了一些修改[7],除上面提到的非典型脑膜瘤外,乳头型脑膜瘤是否归为Ⅲ级存在争议;建议将横纹肌样型脑膜瘤分为Ⅲ级,但Ⅰ级可能存在侵袭性生物学行为,需要密切随访,而在高级别横纹肌样脑膜瘤中常出现BAP1基因突变,是预后不良的一个独立预后因素。透明细胞型常伴有SMARCE1基因胚系突变,是辅助诊断该型脑膜瘤的有用分子标志物,也有研究报道应用相应免疫组织化学有助于确诊[15]。此外,一些分子改变在脑膜瘤的分级中非常重要,伴有TERT启动子突变或CDKN2A纯合性缺失的脑膜瘤预后较差,是间变性脑膜瘤的标准之一[7]。本研究由于乳头型脑膜瘤和透明细胞型脑膜瘤均仅有1例,缺乏横纹肌样脑膜瘤,因而有待积累病例进行相关分子改变的研究。
H3K27me3是组蛋白3上的第27位赖氨酸的三甲基化,在调控基因表达及细胞增生与分化的平衡之间以及在肿瘤发生、发展中均发挥重要作用[16],很多肿瘤中都发现该修饰的改变。部分脑膜瘤组织中H3K27me3表达缺失,有研究显示这部分患者复发率较高[17],而且复发时间短[18]。崔黎等[19]报道H3K27me3蛋白在脑膜瘤组织中呈高表达,随着脑膜瘤级别的升高表达逐渐降低,认为其可以作为脑膜瘤分级的一个重要免疫组织化学指标。本研究116例脑膜瘤病例中有9例H3K27me3表达缺失,其中8例为WHO Ⅰ级病例、1例为WHO Ⅱ级病例,H3K27me3表达缺失病例占比在各级脑膜瘤间的差异无统计学意义。本研究9例H3K27me3表达缺失的病例中1例为复发病例、8例为无复发病例,H3K27me3表达缺失与预后可能无相关性。
治疗和预后方面,有报道WHO Ⅰ级脑膜瘤切除后5年复发率为5%,WHO Ⅱ级脑膜瘤切除后5年复发率为40%,WHO Ⅲ级脑膜瘤则高达80%[20]。WHO Ⅰ级脑膜瘤术后复发率低,全切后无需放疗,WHO Ⅱ、Ⅲ级脑膜瘤生长活跃,复发率高,术后应辅助放疗,以提高生存率,减少或延缓复发[21]。本研究113例行肿瘤全切手术,3例行肿瘤部分切除术,80例有随访资料,其中88.7%(71/80)的病例无复发,9例(9/80,11.3%)术后0.08~9年复发,包括之前肿瘤部分切除的3例病例,均进行二次手术治疗。本研究总复发率为11.3%(9/80),其中WHO Ⅰ级的病例为8.0%(6/75),WHO Ⅱ级的病例为75.0%(3/4),WHO Ⅲ级的病例为100%(1/1)。
综上,脑膜瘤是西藏地区病理存档资料中最常见的中枢神经系统肿瘤,以中年女性患者多见,颅内上矢状窦旁、大脑镰旁和大脑凸面占位为主。WHOⅠ级的纤维型脑膜瘤最多见,WHO Ⅱ和Ⅲ级的脑膜瘤少见。MUC4在脑膜上皮细胞型和过渡型脑膜瘤中表达率较高,在纤维型中的表达率较低;MUC4的表达及H3K27Me3的表达缺失与脑膜瘤的分级及预后可能无相关性。MUC4、EMA、PR、SSTR- 2、STAT6、S100等抗体联合使用有助于脑膜瘤的诊断及鉴别诊断。
