神经肌肉电刺激疗法联合口肌生物反馈训练在脑梗死后吞咽功能障碍患者中的应用观察
2022-08-25刘磊龚刚文肖斌王佳
刘磊,龚刚文,肖斌,王佳
(信阳市人民医院 康复医学科,河南 信阳 464100)
脑梗死是因多种因素引起局部脑组织缺血、缺氧而引发组织坏死的病理特征,经治疗后多数可合并认知、吞咽功能异常,对患者生活质量造成严重影响。相关研究显示,约75%患者可伴随吞咽功能障碍,未及时接受治疗,可增加营养缺失、电解质紊乱、肺炎的发生风险[1]。口肌生物反馈训练是现阶段临床治疗脑梗死后吞咽功能障碍常用的康复方法,通过增强口肌力量,改善吞咽功能,但该方法时间长,患者依从性差,整体疗效欠佳;神经肌肉电刺激(neuromuscular electrical stimulation,NMES)疗法是新型治疗方案,能增加细胞敏感性,促进神经功能恢复,进而改善吞咽功能[2-3]。本研究选取98 例脑梗死后吞咽功能障碍患者,旨在分析NMES 疗法联合口肌生物反馈训练的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2018 年3 月至2021 年1 月信阳市人民医院收治脑梗死后吞咽功能障碍患者98 例,根据治疗方案不同分为观察组和对照组,每组49 例。其中对照组男25 例,女24 例,年龄45~75 岁,平 均(59.73±6.48)岁;病 程5~23 d,平 均(14.57±3.82)d;脑梗死位置:枕叶区12 例,基底节区19 例,额叶区8 例,颞叶区10 例;并发症:血脂异常13 例,高血压8 例,糖尿病6 例。观察组男22 例,女27 例,年龄47~76 岁,平均(61.32±6.84)岁;病程7~25 d,平均(15.27±3.69)d;脑梗死位置:枕叶区11 例,基底节区17 例,额叶区9 例,颞叶区12 例;并发症:血脂异常16 例,高血压9 例,糖尿病5 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 选例标准
纳入标准:符合2018 版《中国急性缺血性脑卒中诊治指南》[4]中脑梗死相关诊断,吞咽功能障碍参照《中国吞咽障碍评估与治疗专家共识》[5];均为初次发病;家属知情签同意书。排除标准:肿瘤确诊患者;磁电刺激禁忌证患者;发病前吞咽功能障碍患者;近期服用影响吞咽功能药物患者。
1.3 方法
1.3.1 常规治疗 患者给予控制血压、降血糖、血脂、抗脑水肿治疗;基础训练:吸吮运动、咬牙训练、咀嚼运动及面部按摩训练等。
1.3.2 对照组 予以口肌生物反馈训练;取坐位,评估唇肌和舌肌肌力,制定训练方案;舌肌、唇肌训练:用舌尖将置于舌面的舌泡顶向上颚方,作周期性训练,以嘴唇和牙齿发力部位对位于其间的舌泡进行挤压;面部训练:向内移动置于唇肌训练点的舌泡,患者面颊用力挤压舌泡;耐力训练:压力达到预定值并予以维持。训练时间:每项内容10 次/组,3 组/d。
1.3.3 观察组 予以NMES 疗法联合口肌生物反馈训练;NMES 疗法:仪器:吞咽神经肌肉电刺激仪(石家庄渡康医疗器械有限公司,DK-801T),参数设置:波宽为700 ms,电流为0~25 mA,频率50~80 Hz;将连接仪器的4 个电极片置于颈后第7 颈椎处两侧,单侧2 个电极片,且舌骨上方2电极片与甲状软骨切迹处电极片平行放置,结合患者耐受性设定治疗强度,30 min/次,5 次/周;口肌生物反馈训练方法参照对照组。两组均持续治疗4 周。
1.4 观察指标
①比较两组临床效果。显效:吞咽功能明显改善,饮食恢复;有效:吞咽功能较治疗前改善,可缓慢进食;无效:未达上述标准。显效例数、有效例数计入总有效例数。②比较两组舌喉骨复合体动度。采用电视X 线测量治疗前后舌骨前移、舌骨上移情况。③比较两组神经因子。取静脉血3 mL,离心取上清液,采用日本希森美康公司生产的JCA-BM6010/C 全自动生化分析仪测定缺氧诱导因子(HIF-α)、视锥蛋白样蛋白(VILIP-1)、热休克蛋白(HSP70)水平。④比较两组治疗前后神经功能、生活质量、吞咽功能。分别采用美国国立卫生院卒中量表(NIHSS)、吞咽功能特异性生活质量量表(SWAL-QOL)、改良曼恩吞咽能力评估量表(MMASA)评估。评分范围为0~42 分、44~220 分、0~100 分。NIHSS 评分与神经功能呈负相关,MMASA、SWAL-QOL 评分与吞咽功能、生活质量呈正相关。
1.5 统计学方法
采用SPSS 22.0 统计学软件分析数据。计量资料以均数±标准差()表示,行t检验;计数资料以百分率(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组临床效果比较
观察组总有效率95.92%(47/49)高于对照组81.63%(40/49),差异有统计学意义(χ2=5.018,P=0.025)。见表1。
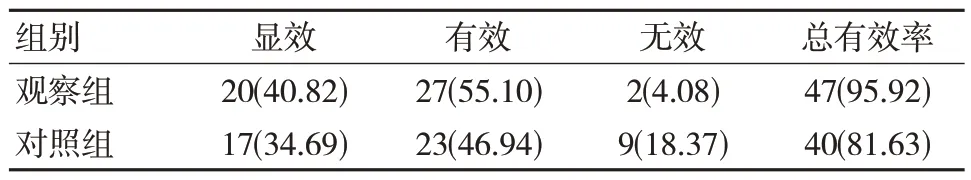
表1 两组临床效果比较 [n=49,n(%)]
2.2 两组舌喉骨复合体动度比较
治疗前,两组舌骨前移、舌骨上移距离比较,差异无统计学意义(P>0.05);两组治疗后舌骨前移、舌骨上移距离较治疗前增大,且观察组大于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组舌喉骨复合体动度比较(n=49,,mm)
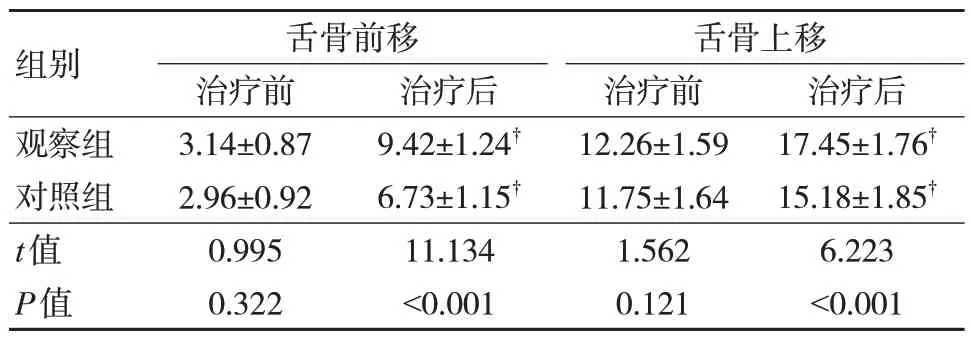
表2 两组舌喉骨复合体动度比较(n=49,,mm)
注:†与治疗前比较,P<005。
2.3 两组神经因子水平比较
治疗前两组HIF-α、VILIP-1、HSP70 水平比较,差异无统计学意义(P>0.05);治疗后两组HIF-α、VILIP-1 水平降低,且观察组低于对照组,HSP70 水平升高,且观察组高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组神经因子水平比较(n=49,)

表3 两组神经因子水平比较(n=49,)
注:†与治疗前比较,P<005。
2.4 两组NIHSS、MMASA、SWAL-QOL 评分比较
两组治疗前NIHSS、MMASA、SWAL-QOL 评分比较,差异无统计学意义(P>0.05);两组治疗后NIHSS 评分较治疗前降低,且观察组低于对照组,MMASA、SWAL-QOL 评分较治疗前升高,且观察组高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组NIHSS、MMASA、SWAL-QOL 评分比较(n=49,,分)
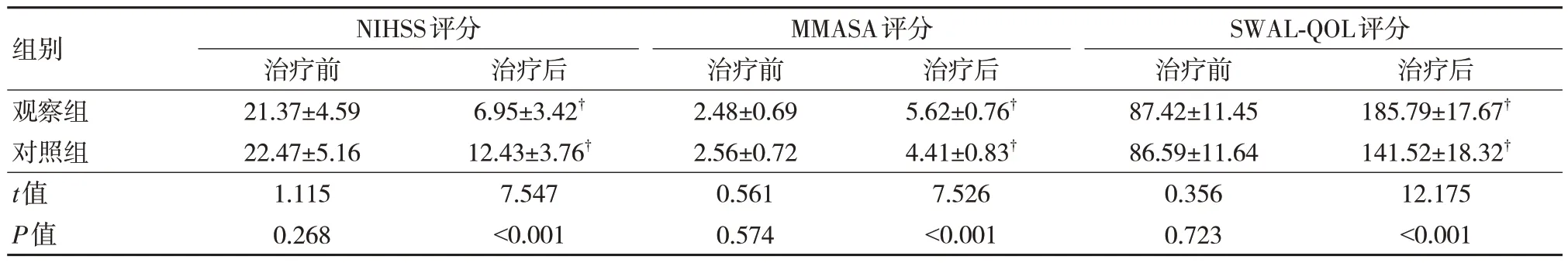
表4 两组NIHSS、MMASA、SWAL-QOL 评分比较(n=49,,分)
注:†与治疗前比较,P<005。
3 讨论
吞咽过程是由呼吸道、消化道系统肌肉共同运动而完成,由于吞咽障碍患者无法正常摄取食物,可引起吸入性肺炎、营养不良等,严重者可致患者窒息死亡;有效恢复舌肌、唇肌活力对改善患者吞咽功能至关重要[6]。口肌生物反馈训练作为目前常用的康复训练方法,通过训练增强肌群力量,延缓反射时间,避免咽部食物残留,同时可预防肌肉萎缩;也有资料显示,口肌生物反馈训练能促使有力肌群形成,增强吞咽反射,恢复中枢神经[7-8]。由于该方法时间较长,患者依从性差,整体疗效不甚理想。
随着医疗技术发展,NMES 疗法逐渐应用临床,通过低刺激咽喉部肌肉,促使吞咽功能恢复,修复及构建吞咽系统反射弧的技术,其利用低频电流脉冲刺激目标区域,使电流脉冲沿神经细胞传导,诱导瘫痪神经收缩,激活麻痹神经纤维,兴奋大脑神经中枢,使吞咽系统反射弧恢复或重新构建,进而增强喉部收缩功能,缩短吞咽反射时间,从而改善吞咽功能[9-10]。本研究显示,同对照组相比,观察组总有效率较高,治疗后MMASA评分均大于对照组,可见NMES 疗法结合口肌生物反馈训练治疗能改善患者吞咽功能,增强治疗效果。吞咽反射在舌骨肌群协同下完成,舌骨向前、向上移动均能对气道起到保护作用,避免误吸,由于舌骨肌群贴近皮肤表面,电刺激传导距离短,利于增加舌骨移动距离,可充分保护气道,减少并发症发生,减轻对生活质量的影响[10]。研究还显示,治疗后观察组舌骨前移、舌骨上移距离大于对照组,SWAL-QOL 评分较对照组高,与何子龙等[11]研究一致,提示脑梗死后吞咽功能障碍采用NMES 疗法联合口肌生物反馈训练在恢复患者舌喉骨复合体、提高生活质量方面具有显著优势。
脑部缺氧缺血引起脑组织损伤,进而造成吞咽功能障碍,神经功能损伤同时,大量释放多种蛋白进入血液。HIF-α 是转录核蛋白,在脑组缺氧情况下大量分泌,加速缺氧组织凋亡,加重损伤;VILIP-1 作为神经传感蛋白,在神经信号传导中发挥重要作用;HSP70 是保护性内源蛋白,当脑组织受到损伤,应激反应促使HSP70 分泌,修复损伤脑组织,其水平高低与创伤程度呈正相关[12-13]。本研究显示,治疗后观察组HIF-α、VILIP-1 水平、NIHSS 评分低于对照组,HSP70 水平高于对照组,提示,于口肌生物反馈训练基础上,给予脑梗死后吞咽功能障碍患者NMES 能治疗能减轻神经功能损伤,利于吞咽系统神反射弧重建。
综上可知,脑梗死后吞咽功能障碍采用NMES疗法联合口肌生物反馈训练治疗效果确切,能减轻神经功能损伤,加速吞咽反射弧重建,促进吞咽功能恢复,改善生活质量。
