肝内胆管细胞癌腹腔镜手术安全性的分析
2022-08-22蔡伟姜坤元束越王继洲张树庚尹大龙
蔡伟,姜坤元,束越,王继洲,张树庚,尹大龙
中国科学技术大学附属第一医院(安徽省立医院)肝胆外科,安徽 合肥 230036
肝内胆管细胞癌(intrahepatic cholangiocarcinoma, ICC)是指肝内各级胆管树上皮细胞发生的恶性肿瘤[1-2],包括起源于邻近肝门的肝内部分的二级胆管、肝段胆管及其附属管周腺体的恶性肿瘤(肝门周围型ICC),以及在肝脏外周部位生长、来自肝段以下胆小管(小叶间胆管和细胆管)上皮的恶性肿瘤(外周型ICC)[3]。ICC的发病率在全世界范围内呈逐年上升的趋势,仅次于肝细胞性肝癌,占原发性肝脏恶性肿瘤的5%~20%[2-4]。ICC恶性程度高、发病隐匿、侵袭性强,仅有约1/3的病人有接受外科手术的机会[5]。虽然ICC病人可以选择包括消融、肝动脉栓塞化疗(TACE)等多种治疗手段,但是总体而言:外科手术切除是唯一有可能治愈的手段[6]。目前临床工作中采用腹腔镜和开放手术两种方法治疗ICC,但是腹腔镜手术治疗ICC的有效性和安全性仍存在争议,本研究对两种手术方式的安全性进行了临床分析,现报告如下。
资料与方法
一、一般资料及纳入排除标准
回顾性分析2019年1月至2021年12月中国科学技术大学附属第一医院肝胆外科收治的符合纳入和排除标准的病人共38例,所有病人术前均经上腹部增强CT或MRI检查,术后病理证实为胆管细胞癌。纳入标准:成功施行肝脏手术切除的ICC病人,术后病理证实为胆管细胞癌。排除标准:(1)术中探查提示肿瘤已广泛转移而终止手术;(2)术后病理为肝细胞性肝癌、肝细胞性肝癌-ICC混合型等其他病理类型的肝脏肿瘤。本研究通过我院医学研究伦理委员会批准(批件号:2022-RE-183),所有病人或其家属均于术前签署了手术知情同意书。
二、手术方法
所有病人均采用平卧位和气管内插管全身麻醉,根据病人具体情况采用腹腔镜手术和开腹手术。腹腔镜手术选择脐旁置入观察孔Trocar、围绕拟切除肝段弧形分布剩余Trocar,采用四孔或五孔法,气腹压13~15 mmHg;开腹手术选择上腹部反“L”形切口。根据肿瘤部位选择相应的根治性切除和淋巴结清扫范围,腹腔镜肝切除手术按照标准化操作流程进行[7]。
三、观察指标及判断标准
比较两组病人的手术时间、术中出血量和输血量、术后住院时间、术后并发症发生情况以及是否出现肝切除术后肝衰竭(posthepatectomy liver failure,PHLF)。根据术后并发症Clavien-Dindo系统分级[8],将Ⅲ级以上并发症定义为严重并发症。将超过3段的肝切除定义为大范围肝切除术[9]。PHLF的定义参照2011年由国际肝脏手术研究小组提出的标准:术后第5天或者以后出现国际标准化比值(INR)升高(或者需要凝血因子来维持正常INR)和高胆红素血症,剔除胆道梗阻等其他可以引起生化和临床改变的因素[10]。
四、统计学处理
结 果
一、两组病人基线资料比较
所有38例病人均成功施行了肝脏切除手术,其中开腹手术23例、腔镜手术15例,两组病人在手术过程中未进行胆管/血管重建,两组病人均未出现术后出血和感染,术后病理证实切缘均为阴性,围手术期无死亡病例的发生。开放手术组的年龄为63.0(54.0,68.0)岁,腹腔镜手术组的年龄为66.0(61.0,71.0)岁。两组病人中,男性的数量均明显多于女性(开放手术组男性病人占73.9%,腹腔镜手术组男性病人占66.7%)。开放手术组有7例病人合并乙型肝炎病毒感染,而腹腔镜手术组为4例,两组病人肝炎背景之间的差异无统计学意义(P=0.622);但是开放手术组有2例病人合并肝胆管结石病,而腹腔镜手术组无此类病人,两组差异有统计学意义(P=0.014)。两组病人术前的肝功能水平(P=1.000)和肿瘤直径(P=0.335)之间的差异均无统计学意义。(表1)

表1 纳入研究病人的人口统计学和围手术期结果
二、两组病人手术安全性比较
腹腔镜手术组的手术时间为175(130,312)min,而开放手术组的手术时间为240(200,293)min,前者要短于后者,差异有统计学意义(P=0.019)。开放手术组的输血量为0(0,400)mL,而腹腔镜手术组的输血量为0(0,0)mL,前者要多于后者,差异有统计学意义(P<0.001)。开放手术组术后12例出现胸腔积液、2例出现胆漏、1例出现PHLF(经输血浆、保肝等对症治疗后好转),而腹腔镜手术组术后有4例出现胸腔积液、1例出现胆漏、无PHLF的发生,两组术后并发症中,胸腔积液之间的差异有统计学意义(P=0.021),而另外两种差异无统计学意义(P=0.659和P=0.101),胆漏病人均经保守治疗后痊愈。开放手术组术后的住院时间为11(8,15) d,腹腔镜手术组术后的住院时间为10(7,14) d,差异无统计学意义(P=0.374)。(表2)
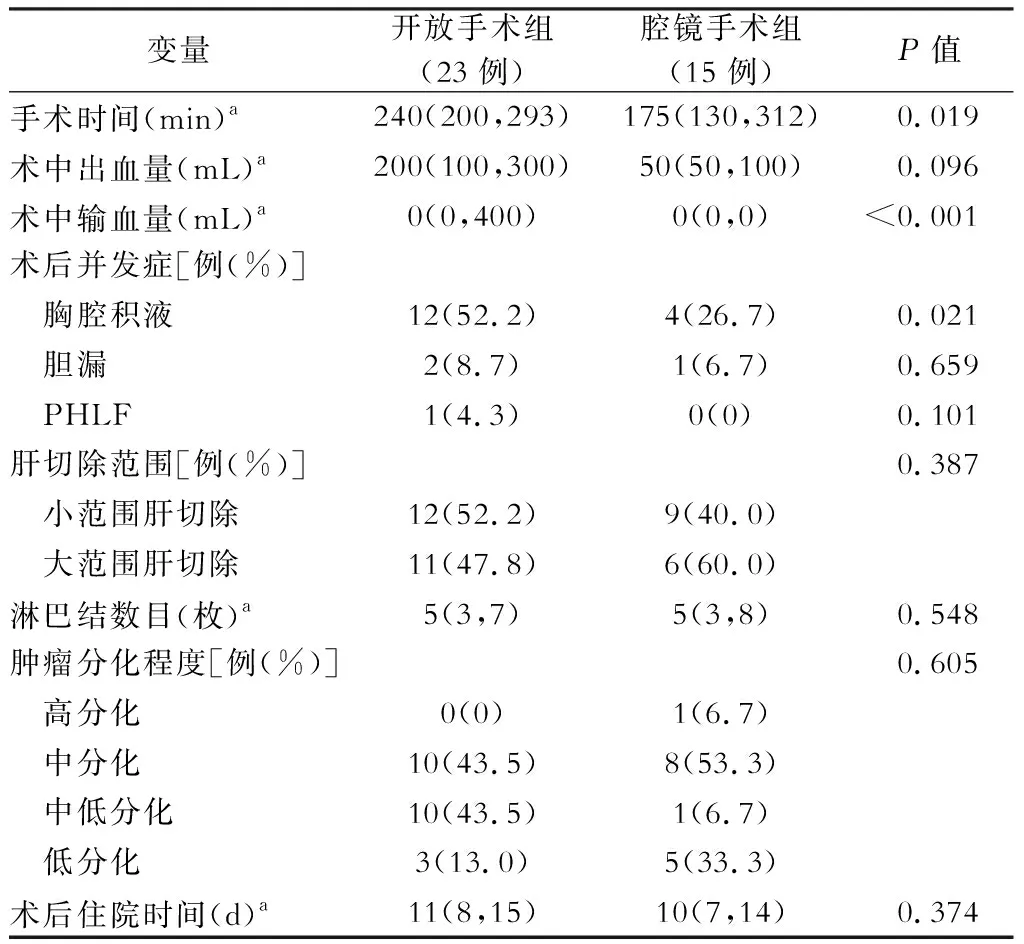
表2 两组病人手术相关指标的比较
讨 论
一、ICC的危险因素和影像学诊断
ICC的发生是一个多因素的过程,尚无研究证实其明确病因,常见的危险因素包括肝炎病毒感染、肝胆系统寄生虫、胆道系统胆石症、糖尿病以及特定化学药物损害等,这些危险因素主要引起胆道炎症并增加了细胞癌变可能[11-12]。本组病人当中,有11例合并乙型肝炎病毒感染,2例合并肝胆管结石。影像学检查是临床诊断ICC的重要方法、也是进行术前评估最主要的依据。由于各种方法各具特点,临床应用时应该优势互补、采用不同的方法来全面评估。超声检查:ICC的普通超声检查图像不具有特异性,尚无法准确诊断[4]。超声造影检查可动态反映病灶内部的血流灌注情况,ICC在超声造影下增强的持续时间较短,通常在门脉相早期甚至动脉相晚期即呈低增强,消退的程度也更为彻底,延迟期呈无增强,即“黑洞征”,可与其他肝脏恶性肿瘤相鉴别,对肝胆管细胞癌具有较好的诊断效能[11,13-14]。增强CT和增强MRI检查在ICC的诊断中,均具有一定诊断效能,两者进行比较后发现MRI的诊断符合率与灵敏度更高,对ICC的检查更准确,且图像分辨率更清晰,细节显示更为出色,图像质量高于CT,为ICC的临床诊断提供丰富、可靠的依据,应为优先的检查手段[15]。磁共振胰胆管造影有助于进一步明确胆道走行结构,从而明确肿瘤的解剖范围。正电子发射断层显像-CT(PET-CT)对ICC的诊断灵敏度较高,但通常不作为诊断ICC的标准方法,因为任何涉及肝脏的腺癌都可能呈PET高摄取而影响诊断[11]。PET-CT应该作为发现全身其他部位的转移灶或者判定原发灶以排除肝转移癌的检查方法[4,12]。
二、ICC的手术方式选择
ICC的侵袭能力强、恶性程度高,不可切除的病人预后很差:5年生存率不足5%,对于能够施行根治性切除手术的病人,其5年生存率高者为30%左右[16-17]。因此,对于有机会接受外科手术的ICC病人而言,应积极地行根治性手术。腹腔镜手术相对于传统开腹手术具有特殊的视角和放大的视野,可以实现微创操作、减少术中损伤,在ICC的治疗中已广泛开展。但是,由于大多数ICC病人在就诊时已处于中晚期,手术过程涉及大范围肝切除和(或)血管重建,以及广泛的淋巴结清扫,因此只有不足5%的病人具有施行腔镜手术的机会[17-18]。一项来自意大利、采用倾向性评分匹配比较开腹肝切除和腔镜肝切除治疗ICC疗效的研究结果显示,两组病人的围手术期并发症发生率、死亡率、无瘤生存期、总生存期之间的差异均无统计学意义,但是腹腔镜肝切除组的病人创伤小、恢复快[19]。另一项国内多中心研究采用回顾性横断面研究方法分析了62例腔镜手术治疗ICC病人的临床病理资料,无中转开腹、术后肝衰竭、围手术期死亡病例的出现,有2例病人发生了Clavien-Dindo分级Ⅲ级并发症、予对症治疗后均好转,结果证实对于微创操作经验丰富的中心,采用腹腔镜技术治疗ICC是安全可行的[20]。在本研究中,有39.5%的病人进行了腹腔镜手术治疗,研究结果显示腹腔镜手术组在手术时间、术中输血量和术后出现胸腔积液方面,均要优于开放手术组。腹腔镜手术组无PHLF发生,并且术后住院时间要短于开放手术组,但是差异无统计学意义。由于ICC非常容易侵犯肝脏周围器官、组织和神经,发生远处转移而失去根治性手术的机会[21]。因此采用腹腔镜探查、联合术中超声的使用,可以明确是否存在ICC肝内播散、腹膜和远处脏器转移等手术禁忌证,这是ICC病人采用腹腔镜技术的另一个优势。一项采用机器人治疗9例ICC病人的报告显示:与传统开腹手术相比,两组的手术时间、术中出血量、术中输血量、并发症发生率和住院费用之间的差异无统计学意义,但是机器人组的术后卧床时间和住院时间显著短于开腹组,差异有统计学意义[22]。在未来,需要纳入多中心的更多病人数据、开展前瞻性研究来评价腔镜手术和机器人手术在ICC病人治疗中的安全性和有效性,以提高循证医学证据。
三、ICC的淋巴结清扫
研究显示有15%~45%的ICC病人会出现淋巴结转移(lymph node metastases, LMN),目前LMN是ICC病人预后极差的危险因素[23]。是否需要常规施行淋巴结切除术在ICC病人的手术治疗中存在争议。一项来自韩国、采用倾向性评分匹配的研究显示[24],在行肝切除手术中常规清扫淋巴结和不清扫淋巴结的两组病人,无瘤生存期有轻度差异(常规清扫组的无瘤生存期长,但是P=0.077)。但是总生存期方面,常规清扫组明显优于不清扫组[44.0(31.1~56.9)个月比90.0(51.1~158.9)个月],差异有统计学意义(P<0.05)。提示根治性手术应包括适当淋巴结清扫,这对于改善ICC病人的预后具有重要意义。最佳的淋巴结清扫术是切除所有区域的淋巴结,研究显示ICC淋巴结转移过程当中最先累及的淋巴结群为肝十二指肠韧带和肝动脉周围淋巴结[25]。对于来源于左肝的ICC,由于胃贲门部和胃小弯侧有较高的淋巴结转移率,建议充分清扫;对于来源于右肝的ICC,建议常规清扫胰腺后方淋巴结[26]。美国国家综合癌症网络(NCCN)和国际肝脏癌症协会(ILCA)指南推荐至少清扫6枚淋巴结[17]。但是,一项荟萃分析[27]的结果表明:无论ICC病人的淋巴结状态如何,均不推荐进行淋巴结清扫术,该研究结果显示,淋巴结清扫组和未施行淋巴结清扫组总生存期、无瘤生存期和复发率的差异均无统计学意义,但是淋巴结清扫组的术后并发症发生率要显著高于未施行淋巴结清扫组,差异有统计学意义(P<0.05),影响病人的预后。另一项倾向评分匹配研究[28]的结果同样认为:对ICC病人施行淋巴结清扫术并不能够改善其总生存期,并且会增加术后并发症的发生率、延长术后住院时间。本组研究显示:两组病人清扫淋巴结数量的差异无统计学意义,并且不会对术后严重并发症的发生产生影响。在未来,需要前瞻性、多中心临床研究来探索如何更合理地选择对ICC病人进行淋巴结清扫术以及清扫的具体范围和数目。
四、本研究的局限性
本研究旨在探讨采用腹腔镜技术进行ICC外科手术治疗的安全性,属于回顾性单中心研究、样本量较小,因随访时间较短且不完整,没有展示病人术后随访的相关数据,故腹腔镜手术治疗ICC的有效性尚需进一步探究。
ICC作为肝脏第二常见的恶性肿瘤,由于其恶性程度高、预后差,应该提高该类病人的早期诊断率,使更多的病人有接受根治性手术的机会。腹腔镜肝切除手术在技术上已日趋成熟,是ICC的一种安全可行的治疗方式,对经过甄选的病人,其在手术时间、术后恢复等方面甚至优于开放手术。但是本研究系回顾性研究且样本量较小,尚需扩大病例数量来进一步证实腹腔镜手术的安全性和优势。外科医生应该根据病人的实际情况选择相应的手术方式,以提高疾病的治愈率,改善病人预后。此外,应该加强ICC病人药物治疗的研究,通过规范、正确的综合诊治,提高ICC病人的诊疗水平、延长病人的生命。
利益冲突所有作者均声明不存在利益冲突
