青少年特发性脊柱侧凸术后持续切口浸润、竖脊肌平面阻滞或患者自控镇痛的镇痛效果分析)
2022-08-19黄政康李振杰袁红斌
黄政康 书 伦 李振杰 袁红斌
青少年特发性脊柱侧凸(adolescent idiopathic scoliosis, AIS)是指发生于10~16岁青少年的三维空间脊柱畸形,人群发病率为1%~3%,以女性高发。AIS的诊断标准为全脊柱正位片脊柱侧凸cobb角>10°[1]。AIS的手术切口较大,手术广泛损伤皮下组织、肌肉、韧带及骨骼,故患者术后疼痛严重。AIS术后镇痛不充分会延长患者住院时间,影响其术后康复,甚至可能进展为术后慢性疼痛[2]。患者自控镇痛(patient-controlled analgesia PCA)泵是一种自带时间间隔和给药剂量的镇痛设备,患者可根据自身痛觉自行给药(吗啡、芬太尼等强效阿片类镇痛药物)。PCA目前已成为AIS术后疼痛管理的主要手段之一,但阿片类镇痛药物可导致恶心呕吐、呼吸抑制、肠梗阻及痛觉过敏等不良反应发生[3]。持续切口浸润技术(continuous wound infiltration,CWI) 是通过在手术切口部位放置导管,术后一段时间内持续在切口部位予局部麻醉药物浸润来阻滞痛觉。CWI可减少患者阿片类药物的用量,从而减少药物不良反应的发生。目前有研究[4]结果表明,在成人脊柱手术后应用CWI技术可有效缓解术后疼痛,提高患者满意度。竖脊肌平面阻滞(erector spinae plane block, ESPB)是一种超声引导下的区域麻醉技术,在竖脊肌与横突之间的肌筋膜平面注射局部麻醉药物,可安全、简便地阻断脊神经背支,产生良好的镇痛效果。目前已有研究[5-6]结果显示,ESPB可显著减少脊柱手术后患者的阿片类镇痛药物使用量。然而,将CWI或ESPB技术应用于AIS术后镇痛是否安全、有效,尚缺乏临床证据。本研究通过设计多臂临床对照试验,比较PCA、 CWI或ESPB 3种镇痛技术在AIS术后疼痛管理中的效果。
1 对象与方法
1.1 研究对象 选择2019年12月—2020年8月由海军军医大学第二附属医院收治,明确诊断为AIS需行手术治疗的患者60例,其中男12例、女48例;年龄范围为11~18岁;ASA分级Ⅰ或Ⅱ级。根据采用的镇痛技术,按照1∶1∶1的比例将患者随机分配至PCA组、CWI组及ESPB组,每组20例。排除标准:对研究药物过敏,肝、肾功能不全,凝血功能异常,镇痛药物滥用史,伤口感染史,术中发生神经损伤、硬脊膜破损等。本研究经医院医学伦理委员会审核并批准[批准号为CZEC(2019)-09],所有患者及其监护人均签署知情同意书。
1.2 样本量计算 应用PASS 15软件进行样本量估算,根据预试验结果,PCA组、CWI组和ESPB组术后4 h 的疼痛VAS评分平均值分别为2.8、1.9、2.0,标准差为0.8。采用单因素方差分析F检验,Ⅰ类错误(α-err)为0.05,统计效力(β-err)为0.9。计算得到的样本量为每组18例,考虑到失访率,将每组患者设为20例。
1.3 麻醉方法 所有患者的围手术期干预均由同一医疗团队实施。静脉注射丙泊酚1~2 mg/kg、舒芬太尼0.3~0.6 μg/kg、苯磺顺阿曲库铵0.15 mg/kg、咪达唑仑1~2 mg行麻醉诱导,完成气管插管,予呼吸机控制通气,实施肺保护策略,维持呼气末二氧化碳分压(PetCO2)为35~40 mmHg(1 mmHg=0.133 kPa)。麻醉维持以静脉输注丙泊酚90~130 μg/(kg·min)和瑞芬太尼0.25~4.00 μg/(kg·min),术中按需追加舒芬太尼5~10 μg/次,维持脑电双频指数(bispectral index,BIS)为40~60。术毕前予帕瑞昔布钠40 mg(批号为W27810,美国辉瑞公司)和多拉司琼12.5 mg(批号为19072672,辽宁海思科制药有限公司)静脉注射,以缓解术后疼痛。
1.4 术后镇痛方案 PCA组:手术切口不予任何干预,术毕静脉连接电子注射镇痛泵(江苏爱朋医疗科技股份有限公司)。镇痛泵配方:舒芬太尼100 μg(批号为91A07201,宜昌人福药业有限公司)+0.9%氯化钠溶液配制至100 mL。输注方案:无背景剂量,单次自控剂量1 mL,最大剂量6 mL/h,锁定时间15 min,维持48 h。CWI组:闭合手术切口前予双侧切口内各浸润注射0.375%罗哌卡因10 mL(瑞典AstraZeneca AB公司),同时使用多孔连续输注导管(德国PAJUNK公司)连接输注泵,连续输注0.2%罗哌卡因5 mL/h,48 h后拔除导管。导管放置:缝合手术切口时,由外科医师将多孔输注导管置于皮下深层组织与深筋膜层之间,导管头端置于切口头端,平铺至切口尾端经皮下隧道穿出固定,负压引流管放置于内固定螺钉与深筋膜之间,远离留置的多孔导管,以减少局部麻醉药外流。术毕静脉连接电子注射镇痛泵,镇痛泵配方同PCA组。ESPB组:切皮前实施双侧单次ESPB,每侧予0.375%罗哌卡因20 mL,注射靶点为手术区域中位锥体横突对应的竖脊肌平面,术毕静脉连接电子注射镇痛泵,镇痛泵配方同PCA组。术后由另一名麻醉科医师对患者进行随访。
1.5 观察指标 记录患者一般资料(性别构成、年龄、BMI)和手术情况(内固定节段数、术中失血量)。术后2、4、6、8、12、24、48、72 h,采用疼痛VAS评分评估患者疼痛情况,0分表示无疼痛,10分表示最痛;若疼痛VAS评分>4分,则予静脉注射帕瑞昔布钠40 mg进行补救。主要观察指标为患者术后各时间点的疼痛VAS评分。次要观察指标为术中总舒芬太尼用量、术后48 h内PCA泵中舒芬太尼用量、补救镇痛率、不良反应(恶心呕吐、切口渗出、睡眠障碍)发生率,以及胃肠功能恢复时间。

2 结 果
2.1 3组一般资料比较 60例患者中,男12例、女48例,年龄为(14.3±3.4)岁, BMI为(18.0±3.1) kg/cm2,内固定节段数为(8.2±4.0)节,术中失血量为(603.8±210.1) mL。3组间患者的性别构成、年龄、BMI、融合节段、术中失血量的差异均无统计学意义(P值均>0.05)。见表1。
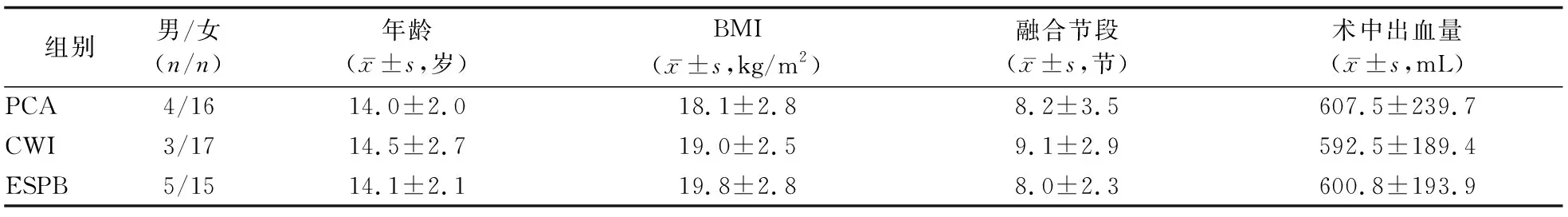
表1 3组患者一般资料的比较 (N=20)
2.2 3组术后各时间点疼痛VAS评分比较 术后2、4、6 h时,CWI组和ESPB组的疼痛VAS评分均显著低于PCA组同时间(P值均<0.05);术后8、12、24 h时,ESPB组的疼痛VAS评分均显著高于CWI组和PCA组同时间(P值均<0.05);术后48、72 h时,3组间疼痛VAS评分的差异均无统计学意义(P值均>0.05)。见表2。

表2 3组术后各时间点疼痛VAS评分的比较 分)
2.3 3组术中总舒芬太尼用量、术后PCA舒芬太尼用量和补救镇痛率比较 PCA组、CWI组、ESPB组术中总舒芬太尼用量分别为(54.1±13.4)、(55.5±7.9)、(41.1±5.8) μg,ESPB组术中总舒芬太尼用量显著少于PCA组和CWI组(P<0.001)。术后48 h内镇痛泵中舒芬太尼用量分别为(60.3±25.7)、(16.0±14.4)、(25.0±16.1) μg,PCA组显著多于ESPB组和CWI组(P=0.021)。PCA组、CWI组、ESPB组补救镇痛率分别为30%(6/20)、10%(2/20)、20%(4/20),3组间的差异无统计学意义(P>0.05)。
2.4 3组不良反应发生率和胃肠功能恢复时间比较 PCA组、CWI组、ESPB组术后恶心呕吐发生率分别为30%(6/20)、0和5%(1/20),3组间的差异有统计学意义(P=0.013), 其中CWI组和ESPB组恶心呕吐发生率均显著低于PCA组(P值分别为0.007、0.037);3组均无1例患者术后发生睡眠障碍及切口渗出。PCA组、CWI组、ESPB组术后胃肠功能恢复时间分别为(45.6±17.2)、(44.4±19.0)、(33.6±15.4) h,ESPB组胃肠功能恢复时间短于PCA组和CWI组(P=0.049)。
3 讨 论
本研究通过比较术后CWI、ESPB、单纯PCA应用于AIS术后的镇痛效果,结果显示,CWI组和ESPB组术后2、4、6 h时的疼痛VAS评分均显著低于PCA组同时间,术后8、12 、24 h时ESPB组的疼痛VAS评分均显著高于CWI组和PCA组同时间,3组间术后48 、72 h时疼痛VAS评分的差异均无统计学意义。本研究结果显示,CWI组和ESPB组患者术后48 h内镇痛泵中舒芬太尼用量均显著少于PCA组,恶心呕吐发生率均显著低于PCA组;结果表明,在使用镇痛泵的基础上予以CWI或ESPB可改善AIS患者术后的镇痛效果。
多模式镇痛是指将多种不同作用机制的镇痛药物和方法联合应用,以发挥最佳镇痛效应,减少单一药物或方法所致不良反应发生的镇痛策略。本研究中,ESPB组采用术前单次ESPB联合术后PCA的方法,在术后6 h内可达到良好的镇痛效果,术后8 h疼痛VAS评分增至(3.05±1.70)分,提示阻滞效果减弱,此时易发生痛觉过敏。有研究[7]结果显示,应用ESPB技术对行腰椎手术的患者T7/T8至L2/L3节段注射0.25%布比卡因20 mL,术后4 h的疼痛VAS评分均<3分,术后8 h时镇痛效果消失,疼痛VAS评分>8分。研究[8]结果还发现,ESPB可降低术中舒芬太尼补救使用量,且不会对术中神经功能监测产生影响。Melvin等[9]将ESPB技术应用于腰骶椎手术,比较了患者阻滞前后的体感诱发电位,结果亦证实神经阻滞不影响术中监测诱发电位。
CWI技术在其他手术中已显示出良好的效果[10],但如何应用于脊柱手术术后镇痛目前尚存在一些争议。本研究中,CWI组术毕前于双侧切口内分别注射0.375%罗哌卡因,再放置导管持续输注给药。此方法可在术后早期达到镇痛效果。Xu等[4]研究结果显示,胸腰段脊柱术后48 h内CWI的镇痛效果与PCA的效果相似,且CWI组术后恶心呕吐等不良反应发生率更低。然而,Greze等[11]认为,CWI并不能提高胸腰椎脊柱术后镇痛的效果。考虑其原因:该研究的观察点只有术后12、24、48 h 3个时间点,可能忽略了CWI后早期的镇痛效果。本研究CWI方案为缝合伤口时予单次剂量局部麻醉药物浸润阻滞,其产生的镇痛效果可持续6~8 h,联合后期的局部麻醉药持续输注可使早期镇痛效果较PCA更为完善,可能是本研究CWI组术后2~6 h的疼痛 VAS评分低于PCA组的原因。同时,CWI技术中多孔输注导管放置的位置亦很重要,将导管放置于皮下组织浅层,则无法完全阻滞外周神经,致使CWI效果不佳;而将导管放置于皮下深层组织与深筋膜之间可显著降低术后疼痛VAS评分,减轻疼痛反应。因此,本研究选择将多孔导管放置于皮下深层组织与深筋膜层之间。术后患者多处于头高脚低姿势,导管头端置于伤口头端可使局部麻醉药自上而下浸润伤口。负压引流管放置于脊柱内固定螺钉与深筋膜之间,通过深筋膜的隔断可减少局部麻醉药被负压吸引而流失。
本研究中使用的局部麻醉药为罗哌卡因,其可逆性结合神经细胞膜表面的电压门控通道来抑制钠离子通过,临时抑制感觉神经、运动神经和交感神经的动作电位,过量使用此类局部麻醉药可能会使其与其他离子通道结合,导致中枢神经系统和心血管并发症发生。有研究[12]结果显示,罗哌卡因较布比卡因有更好的安全剂量范围,更适用于青少年和儿童。Riff等[13]对乳腺癌根治术后患者予以切口局部单次注射0.75%罗哌卡因10 mL, 接着以10 mL/h连续输注0.2%罗哌卡因400 mL,药代动力学研究未发现局部麻醉药中毒现象。因此,本研究以0.375%罗哌卡因20 mL切口局部浸润注射,术后连续输注0.2%罗哌卡因5 mL/h的用药方案是相对安全的。
本研究结果显示,ESPB组胃肠功能恢复时间显著短于PCA组和CWI组,可能的原因是PCA组术后阿片类药物使用的累计剂量较大,而胃肠道μ-阿片受体的激活可抑制肠道运动,且该抑制作用与阿片类药物使用量成正相关。
综上所述,AIS术后ESPB、CWI均可达到良好的术后镇痛效果。CWI相较于ESPB镇痛时间更长,而ESPB可减少术中阿片类药物使用量,术后胃肠功能恢复时间较短。因此,ESPB和CWI均可显著改善AIS术后疼痛,减少阿片类药物相关不良反应的发生,提高患者满意度。
