西安地区孕妇产后抑郁症发生及相关因素分析
2022-08-16田利红胡志燕王庆红
巨 娣 田利红 骆 婧 胡志燕 王 沛 冯 盼 王庆红
空军军医大学第二附属医院唐都医院(西安,710038)
产后抑郁症(PPD)是围产期常见的一种不良反应,是影响产妇心理状态及不当行为的重要病变[1]。PPD一方面不利于产妇身心状态的恢复,另一方面不利于母婴间情感的联系及新生儿的正常发育,严重者甚至存在自杀、杀婴倾向,需要积极干预并防范[2]。我国关于PPD发病率的流行病学研究较少,且缺乏全国性、统一性的调查研究,各地区报道发病率在9.7%~21.2%[3]。既往西安地区缺乏PPD流行病学调查,而西安地区在西部地区经济发展较好、人口流动较大,其PPD的发病特征及影响因素有较高的研究价值。研究表明,PPD的发生可能与自身特征、家庭支持及新生儿状况等因素相关[4]。因此,本次研究对西安地区680例孕妇PPD的发病率及可能影响因素进行调查,探讨引发PPD的危险因素,为指导临床进行孕妇PPD的防治提供参考。
1 对象与方法
1.1 研究对象
依据西安地区的地理分布及社会功能区特征,考虑医院的特殊属性,利用随机整群抽样的方法抽取2020年1-6月住院分娩的孕妇作为研究对象。详细方案:全市开展产后访视的社区健康服务中心共230家,利用随机数字表行随机抽样出50个服务中心作为调查点。依据纳入标准、排除标准及知情同意,选取符合研究需求者680例。纳入标准:①分娩情况正常,于3个月内再次来院接受健康复查;②心理及精神状态正常;③病例资料完善,接受PPD相关量表评估;④研究前沟通,充分知晓研究目的并签署知情同意书。排除标准:①合并其他原因引发的精神疾病;②因心理、沟通等原因而无法参与研究。本研究已通过医院伦理委员会批准。
1.2 方法
①采取回顾性资料分析的方法,纳入孕妇均接受自制调查量表进行一般情况调查,包括基本资料、生育情况、分娩状况及新生儿状况等。②利用爱丁堡产后抑郁量表(EPDS)评分对孕妇产后PPD患病情况进行评估[5]。各项目根据严重程度包括0~3分等4个等级,10个项目的总分作为总分,其分值越高代表抑郁倾向越明显;以EPDS评分≥13分为PPD阳性组,<13分为PPD阴性组[5]。孕妇均统一于分娩后7周进行量表评估,评估中同组工作人员采用同样引导话语。③单因素纳入的项目包括年龄、学历、居住状况、经济状况、与家人关系、孕期焦虑抑郁史、不良孕产史、产次、分娩陪伴、喂养方式、新生儿疾病、睡眠质量等,统计引发PPD的可能影响因素,以影响因素作为自变量、PPD的发生与否作为因变量行单因素分析。对单因素分析中存在统计学意义的自变量进行赋值,以影响因素作为自变量、PPD的发生与否作为因变量行多因素logistic回归分析;并绘制各影响因素的OR图。
1.3 统计学方法
利用Epidata 3.0数据录入,利用SPSS 24.0数据分析。计数资料以(%)表示,采用χ2检验;以P<0.05为差异存在统计学意义。
2 结果
2.1 调查孕妇PPD发病情况
共纳入680例接受抑郁量表评分,其中阳性组86例(12.7%),阴性组594例(87.4%)。
2.2 引发孕妇PPD的单因素分析
统计引发PPD的可能影响因素,以影响因素作为自变量、PPD的发生与否作为因变量行单因素分析。结果表明:阳性组与阴性组在与家人关系、孕期焦虑抑郁史、不良孕产史、产史、喂养方式、新生儿疾病、睡眠质量等方面比较存在差异(P<0.05)。见表1。

表1 引发孕妇PPD的单因素分析
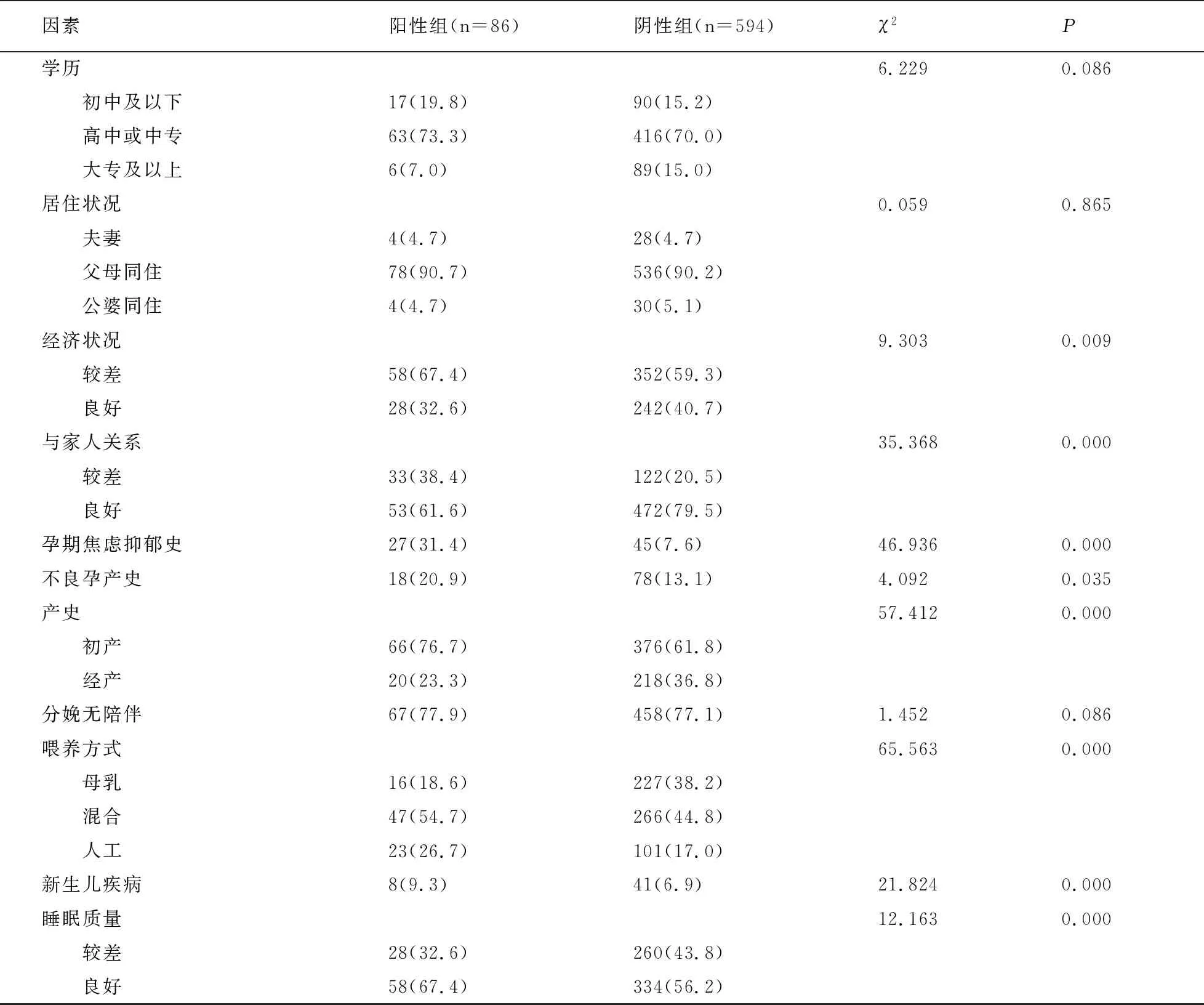
因素阳性组(n=86)阴性组(n=594)χ2P 学历6.2290.086 初中及以下17(19.8)90(15.2) 高中或中专63(73.3)416(70.0) 大专及以上6(7.0)89(15.0)居住状况0.0590.865 夫妻4(4.7)28(4.7) 父母同住78(90.7)536(90.2) 公婆同住4(4.7)30(5.1)经济状况9.3030.009 较差58(67.4)352(59.3) 良好28(32.6)242(40.7)与家人关系35.3680.000 较差33(38.4)122(20.5) 良好53(61.6)472(79.5)孕期焦虑抑郁史27(31.4)45(7.6)46.9360.000不良孕产史18(20.9)78(13.1)4.0920.035产史57.4120.000 初产66(76.7)376(61.8) 经产20(23.3)218(36.8)分娩无陪伴67(77.9)458(77.1)1.4520.086喂养方式65.5630.000 母乳16(18.6)227(38.2) 混合47(54.7)266(44.8) 人工23(26.7)101(17.0)新生儿疾病8(9.3)41(6.9)21.8240.000睡眠质量12.1630.000 较差28(32.6)260(43.8) 良好58(67.4)334(56.2)
2.3 引发孕妇PPD的多因素分析
对单因素分析中存在统计学意义的自变量进行赋值,见表2。以影响因素作为自变量、PPD的发生与否作为因变量行多因素logistic回归分析。结果表明,不良孕产史、产史、喂养方式、新生儿疾病是引发PPD的危险因素(均符合OR>1、P<0.05)。见表3。OR值反映有影响因素相对无影响因素的孕妇产生PPD的相对风险度,有不良孕产史、初产妇、非母乳喂养方式、有新生儿疾病时均可提升PPD的相对风险(OR均>1)。
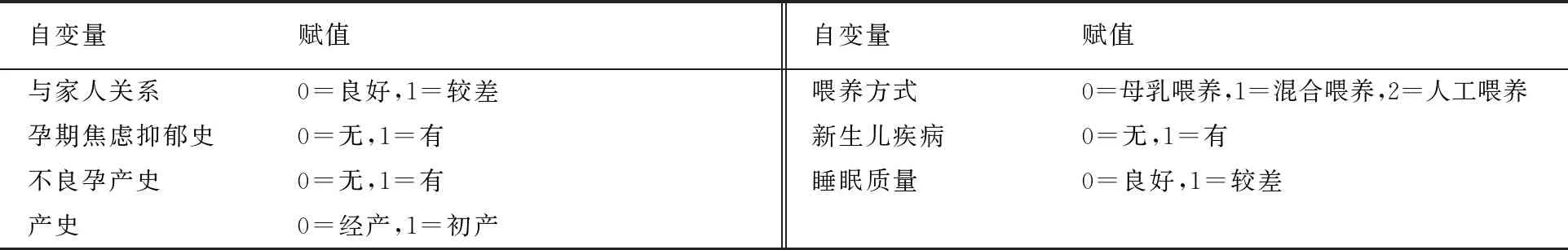
表2 自变量赋值表
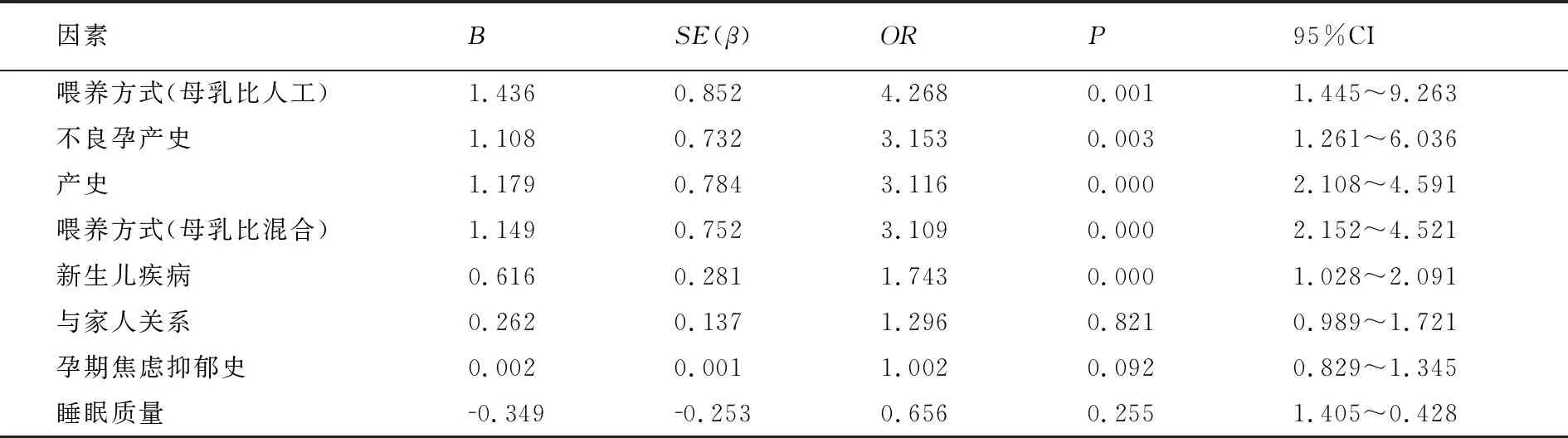
表3 引发孕妇PPD的多因素logistic回归分析
3 讨论
3.1 孕妇PPD的发病现状分析
抑郁症是影响现代人群心理与精神健康的一种常见疾病,在围产期女性中发病率较高。当前,对于孕妇PPD的发病情况及相关因素缺乏全国性、通用性的流行病学调查。既往调查表明,国内各地区PPD发病率在9.7%~21.2%范围[6]。本次调查的PPD发病率为12.7%,总体处于较低水平。但需要注意的是,调查统计时可能因发表偏移、报告偏移等原因而出现较大误差,且孕妇PPD可能持续存在、迁延难愈[7]。因此PPD发病情况不可盲目乐观。
3.2 孕妇PPD的影响因素及原因分析
既往研究已经揭示,引发PPD的影响因素较多,可能与自身特征、家庭支持及新生儿状况等有关[8]。本次研究分析表明,不良孕产史、产史、喂养方式、新生儿疾病是引发PPD的危险因素。有不良孕产史、初产妇、非母乳喂养方式、有新生儿疾病时均可提升PPD的相对风险。
3.2.1不良孕产史PPD的发病是生理、心理等各因素综合作用的结果,若产妇曾经发生早产、流产等不良孕产史,可能对孕妇心理与精神状况产生重大影响,孕妇可能产生焦虑、抑郁等不良情绪的应激状态[8]。当孕妇再次妊娠时,可能因担心、害怕再次出现不良孕产现象而产生较大心理负担与精神创伤。若此时忽略孕妇的心理疏导与情绪管理,容易导致孕妇心理问题逐渐累积,致使PPD的产生[9]。既往研究表明,围产期孕妇的焦虑、抑郁心理状态可促进PPD的发病,因孕妇无法合理处置焦虑、抑郁心理,使不良心理状态不断发生及累积,最终引发PPD的表现[10]。
3.2.2初产妇初产妇往往在年龄、经验、阅历等方面远逊于经产妇,对于生理及心理的调整与适应能力较差,可能因身份、角色的转变而产生恐慌心理[11]。此外,初产妇的情感状态不稳定,若未能及时得到家庭的有效支持与疏导,可引发压力累积;同时对于养育新生儿缺乏经验及生活习惯改变也使得孕妇无所适从,最终致使PPD的产生[12]。
3.2.3非母乳喂养方式母乳是全球公认的最适合新生儿的食物,积极选用母乳喂养一方面有利于新生儿的营养均衡,另一方面也有利于产妇生理功能恢复。若孕妇泌乳量较少,无法充分满足新生儿的需求,只能选择以混合喂养或人工喂养替代母乳喂养[13]。但非母乳喂养具有诸多劣势[14-15]:长期喂养可致使新生儿营养物质缺乏及免疫能力降低;增加了喂养难度及时间,孕妇不得不付出更多的时间精力,可能引发睡眠缺乏、身心疲惫、经济负担等多方面问题;降低了母婴直接的情感联系与交流,增加了产妇的挫败感及压抑感,带来较大心理负担。以上劣势加重了产妇自身不良情绪累积,最终致使PPD的产生。
3.2.4有新生儿疾病孕期中孕妇付出较多、身心较劳累,往往对新生儿健康抱有较大期望[16]。若新生儿出现健康问题,往往导致产妇产生较大的心理落差,若无法正确认识与调节,可能引发负面情绪与心理压力成倍增长,致使PPD的产生[17]。
3.3 本次研究结果的反思及前景分析
依据前述分析得出的多因素logistic回归分析模型,预测值与实际值接近程度较好,因此本研究的模型具有较好预测效能,可较好地反映引发受调查孕妇PPD的相关因素。本次研究还存在部分有待完善的问题,包括[18]:受调查对象选取未能做到充分随机性、均匀性,可能因部分孕妇自身隐瞒、未就诊而出现报告偏移;本次研究纳入的影响因素包括自身特征、家庭支持及新生儿状况等,但对于工作、睡眠、镇痛等混杂因素并未纳入。后续有待于改良研究方案,纳入更多因素分析并继续完善研究结果。
综上所述,本次调查的西安地区680例孕妇PPD的发生率处于全国较低水平。PPD的发生可能与自身特征、家庭支持及新生儿状况等多种因素相关。不良孕产史、产次、喂养方式、新生儿疾病是引发PPD的危险因素;有不良孕产史、初产妇、非母乳喂养方式、有新生儿疾病时均可提升PPD的相对风险。临床上应积极关注以上危险因素,在孕早期对危险因素行高危孕妇预测与筛查,对于风险较高的孕妇及时进行心理及行为干预,最终达到降低PPD发病率、提升产妇心理健康的效果。
