产妇泌乳启动延迟与妊娠合并甲状腺功能减退症的相关性分析*
2022-08-16张志一胡珊珊蒋盘华
张志一,刘 君,胡珊珊,蒋盘华,刘 敏,周 芸△
(1.无锡市妇幼保健院产科,江苏 无锡 214002;2.无锡市妇幼保健院护理部,江苏 无锡 214002)
甲状腺功能减退症(甲减)是指由于甲状腺激素合成及分泌减少,或其生理效应不足所致机体代谢降低的一种疾病,是最常见的自身免疫性疾病之一[1],其发病率逐年上升,会影响1%~2%的育龄妇女。依据《妊娠及产后甲状腺疾病诊治(第2版)》指南妊娠期甲状腺功能减退症是指促甲状腺激素大于4.0 mU/L或者大于非孕者考值上限以下的22%,中国孕妇甲减发生率为1.0%[2]。有研究发现,甲状腺功能减退症是导致母乳喂养率较低及早期离乳的危险因素,研究证实母乳喂养的成功及早期离乳与泌乳启动密切相关[3]。泌乳启动延迟是指产妇产后72 h后自我感觉乳房有明显充盈、胀满的感觉,其发生率为30.3%[4]。泌乳启动延迟即产后早期泌乳状况不良,泌乳量少甚至缺乏,如不及早干预会造成泌乳量持续不足,从而早期会终止新生儿母乳喂养[5]。因此,本研究通过比较妊娠合并甲减和正常产妇泌乳启动的差异探讨妊娠合并甲减和泌乳启动的相关性,为预防产妇泌乳启动延迟,促进其母乳喂养提供借鉴。
1 资料与方法
1.1一般资料 采用方便抽样法选取2019年1—12月在本院分娩的产妇281例作为研究对象,年龄21~39岁,平均(29.22±3.61)岁。经产妇91例,初产妇190例。分娩方式:阴道分娩179例,剖宫产102例。产前平均体重指数(BMI)(20.88±2.65)kg/m2,产时BMI(26.94±3.28)kg/m2,平均孕期增长BMI(6.06±1.97)kg/m2。职业:有职业164例,无职业117例。文化程度:初中138例,高中/中专74例,本科/大专29例,硕士研究生及以上40例。父亲有吸烟史96例,无吸烟史185例。新生儿中男133例,女148例。新生儿平均出生1 min Apgar评分(9.91±0.39)分,平均出生体重(3 309.96±336.76)g。泌乳启动延迟110例,泌乳启动正常171例。纳入标准:年龄大于或等于18岁;自然受孕;单胎;乳房、乳头无异常;愿意进行母乳喂养;认知正常。依据《妊娠及产后甲状腺疾病诊治(第2版)》指南的诊断标准[2],确诊为妊娠合并甲减的产妇纳入甲减组,非妊娠合并甲减的产妇纳入非甲减组。排除标准:妊娠合并精神疾病;妊娠合并感染性疾病;妊娠合并其他合并症或并发症;分娩情况:休克、使用产钳、羊水栓塞;产褥期感染;在母乳喂养禁忌;母婴分离;病历资料不完整。本研究通过研究所属医院的伦理审查,所有参与研究对象均知情同意。
1.2方法 通过查阅研究对象的孕妇手册、住院病历及病史,收集资料。母亲因素:产前体重指数(BMI)、产时BMI、孕期增长BMI、分娩方式、胎次、文化程度;新生儿因素:新生儿出生体重、新生儿性别;其他因素:父亲吸烟史。通过在院及电话随访收集产妇分娩后泌乳启动时间等信息,产妇反映产后首先感觉到乳房较分娩前明显胀感或充盈感的时间为泌乳启动时间[6]。

2 结 果
2.1两组资料比较 产前BMI、产时BMI、文化程度、新生儿性别、出生1 min Apgar评分、泌乳启动延迟发生率比较,差异均有统计学意义(P<0.05)。见表1。

表1 两组一般资料比较
2.2两组产妇泌乳启动延迟率比较 甲减组泌乳启动延迟发生率为45.3%,非甲减组泌乳启动延续发生率32.1%,两组比较,差异有统计学意义(χ2=5.171,P=0.023),采用Spearman相关分析分析妊娠合并甲减与泌乳启动时间的相关性(r=0.136,P<0.05)。
2.3泌乳启动延迟影响因素的二元 logistic回归分析 以泌乳是否延迟为因变量(0=否,1=是),自变量赋值:妊娠期合并甲减(无=0,有=1),分娩方式(阴道分娩=0,剖宫产=1),职业(无=0,有=1),新生儿性别(女=0,男=1),文化程度(初中=1,高中/中专=2,本科/大专=3,硕士研究生及以上=4),父亲吸烟(无=0,有=1),年龄、BMI、胎次、出生1 min Apgar评分、新生儿出生体重以原值代入,采用二项logistic回归分析对泌乳启动的相关因素进行分析,选择前向法进行逐步回归,结果显示分娩方式、甲减是泌乳启动的危险因素。见表2。

续表1 两组一般资料比较
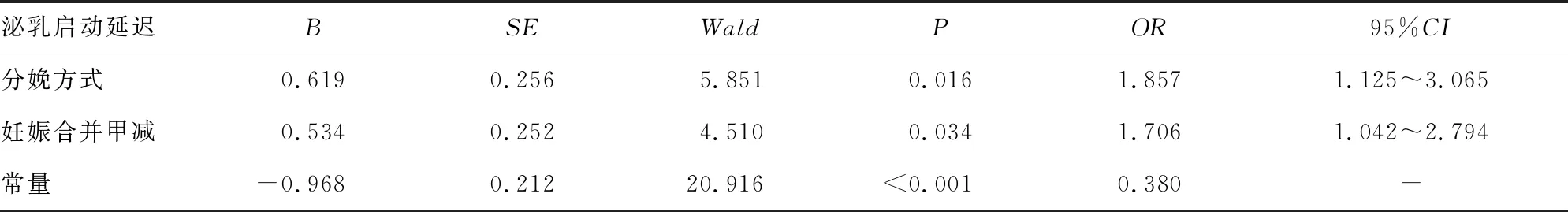
表2 泌乳启动延迟相关因素的logistic回归分析
3 讨 论
本研究结果显示,非妊娠合并甲减产妇泌乳启动延迟发生率为32.1%,与研究结果相近[4],妊娠合并甲减产妇泌乳启动延迟发生率为45.3%,妊娠合并甲减泌乳启动延迟发生率显著高于非妊娠合并甲减产妇,差异有统计学意义(P<0.05),与其他研究结果一致[7],提示泌乳启动延迟可能与甲减有关。泌乳启动与血清泌乳素、缩宫素水平密切相关,血清泌乳素至妊娠后期可达非孕时的10倍以上,由于胎盘产生的雌激素及胎盘泌乳素的抑制作用,血清泌乳素不能对乳腺发生作用,产后雌激素及胎盘泌乳素水平急剧下降,解除了泌乳素的抑制,脑垂体开始分泌泌乳素[8],同时新生儿吸吮乳头,直接刺激乳腺,反射性刺激脑垂体分泌泌乳素与缩宫素,在泌乳素与缩宫素协同作用下泌乳启动[9]。妊娠合并甲减产妇由于促甲状腺激素水平较高,反馈作用下丘脑,抑制促甲状腺激素释放激素的释放,从而抑制腺垂体泌乳素释放[10]。同时,有研究表明,高水平的促甲状腺激素能抑制蛋白质的合成,蛋白质是乳汁的重要组成之一,从而可能抑制乳汁的生成,导致泌乳启动延迟[11]。研究结果显示,对于妊娠期甲减的孕妇,在孕期能给予左旋甲状腺素钠片口服,补充孕妇妊娠期的需求量,抑制促甲状腺激素的释放,有利于血清泌乳素的释放,促进产后泌乳启动[12]。
本研究结果显示,剖宫产产妇泌乳启动延迟率高于阴道分娩产妇,提示泌乳启动可能与分娩方式有关,与研究结果一致[13]。相比阴道分娩,剖宫产过程中产妇交感神经系统被激活,产生多巴胺等,可能使血清泌乳素水平下降,可能导致剖宫产后48 h乳汁分泌量降低[14]。另有研究表明,剖宫产术中及术后麻醉药物大部分为脂溶性,可能通过胎盘或乳汁到达胎儿或新生儿体内,降低新生儿出生后数天内口腔运动协调性,阻碍早期的有效吸吮,导致产妇泌乳启动延迟[15]。也有研究表明,剖宫产婴儿在出生后第1小时内母乳喂养率为19%,与阴道分娩婴儿在出生后1 h内母乳喂养率(39%)相对较低,新生儿出生后在30 min内吸吮母亲乳头时,其乳头传导的感觉信号传入产妇神经纤维至下丘脑,促进垂体泌乳素的释放,促进泌乳启动[16-17],因此可能是剖宫产早吸吮率低,产妇乳房未得到有效刺激,降低产妇血清泌乳素的分泌,从而导致泌乳启动延迟。
有研究结果显示,对于产妇而言,能促使乳房及时排空,刺激泌乳素的分泌,从而促进泌乳启动[18]。研究认为,出生24 h内喂哺母乳次数大于或等于6次的产妇泌乳启动延迟发生率38.8%,而未吸母乳或仅吸吮1次者泌乳延迟发生率高达65.0%,新生儿早接触、早接触是泌乳启动的重要影响因素,因此需积极进行新生儿早接触、早吸收[19]。此外,由于新生儿口部区域中的感觉接收器较多,早期通过口腔运动干预可以刺激新生儿的口部区域中的感觉接收器,促进新生儿口腔肌肉发育,增强新生儿口腔负压,可促进产后泌乳启动[20];也有研究表明,口腔负压越强,泌乳启动时间越快,因此,早期口腔运动干预能够促进泌乳启动[21]。
综上所述,泌乳启动时间受甲减、分娩方式影响,应采取必要的措施策略预防泌乳启动延迟,促进母乳喂养。同时,本研究存在一定的局限性,泌乳启动的时间评估为产妇的自我报告,可能存有偏倚;此外,本研究样本量较小,未来可开展大样本的队列研究进一步论证研究结果。
