眉弓下切口与冠状切口治疗老年人颧骨颧弓骨折的比较研究
2022-08-16谢潇邢乐君
谢潇 邢乐君
颧骨颧弓复合体与其周围多处骨性连接支撑面中部轮廓,构成了面部最突出的部分,易遭受各种外力的打击。由于颧骨本身相对强壮,一旦发生骨折,往往出现在颧骨周围多处骨性连接位置,根据能量损伤不同,可出现颧骨骨性连接分离或微移位、粉碎性骨折、眼球内陷、面部不对称、张口受限、眼球变形等,给患者造成很大的痛苦[1-2]。有资料显示,颧骨骨折的发病率占颌面损伤的30%以上,如治疗不当可致眶缘台阶形成、眼球凹陷、面部畸形、复视、运动与感觉障碍等[3-4]。手术切开复位坚强内固定术是颧骨颧弓复合体骨折最有效的治疗手段,已被广泛运用,而手术入路暴露骨折线的选择至关重要[5]。传统的手术方式为头皮冠状切口,但有损伤大、并发症发生风险高等不足[6-7]。本研究前期预实验发现,眉弓下联合口内切口术式治疗颧骨颧弓复合体骨折可获得满意疗效,以往仅有少量学者报道了关于眉弓下切口治疗颧骨颧弓复合体骨折的研究[8],临床应用还需更大数量的前瞻性对照研究进行验证。此外,对于老年颧骨颧弓骨折患者,更应该关注手术损伤及手术并发症问题。鉴于此,本研究选取82 例颧骨颧弓复合体骨折老年患者,以传统头皮冠状切口为对照,进行前瞻性研究,从治疗满意度、安全性等多方面探讨眉弓下联合口内切口术式的应用价值,报告如下。
1.资料和方法
1.1 一般资料 取2017 年6 月~2019 年5 月我院收治的82 例因颧面部外伤导致的颧骨颧弓复合体骨折患者,年龄60~76 岁,不存在其他合并伤,多数为闭合性骨折,部分病例存在颧弓或颧骨体部位开放性骨折,有或无面部畸形、颧骨颧弓区肿胀、张口受限,不伴复视症状,无其他类型骨折。入组患者随机分为观察组和对照组,每组41例,组间性别、年龄、体质量指数、骨折后至入院时间、Zingg 骨折分型、受伤原因、合并疾病等资料均衡可比(P>0.05),见表1。本研究入组者均对研究内容知情,自愿签署知情同意书。
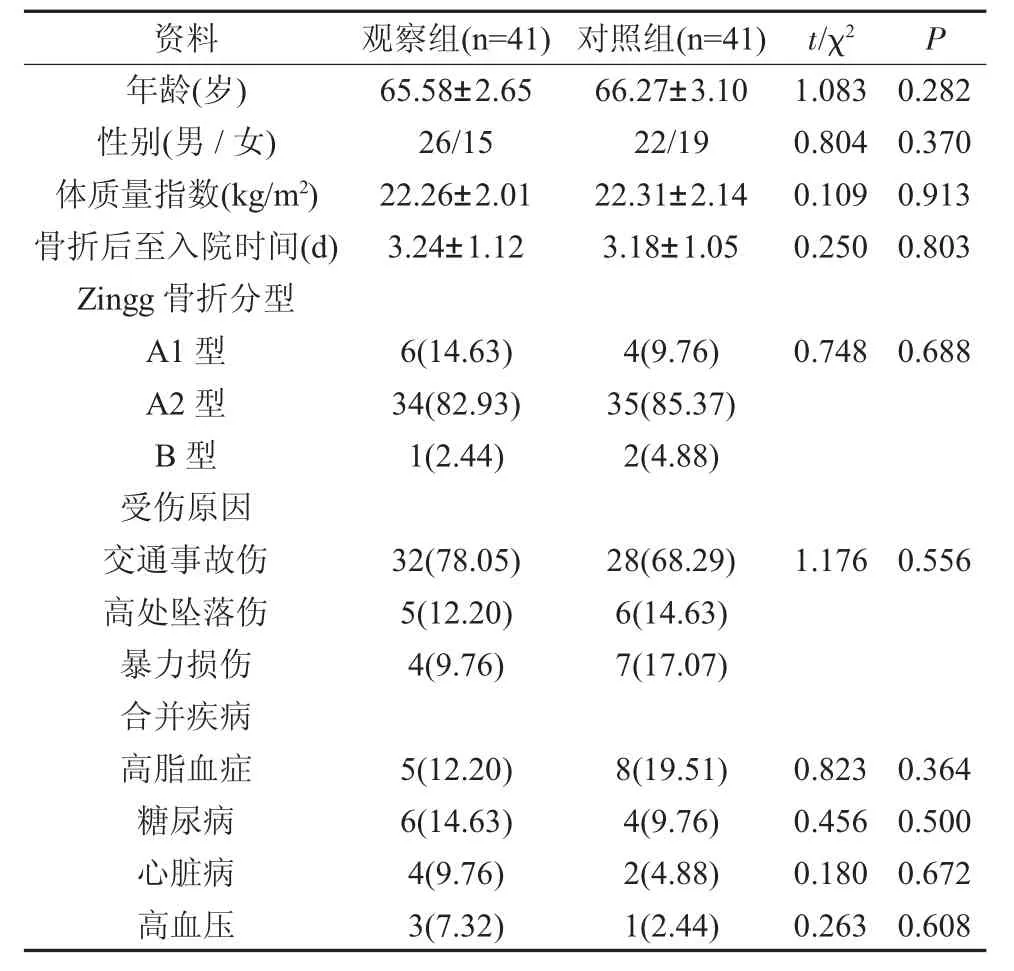
表1 两组临床资料对比
1.2 纳入、排除标准
(1)纳入标准:于我院接受诊治的颧骨颧弓复合体骨折患者;Zingg 骨折分型A~B 型;新鲜骨折;单侧骨折者;无精神病史和认知功能障碍;可配合随访;以往无颌面部手术史。(2)排除标准:疤痕体质者;失访患者;凝血功能障碍者;合并急性感染类疾病者;心肺等重要脏器功能严重异常者,研究者认为伤情复杂等原因不能纳入本研究者。
1.3 方法1.3.1 术前处理 两组患者入院后均给予抗炎、消肿、止血等对症处理,并完善常规检查。胸部X 线片、心电图、上颌骨CT 扫描等,详细询问病史。
1.3.2 对照组 采用冠状切口。采用全麻,发迹线内2cm 头皮冠状切口入路,沿帽状腱膜深面,骨膜的浅面翻瓣,显露眉弓、颞肌筋膜,于平眉弓位置打开颞浅筋膜在其深面翻瓣,使神经的颞支及颧支被包裹在翻开的组织瓣内。再向深处沿颞浅血管前缘分离达颧弓根部骨面,然后紧贴颧弓根部骨面分离,显露骨折线,清创骨折断端,去除影响复位的碎骨屑以及软组织,检查骨折断端有无活动性出血,如存在活动性出血给予电刀止血或骨蜡填塞。以骨凿及复位钳等行解剖复位,观察面部正位是否对称,如不对称即刻调整骨折位置直至达到满意效果。保持复位位置,微型钛板塑型置于骨折断端两侧,保证与骨面密合,美兰标记钛板外形以及固位钉孔位置。取下钛板,电钻于固位钉孔位置钻开皮质骨,再次复位骨折线并保持稳定,检查面部是否对称后,将钛板按照标记线置于骨折断端两侧,自攻螺钉拧紧固定钛板,冲洗切口,分层缝合。对于部分开放性骨折患者,因开放性伤口较小,仍需采用冠状切口设计以满足复位需要。术中根据患者实际情况,辅助采用眶下缘或下睑结膜切口或(和)上颌前庭沟切口。
1.3.3 观察组 采用眉弓下联合口内切口术式。全麻后,设计眉弓下小切口,根据骨折部位及复位需要,切口呈弧形与眉弓弧度相当,若骨折线接近颧弓部位,切口自眉弓下向眶外侧缘适当延伸,切口长度根据需要3cm~8cm 不等。按切口设计切开皮肤皮下,显露颧额缝骨折,清创骨折断端。口内沿上颌前庭沟做横切口,切至骨面,向上剥离,必要时可酌情扩大切口,显露颧牙槽突骨折、上颌窦前壁,向上分离至眶下缘,保护眶下神经血管束。依次自颧额缝、颧牙槽突处松动移位的颧骨复合体,充分松解骨折断端后,对颧牙槽突、颧额缝、颧弓等骨折部位进行解剖复位,同时医师以右手食指扪及患者眶下缘,帮助复位眶下缘骨折,使眶下缘达到无台阶、无错位的连续状态。若患者为颧骨粉碎骨折或伴有颧弓明显移位骨折,酌情利用下睑切口,眉弓外侧切口实现颧骨颧弓解剖复位,并根据颧骨颧弓骨折部位,选取钛板类型,眶下缘和眶外侧选用微型6 孔钛板,颧弓选用微直8 或12 孔钛板,颧牙槽嵴选用“L”或“』”微型钛板,复位固定骨断端,保证坚固内固定。再次检查面部突度、眶下缘连续性及双侧面部对称性,确保复位满意后关闭手术切口。
1.3.4 术后处理 两组术后均给予患者健康宣教,告知患者注意保护患侧面部,避免受压,术后2 周内避免用力咬合。
1.4 观察指标
(1)比较两组术后3 个月优良率[9],通过四个方面评定:①颧骨颧弓复合体达解剖复位;②眶下缘、颧牙槽突弧度自然,颧弓恢复解剖弧度;③颧额缝无错位,无间隙;④咬合关系好,张口度≥3cm。4 项均满足为优,有1 项不满足为良,有≥2 项不满足为差,优良率=(优+良)/ 总例数×100%。
(2)比较两组切口长度、手术时间、术中出血量、住院时间。
(3)比较两组术前、术后6h、术后24h 应激反应指标:醛固酮(Aldosterone,ALD)、皮质醇(Cortisol,Cor)、促肾上腺皮质激素(Adrenocorticotropic hormone,ACTH),采用天津博奥赛斯化学发光法试剂盒检测血清ALD,采用上海圻明生物酶联免疫吸附法试剂盒检测血浆Cor,采用酶联(上海)生物试剂有限公司酶联免疫吸附法试剂盒检测血清ACTH。
(4)比较两组术后6 个月治疗满意度:采用我院自制调查问卷评估,该问卷采用重测法检验,信效度良好,包括面形恢复、两侧对称程度、面部瘢痕、开闭口功能4 个维度,均采用0~3 分计分法,总分<3 分为非常满意,3~8 分为一般满意,>8分为不满意,满意度=(非常满意+一般满意)/ 总例数×100%。
(5)比较两组并发症。
1.5 统计学方法 采用SPSS22.0 统计学软件处理数据,计量资料以()表示,行独立样本t 检验,不同时间点应激反应指标采用重复测量方差分析,计数资料用n(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2.结果
2.1 优良率 观察组术后3 个月优良率(95.12%)与对照组(97.56%)相比,差异无统计学意义(P>0.05),见表2。观察组与对照组三维重建图像无差别,此处提供观察组术前、术后图像(图1)。

表2 两组优良率比较n(%)

图1 观察组手术前后CT
2.2 手术一般情况 观察组切口长度、手术时间、术中出血量、住院时间均低于对照组(P<0.05)。见表3。

表3 两组手术一般情况比较(x±s)
2.3 应激反应指标 采用重复测量方差分析显示,术前两组Cor、ALD、ACTH 水平比较,无显著差异(P>0.05),术后6h、术后24h 两组Cor、ALD、ACTH 水平均呈升高趋势,但观察组低于对照组(P<0.05)。见表4。

表4 比较两组应激反应因子(x±s)
2.4 治疗满意度 观察组术后6 个月治疗满意度(97.56%)高于对照组(80.49%)(P<0.05)。见表5。

表5 两组治疗满意度比较n(%)
2.5 并发症 组间并发症发生率(2.44%、7.32%)比较,差异无统计学意义(P>0.05)。见表6。

表6 两组并发症比较n(%)
3.讨论
颧骨颧弓复合体骨折复位手术的重点是恢复颧弓及眶下缘2 个水平力柱与颧上颌外侧、鼻上颌内侧、翼上颌后3 个垂直力柱的结构,目的在于重建面中部宽度、突度、高度、咬合关系[10]。本研究重点关注了老年人颧骨颧弓骨折手术复位采用不同的手术入路,在恢复上述功能的同时,采用创伤更小的眉弓下切口对于老年人术后恢复是否更为有利。老年人群身体机能退化,常伴有高血压等基础疾病,且可能存在心肺功能降低现象,对手术耐受性降低,故尽可能减小手术创伤对患者具有重要意义。以往关于颧骨颧弓复合体骨折的报道较多,但多为冠状切口联合口内切口的手术,创伤较大,且缺乏对老年人群的针对性研究,不利于临床参考应用。本研究观察组采用眉弓下联合口内切口,虽然也是联合切口,但相比对照组的冠状切口联合口内切口,眉弓切口的长度和翻瓣面积明显小于冠状切口。以往个别研究讨论了眉弓下切口,但研究对象均为年轻患者,平均年龄37 岁左右[8],本研究对象为60 岁以上老年患者。与以往研究相比,研究对象对于手术的耐受性、要求、以及术前后各项检查指标具有较大差异,因此有必要进行相关研究。
老年患者由于身体机能下降,全身系统疾病增多,骨质疏松等原因,摔伤等原因引起的颧骨颧弓骨折,通常伴随更为严重的并发症以及更为复杂的伤情。老年患者颧骨颧弓骨折更应关注全身状况,减少创伤,恢复功能。通过我们的观察,冠状切口本身创伤较大,手术操作时间,术后并发症也会增多,上述原因均提示老年患者应该选择更为微创的手术方式,减少创伤,减少手术时间,减少可能的并发症。而眉弓下切口作为一种小切口入路,为我们提供了一种选择,相对冠状切口减小了手术创伤,缩短了手术时间,术后并发症也大大减少。因此对于老年患者眉弓下切口治疗颧骨颧弓骨折值得临床推广。本研究显示,观察组术后3 个月优良率与对照组相比,差异无统计学意义,与既往报道[11]一致,提示眉弓下联合口内切口术式与冠状切口入路相似,均能获得满意的解剖复位效果。因颧骨复合体不同于上下颌骨,需承担咬合力量和咀嚼肌反复牵引的作用,故应保证复位效果的牢靠性[12]。眉弓下联合口内切口术式,恢复颧额缝骨折,四孔四钉微型钛板坚固内固定,配合颧牙槽突骨折断端四孔四钉微型钛板坚固内固定后,能在一定程度上对抗颧骨复合体受颞肌,翼内、外肌等牵拉导致的扭转。在骨折复位时,自口内切口向上分离眶下缘,手扪眶下缘骨折断端,消除眶下缘处台阶,尽可能对断端解剖复位。经以上两处坚固内固定复位后,能达到颧骨复合体各骨折断端良好的解剖复位,且具有牢靠性,同时告知患者术后避免压迫,避免用力咬合,防止术后早期发生错位[13]。本研究观察组患者术后均无错位发生,证实该方法解剖复位、内固定效果良好。
从手术一般情况看,观察组切口长度、手术时间、术中出血量及住院时间均低于对照组,提示眉弓下联合口内切口术式能缩短切口长度、手术时间,减少术中出血量,加快患者术后的恢复。冠状切口可直接显露颧骨、颧弓、眶上壁、额鼻缝等,在直视下操作,利于骨折断端复位和钛板固定操作,可将复杂的颧骨复合体骨折解剖复位、固定,且切口位于发际内,较隐蔽,是传统治疗颧骨颧弓复合体骨折的经典方法,但由于距离骨折区较远,切口较长,且头顶部和额部血供丰富,翻瓣过程中创伤大,导致术中出血量较多,同时对眶下缘、颧牙槽突骨折需联合其它切口,进一步增加了手术创伤,使患者术后恢复延迟[14-15]。眉弓下小切口,可显露颧额缝骨折,但不足是一旦形成瘢痕,位置明显。本研究中观察组减少了直接暴露眶下缘的手术切口,仅在面部设计眉弓下小切口,术中亦不必过多分离,仅需暴露颧额缝骨折后,辅助复位颧骨复合体,创伤减小,能降低术中出血量,有利于患者术后的早期恢复。本研究还发现,观察组术后6 个月满意度高于对照组,提示眉弓下联合口内切口术式在提高患者治疗满意度方面具有优势。眉弓下联合口内切口术式上颌前庭沟切口设计成患侧半口切口,术中暴露患侧上颌骨前壁、颧牙槽突、颧骨,向上可达眶下缘,利于解剖复位上颌骨前壁、颧牙槽突、眶下缘及骨折,从此切口进入亦可复位颧弓骨折,这样操作,仅在患者患侧面部眉弓下遗留小切口,术中注意保护周围皮肤,妥善缝合,能最大程度减轻眉弓下切口术后瘢痕形成[16-17]。本研究观察组患者在术后6 个月,切口大多愈合良好,患者术后对面部美容均较满意,加之眉弓下联合口内切口术式能获得理想的解剖复位,故治疗满意度较高。此外,手术并发症常与手术入路的选择有关,设计尽可能安全、简单的手术切口入路,能减少手术并发症的发生。颧骨颧弓复合体骨折术常见并发症有:(1)头皮下血肿(2)面神经颞支损伤、(3)瘢痕区秃发(4)眶下区麻木。本研究两组组间并发症比较虽无统计学差异,但对照组发生并发症数量多于观察组,说明冠状切口会发生更多的并发症,这与其他学者的结果一致[8]。本研究A 类骨折患者较多,B 类患者较少,无C 类患者,可能造成纳入病例的局限性,导致研究数据的偏倚,这亦是本研究不足所在。由于C 类骨折患者常伴有明显移位、粉碎性骨折,需辅助眶下缘(结膜)切口,必要时可能需采用冠状切口,以保证手术治疗效果。
本研究还观察了三个机体重要的应激指标Cor、ALD、ACTH,他们与机体创伤、应激程度有关。颌面部骨折手术创伤较大,患者术后多存在不同程度的疼痛与心理应激,在增加患者痛苦的同时可诱发全身应激反应,可激活肾素-血管紧张素-醛固酮等机体应激调节系统,促使ALD 等应激激素大量产生,可促使蛋白质分解抑制骨折愈合,增加伤口感染风险。ATCH、Cor 为应激激素,可作为判断手术创伤与应激反应严重程度的指标。Cor 在生理状态下含量较低,在受创时会急剧升高。ATCH 由垂体前叶分泌,可刺激Cor 合成及分泌,与Cor 表达水平成正相关[18-19]。本研究中,颌面部损伤导致老年患者血清Cor、ALD、ACTH分泌水平改变,与其他研究趋势一致,且随着症状程度加重而升高。术后6h、术后24h 两组Cor、ALD、ACTH 水平均呈升高趋势,但观察组低于对照组,表明眉弓下联合口内切口术式能减轻患者术后早期的应激反应,这与该术式医源性创伤减小有关。
综上所述,眉弓下联合口内切口术式治疗简单型颧骨颧弓复合体骨折,与冠状切口术式相比,除同样可达到良好的解剖复位外,还明显缩短切口长度、手术时间,减少术中出血量,减轻术后早期应激反应,减少系统疾病并发症,加快老年患者术后的恢复,提高治疗满意度。
