急性胆囊炎早期与延迟腹腔镜手术对比的Meta分析
2022-08-15巫泓生马克强嵇腾飞黄健斌邱旭彬曹天生
巫泓生,马克强,嵇腾飞,黄健斌,邱旭彬,曹天生
(广州市花都区人民医院肝胆胰外科,广东 广州,510800)
腹腔镜胆囊切除术(laparoscopic cholecystec-tomy,LC)已被公认为胆囊切除的标准术式[1-2]。然而,既往基于急性胆囊炎发作时胆囊炎症反应严重、Calot三角解剖欠清晰及胆道系统组织充血水肿等临床特点,肝胆外科医生更趋向于先控制胆囊炎症,再行延迟腹腔镜胆囊切除术(delayed laparoscopic cholecystectomy,DLC)的治疗方案。随着临床诊疗水平的提高及微创外科技术、腔镜器械的快速发展,急性胆囊炎行早期腹腔镜胆囊切除术(early laparoscopic cholecystectomy,ELC)术中及术后并发症均有逐渐降低的趋势[3-4],既往急性胆囊炎行ELC禁忌的观点逐渐被打破[5-6]。对此,本研究以循证医学的角度,应用Meta分析对比评价DLC与ELC对急性胆囊炎患者手术并发症、中转开腹率及卫生经济学指标的影响。
1 资料与方法
1.1 文献检索策略 英文文献检索:在PubMed、Springer、Cochrane数据库中的[标题/摘要]中输入[Title/Abstract]:Early Laparoscopic Cholecystectomy in Title Abstract Keyword OR Delay Laparoscopic Cholecystectomy in Title Abstract Keyword AND acute cholecystitis in Title Abstract Keyword AND complication in Title Abstract Keyword AND timing in Title Abstract Keyword-in Trials的医学术语;中文检索:在万方医学、中国知网数据库高级检索的关键词中输入“急性胆囊炎”“早期腹腔镜胆囊切除术”“延迟腹腔镜胆囊切除术”“并发症”,中英文检索时限均为2000年1月至2020年12月。
1.2 文献纳入与排除标准
1.2.1 纳入标准 (1)研究对象:行LC的急性胆囊炎;(2)研究类型:前瞻性随机对照试验(randomized controlled trial,RCT)研究、回顾性研究;(3)干预措施:ELC与DLC;(4)观察指标:手术主要并发症包括术中出血、胆管损伤、切口感染、术后出血、胆漏及中转开腹率,卫生经济学指标包括手术时间、术后住院时间、总住院时间,研究结果中至少包括两项及以上的观察指标。
1.2.2 排除标准 (1)慢性胆囊炎的腹腔镜手术;(2)无法获取全文的文献;(3)术中因发现其他疾患而改变手术方式;(4)手术最初方式为传统开腹手术。此外,动物实验研究、病例报告、致编辑的信函、评论文章均排除。
1.3 文献质量评价 采用英国牛津循证医学中心的方法对研究证据进行评级。采用Cochrane系统评价工具对RCT研究的相关文献进行质量评价,回顾性研究相关的文献采用纽卡斯尔-渥太华量表进行质量评价。以低风险、不确定或高风险三种等级作为“偏差风险”评估[7]。
1.4 统计学处理 应用Review Manager 5.2对纳入的研究进行Meta分析,加权均数差(weighted mean difference,WMD)与比值比(odds ratio,OR)对连续变量、二分类变量进行比较。我们对合并OR及其95%置信区间使用固定效应模型。研究之间的异质性通过χ2检验、I2统计量进行估计。剔除低质量研究后,进行统计敏感性分析。漏斗图用于描述发表偏倚。
2 结 果
2.1 纳入结果 对文献进行评估、筛选后,共12篇文献、4 773例患者符合纳入标准,其中包括3 814例ELC、959例DLC,文献均能全文获取,本Meta分析中比较的指标基本可在文献中获取[8-19]。文献评估、筛选的过程见图1。

图1 文献筛选的过程
2.2 纳入研究文献的基本特点 在12项纳入的研究中,其中10项为RCT研究[8-10,12-18],2项为回顾性研究[11,19]。符合纳入研究的文献中对ELC与DLC的定义略有不同;对于ELC的定义,9项研究将急性胆囊炎发病至手术<72 h定义为ELC[9-10,13-19];1项定义为168 h[11];2项将ELC定义为发病后“尽快手术”,无明确的时间节点[8,12]。而对于DLC的定义,9项研究将急性胆囊炎发病至手术≥6周定义为DLC[8,10-16,18],3项分别为发病至手术时间超过1周[9,19]、超过5 d[17]。纳入研究文献的基本特点见表1。

表1 纳入研究文献的基本特点
2.3 ELC组与DLC组手术并发症的Meta分析结果 ELC组与DLC组术中并发症发生率差异无统计学意义(4.02% vs.6.97%,OR:1.18,95%CI:0.82-1.70,P=0.37),见图2;对于术后并发症,ELC组与DLC组差异亦无统计学意义(5.19% vs. 8.76%,OR:1.08,95%CI:0.78-1.50,P=0.63),见图3;两组中转开腹率差异无统计学意义(3.51% vs.7.50%,OR:0.82,95%CI:0.56-1.19,P=0.29),见图4;ELC组与DLC组手术并发症的Meta分析见表2。
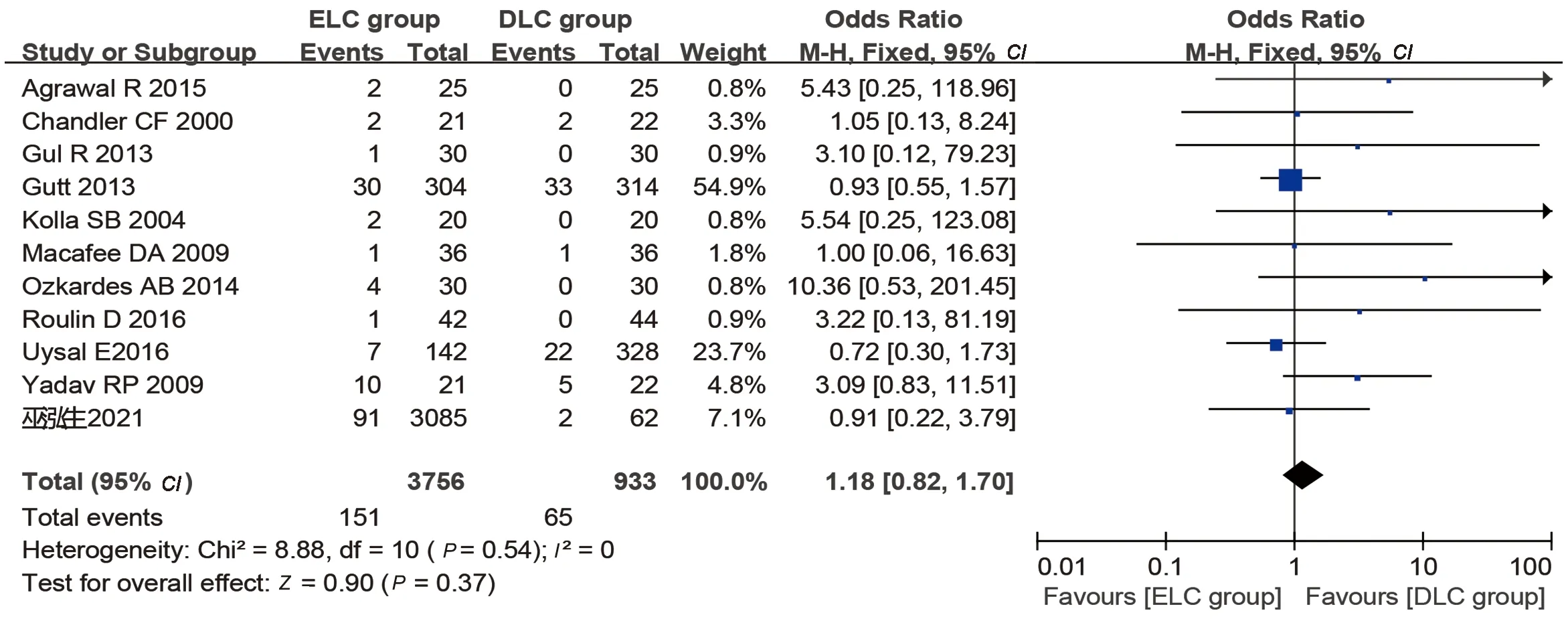
图2 ELC组与DLC组术中并发症比较的森林图

图3 ELC组与DLC组术后并发症比较的森林图

图4 ELC组与DLC组中转开腹率比较的森林图
2.4 ELC组与DLC组卫生经济学的Meta分析比较 10篇文献[8,10-15,17-19]报道了手术时间,Meta分析结果显示,ELC组与DLC组手术时间差异有统计学意义(WMD=3.30;95%CI:0.99-5.60;P= 0.005),手术时间的比较见图5。6篇文献[11,14-17,19]报道了术后住院时间,分析结果显示,ELC组与DLC组术后住院时间差异无统计学意义(WMD=-0.72,95%CI:-2.31~0.88,P=0.38),术后住院时间的比较见图6。在总住院时间的比较中,Meta分析结果提示,ELC组总住院时间短于DLC组,差异有统计学意义(WMD=-4.03,95%CI:-5.25~-2.82,P<0.00001),两组总住院时间的比较见图7。ELC组与DLC组卫生经济学指标的Meta分析比较见表2。

图5 ELC组与DLC组手术时间比较的森林图

图6 ELC组与DLC组术后住院时间比较的森林图

图7 ELC组与DLC组总住院时间比较的森林图

表2 ELC组与DLC组手术并发症的Meta分析
2.5 排除低质量文献后各研究指标的Meta分析及发表偏倚 基于提高分析结果及结论的可靠性,本研究剔除了1项回顾性研究[11]、2项低质量RCT研究[10,18],笔者对排除低质量文献后的研究指标进行了Meta及发表偏倚分析,结果显示,ELC组与DLC组中转开腹率、术后住院时间差异无统计学意义;DLC组总住院时间仍长于ELC组,差异有统计学意义(WMD=-3.44,95%CI:-4.83~-2.06,P<0.0001)。排除低质量文献后ELC组与DLC组的Meta分析结果见表3。
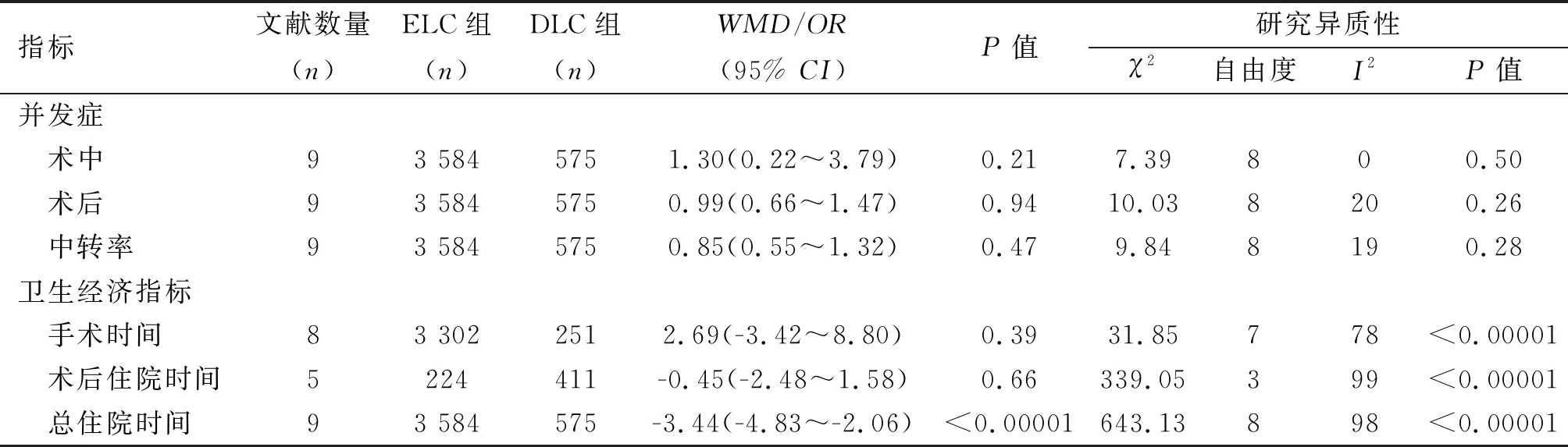
表3 排除低质量文献后各研究指标的Meta分析
在对该研究发表偏倚分析方面,因观察指标中术后住院时间的研究小于10篇,因此予以剔除,漏斗图显示,其他纳入研究散状点左右的分布欠对称,因此ELC组与DLC组的Meta分析存在一定的发表偏倚。见图8~图12。
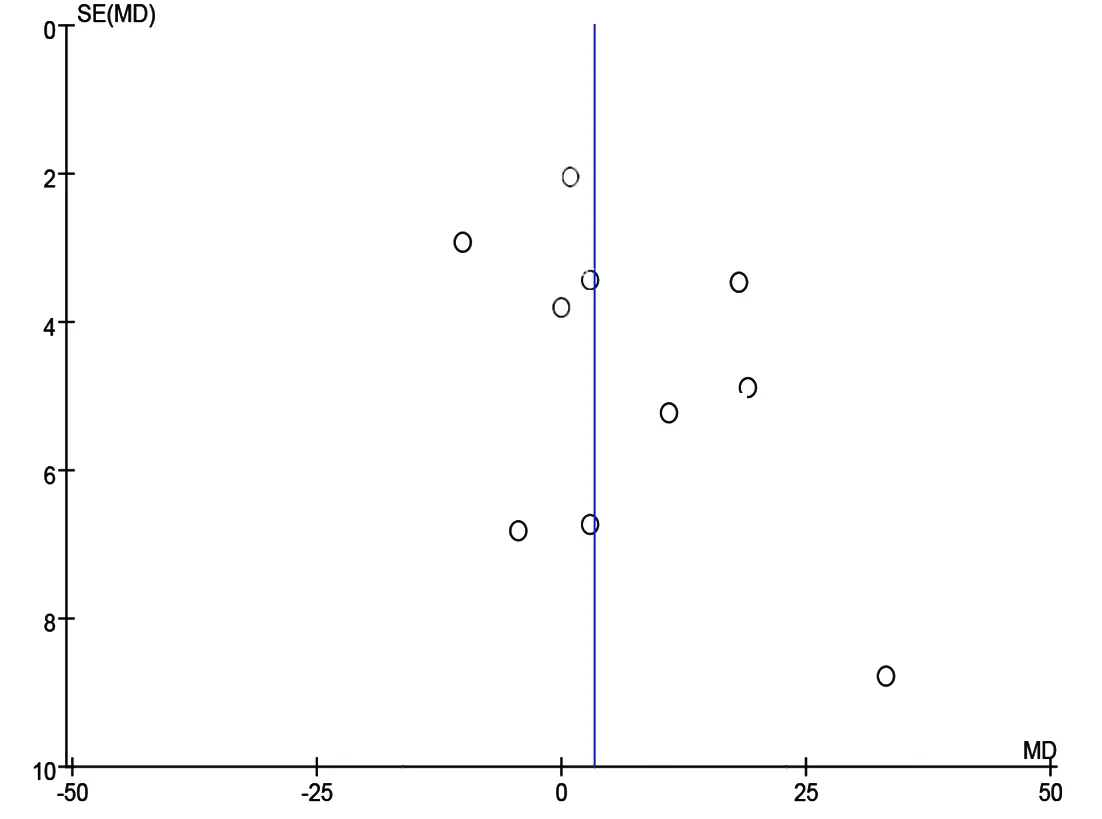
图8 手术时间漏斗图

图9 术中并发症漏斗图

图10 术后并发症漏斗图

图11 中转开腹率漏斗图
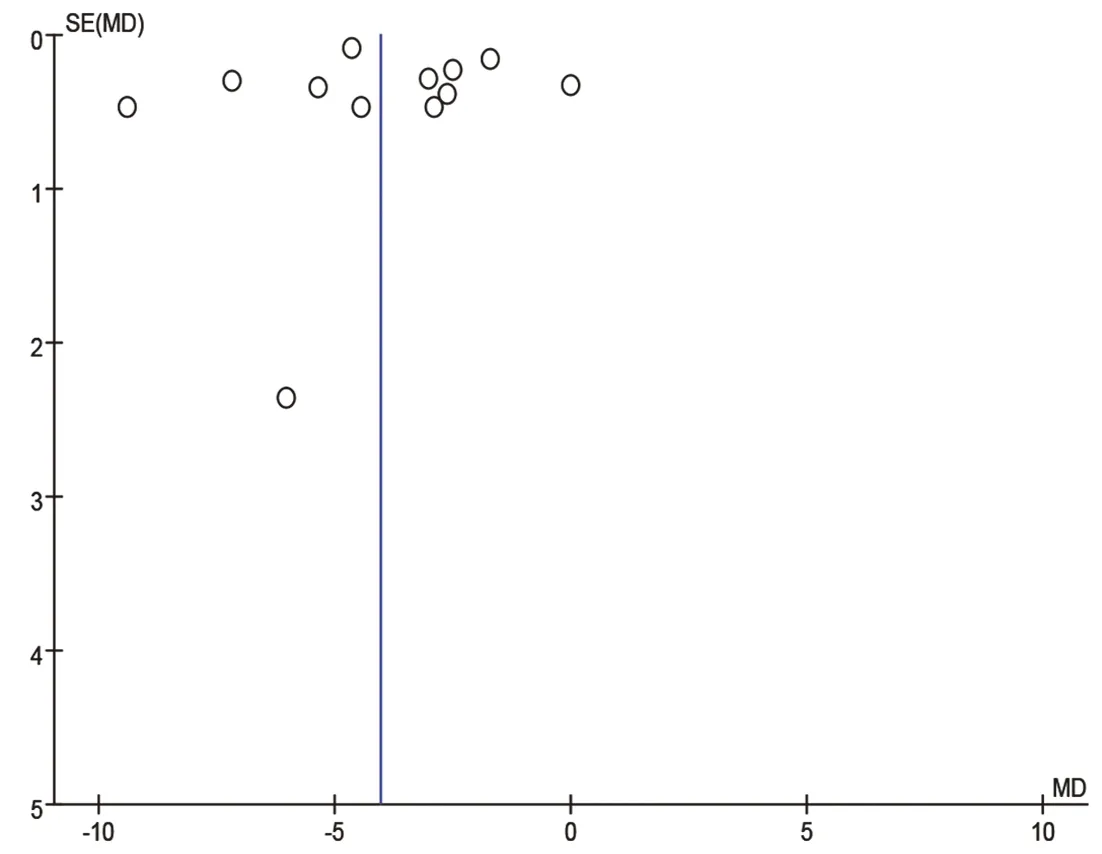
图12 总住院时间漏斗图
3 讨 论
20世纪80年代第一例LC的成功实施,拉开了临床胆道外科微创手术治疗的序幕。目前,LC已成为胆囊切除最常见的术式。在此术式开展初期,针对临床急性胆囊炎患者早期胆囊严重水肿、三角区解剖关系欠清晰及因组织炎性充血明显导致胆囊周围无法控制的出血,多数外科医师并不推荐急性胆囊炎行ELC[20-22]。然而,随着腹腔镜技术的快速发展及外科医生对LC术中并发症的充分认知,对术中并发症的预防及术后并发症处理能力日益增强,ELC治疗急性胆囊炎已不再被视为禁忌证[2,9,14]。尽管急性胆囊炎行ELC不再是禁忌证,但ELC与DLC在处理急性胆囊炎时仍存在一定争议,建议行DLC的学者认为,胆囊急性炎症期周围的病理特征可增加术中出血、胆管误伤的风险,严重的粘连、炎症反应同样延长了手术时间,手术时间延长可能增加术后粘连、胆漏等并发症的发生风险[23];而推荐ELC的学者认为,相较ELC,DLC在预防术中、术后并发症方面非但无明显获益,反而增加了住院时间、医疗费用[24-25]。
尽管有Meta分析阐述了ELC与DLC处理急性胆囊炎时各自的优势,但研究仍存在一定的局限性,如Siddiqui等[26]、Gurusamy等[27]的研究分析,纳入的研究与患者数量相对较少,因此不排除分析结果存在较高偏倚风险的可能。随着医学的发展,医疗行为中的卫生经济学效益逐渐受到重视,成为评价的重要指标之一[28-29]。急性胆囊炎行ELC最常见的术中并发症是胆道损伤、术中出血、中转开腹,其中最严重的为胆道损伤,随着外科技术的发展及术者手术经验的积累,多数胆道损伤可通过术中修复或放置胆道引流管的方法解决,如延迟发现,术后可经十二指肠镜胆胰管逆行造影放置胆道支架[30-31]。而急性胆囊炎行ELC最常见的术后并发症为胆漏、切口感染、胆囊窝周围积液,其中胆漏最为严重,如不及时处理,可能导致急性腹膜炎甚至发展为脓毒性休克,目前外科处理策略主要包括:(1)术前对胆道解剖结构的仔细评估及术中识别;(2)较小的胆漏,可留置腹腔引流管进行充分引流;(3)相对较大的胆漏,术后可经十二指肠镜胆胰管逆行造影行胆道支架植入术[32-33]。以上研究表明,急性胆囊炎行ELC的多数术中或术后并发症的风险正日益降低,并具有多种外科补救方法。本Mata分析结果表明,ELC组与DLC组术中并发症、术后并发症、中转开腹率差异无统计学意义,表明对于手术并发症而言,ELC是安全、可行的,这一结论也在其他研究中得到了证实[33-35]。
本Meta分析结果表明,虽然DLC组总住院时间较长,但两组术后住院时间差异无统计学意义。这种差异可能因DLC组需要两个治疗过程:一是急性胆囊炎保守治疗过程,二是手术治疗过程。考虑到DLC组的时间重叠,两组总住院时间、术后住院时间的比较有待进一步研究。另一方面,本Meta分析结果显示,ELC组手术时间短于DLC组,差异有统计学意义。国内研究[36]表明,急性胆囊炎发病早期,胆囊壁炎症反应程度尚轻,胆囊壁增厚尚不明显,胆囊三角周围尚未形成致密纤维组织,但病情进入延迟期再行LC时,以上病变因素将明显加剧,术中辨别胆道结构、出血止血及分离粘连的概率升高,给外科手术带来一定难度,可能是导致手术时间延长的原因。为评价纳入文献的质量,研究者进行了敏感性分析,排除低质量的研究后,结果显示,ELC组总住院时间仍短于DLC组,差异有统计学意义,在卫生经济学方面具有一定优势。
综上所述,急性胆囊炎行DLC与ELC的术中、术后并发症发生率差异无统计学意义,但ELC明显缩短了手术时间、住院总时间,具有明显的卫生经济学优势。然而,本Meta分析不可避免地存在一定局限性,首先,此类研究文献未能将盲法列入研究方法内容,因此证据的质量有待进一步提高;其次,由于术者经验不同,中转开腹的测量标准可能存在差异,有导致两组中转开腹率主观偏差的风险。所有上述观点,我们期望在未来有更大病例数、多中心、高质量的RCT研究进一步证实。
