双节段退行性腰椎滑脱症脊柱-骨盆矢状面参数特征
2022-08-12李华强栾昊鹏盛伟斌
李华强,栾昊鹏,盛伟斌,邓 强
新疆医科大学第一附属医院脊柱外科,乌鲁木齐 830054
退行性腰椎滑脱(LDS)是一种常见的脊柱外科疾病,是在椎体退行性变的基础上出现上位椎体相对于下位椎体的滑移,不伴椎弓根峡部的缺损[1-4]。患者常表现为下腰痛、坐骨神经痛及神经源性跛行,对生活质量产生负面影响[2,5]。中老年女性是高发人群,大多数病变发生于L4,5水平,且以单节段LDS(sLDS)多见[2-3],连续的双节段LDS(dLDS)在临床上较为少见[6]。
LDS的发生机制尚不完全清楚,既往研究[1,3-4,7-14]表明,LDS与女性、高龄、高体质量指数(BMI)、腰椎小关节方向改变、韧带及椎旁肌功能不全等因素有关。近年来,许多学者倾向于用脊柱-骨盆矢状面参数来解释滑脱的发生机制及制订治疗方案[1,3-4,7-9]。Ferrero等[10]比较了LDS患者与无症状志愿者的脊柱-骨盆矢状面参数,发现高骨盆入射角(PI)是LDS发生的危险因素。Barrey等[15]的研究结果显示,LDS患者PI值明显较大,腰椎前凸角(LL)大量丢失,导致躯体重心前移,躯体会通过增大骨盆后倾来代偿重心的改变。多项研究[16-20]证明,脊柱-骨盆矢状面序列与LDS患者的生活质量直接相关。本研究通过分析dLDS患者、sLDS患者及无症状志愿者的脊柱-骨盆矢状面参数差异,评估dDLS矢状面失衡情况,探讨dDLS矢状面失衡的代偿机制。
1 资料与方法
1.1 纳入及排除标准
纳入标准:影像学诊断为sLDS(L4或L5)或dDLS(L4,5),且均为前滑脱,病变节段与临床表现相符;Meyerding分级[21]Ⅰ~Ⅱ级;临床及影像学资料完整。排除标准:有脊柱外科手术史;合并脊柱其他疾病,包括峡部裂性腰椎滑脱、脊柱侧凸(Cobb角>10°)、脊柱感染、肿瘤、骨折等;患有其他疾病,如骨盆或下肢关节疾病。
1.2 一般资料
根据上述标准,共纳入2015年1月—2020年12月收治的80例LDS患者,根据滑脱节段分为dLDS组和sLDS组。dLDS组20例,其中男3例(15.0%)、女17例(85.0%),年龄为53 ~ 76(67.70±7.15)岁,BMI为(25.34±2.87)kg/m2。sLDS组60例,包括L4滑脱(sLDS-L4)40例(66.7%)、L5滑脱(sLDS-L5)20例(33.3%),其中男19例(31.7%)、女41例(68.3%),年龄为36 ~ 81(63.17±9.33)岁,BMI为(25.40±3.40)kg/m2。选择40例同期门诊体检的无症状志愿者作为对照组,志愿者均经全脊柱正侧位X线检查示脊柱-骨盆矢状面序列接近正常,不合并滑脱、骨折、侧凸、肿瘤、感染,无明显椎间隙狭窄,其中男18例(45.0%)、女22例(55.0%),年龄为50 ~ 80(62.55±6.56)岁,BMI为(24.18±2.22)kg/m2。3组研究对象的年龄、性别、BMI差异无统计学意义(P> 0.05),具有可比性。本研究经本院医学伦理委员会批准(K202109-21)。
1.3 脊柱-骨盆矢状面参数测量
所有研究对象均行站立位全脊柱正侧位X线片(包括双侧髋关节)检查,要求研究对象采取平视自由站立姿势,双膝完全伸直,拳头放在锁骨上,避免手臂与脊柱重叠[22]。所有数据均由2名资深脊柱外科医师采用Surgimap 2.3软件独立测量完成,取平均值作为最终数据。在全脊柱侧位X线片上测量PI、骨盆倾斜角(PT)、骶骨倾斜角(SS)、矢状面偏移(SVA)、颈椎前凸角(CL)、胸椎后凸角(TK)、LL、下腰椎前凸角(LLL)、L5入射角(L5I);计算前凸分布指数(LDI,LLL与LL的比值)和PI-LL(PI与LL的差值)。根据Schwab等[17]提出的标准,以SVA≥47 mm或PI-LL≥11°或PT≥22°判定为矢状面失衡。
1.4 健康相关生活质量评估
采用Oswestry功能障碍指数(ODI)[23]和疼痛视觉模拟量表(VAS)评分[24]评估患者健康相关生活质量。
1.5 统计学处理
采用SPSS 24.0软件对数据进行统计分析,符合正态分布的计量资料以±s表示,采用独立样本t检验比较2组间矢状面参数及生活质量评分的差异,采用单因素方差分析比较3组间矢状面参数差异(组间两两比较采用最小显著性差异法);计数资料以例数和百分数表示,组间比较采用χ2检验;以P< 0.05为差异有统计学意义。采用Pearson相关分析检验dLDS组生活质量评分与脊柱-骨盆矢状面参数之间的相关性,相关系数(r)< 0.2为极弱或无相关,≥0.2且< 0.4为弱相关,≥0.4且≤0.6为中度相关,> 0.6为强相关。
2 结 果
2.1 脊柱-骨盆矢状面参数
sLDS组和dLDS组的PI、PT、L5I、SVA和PI-LL均大于对照组,且dLDS组均大于sLDS组,差异有统计学意义(P< 0.05,表1);sLDS组和dLDS组的LLL、LDI均小于对照组,且dLDS组均小于sLDS组,差异有统计学意义(P< 0.05,表1)。将sLDS患者分为sLDS-L4组和sLDS-L5组,sLDS-L4组LLL、LDI均小于sLDS-L5组,差异有统计学意义(P< 0.05,表2),其余参数差异均无统计学意义(P> 0.05)。
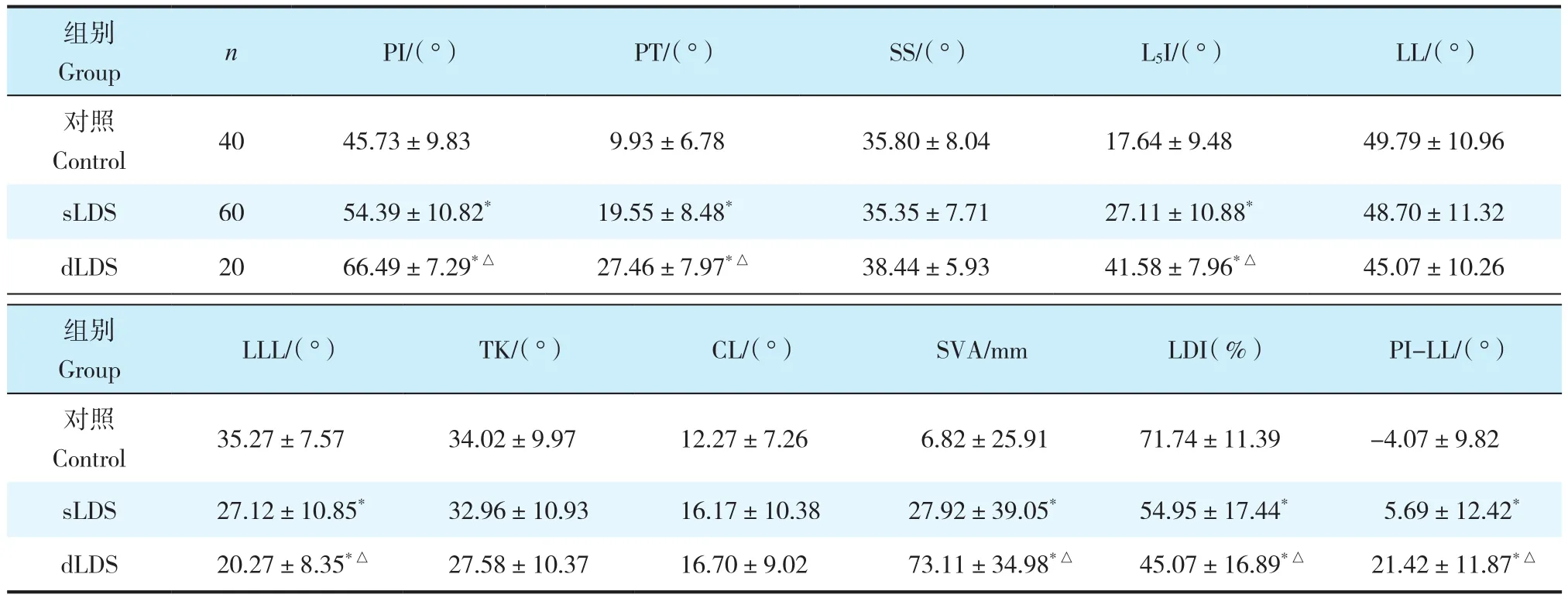
表1 3组脊柱-骨盆矢状面参数Tab.1 Sagittal spinopelvic parameters of 3 groups

表2 sLDS-L4组和sLDS-L5组一般资料及脊柱-骨盆矢状面参数Tab.2 General information and sagittal spinopelvic parameters of sLDS-L4 and sLDS-L5 groups
2.2 sLDS组与dLDS组矢状面失衡情况
sLDS组60例患者中有17例(28.3%)SVA≥47 mm,22例(36.7%)PI-LL≥11°,22例(36.7%)PT≥22°;dLDS组20例患者中有16例(80.0%)SVA≥47 mm,16例(80.0%)PI-LL≥11°,16例(80.0%)PT≥22°。dLDS组的SVA、PI-LL、PT失衡发生率均高于sLDS组,差异有统计学意义(P< 0.05)。
2.3 sLDS组、dLDS组ODI和腰腿痛VAS评分
LDS患者均有不同程度的神经症状,dLDS组ODI、腰痛VAS评分、腿痛VAS评分高于sLDS组,差异均有统计学意义(P< 0.05,表3)。
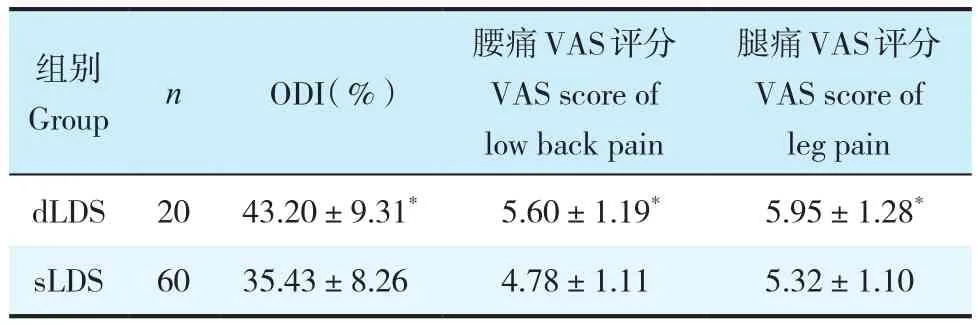
表3 2组疗效评价指标比较Tab.3 Comparison of efficacy evaluation indexes between 2 groups
2.4 dLDS患者ODI、腰腿痛VAS评分与脊柱-骨盆矢状面参数的相关性
Pearson相关分析结果显示,dLDS患者的ODI、下腰痛VAS评分、腿痛VAS评分均与SVA和PI-LL呈高度正相关(r=0.845、0.860、0.861;r=0.807、0.754、0.767),与PT呈中度正相关(r=0.558、0.469、0.486);与LL呈高度负相关(r=-0.672、-0.681、-0.742),与LLL呈中度负相关(r=-0.566、-0.500、-0.565)。
3 讨 论
本研究结果显示,dLDS组的PI、PT、L5I、SVA和PI-LL相对于sLDS组和对照组显著增加。PI是分析骨盆形态学最常用的参数,该指标在成年后趋于稳定[15,25],对腰椎滑脱的发生发展起着至关重要的作用[8]。Ferrero等[10]的研究发现,LDS患者PI显著高于无症状志愿者的PI,与Hasegawa等[8]和Ferrero等[9]的研究结论一致,表明高PI与LDS的发生有一定关系,但两者之间具体因果关系尚需要进一步的研究证实。PT是一个姿势性参数,反映骨盆在矢状面上的代偿能力,骨盆后倾代偿能力的大小取决于PI的大小,一般来说PI大的患者发生骨盆后倾(PT增大)的可能性更大。L5I是预测腰椎矢状面平衡的可靠位置参数[26-28]。Sebaaly等[29]的研究发现,L5I是评价重度腰椎滑脱患者脊柱-骨盆平衡的重要指标,并且认为L5I是评估局部是否失衡的一个很好的预测因子。故笔者认为,高PI值和L5I值可能是dLDS发生发展的重要危险因素。
本研究结果显示,dLDS组的LLL、LDI较sLDS组和对照组显著减小。腰椎曲度自上而下逐渐增大,LLL占整个LL的2/3[25],受到的应力最集中,使腰骶部成为腰椎滑脱的常见部位[1]。既往研究[13]表明,LDS往往继发于椎间盘退行性变,同时又促进椎间盘的退行性变,从而导致LLL进一步丢失[1];滑脱水平的局部后凸也会导致LL丢失[25];此外,为缓解下腰痛,机体也会代偿性地减小LLL[15,30-31]。有研究[10]报道,LDS患者较大的PI值与LLL丢失有关,在LDS人群中,LLL仅占LL的45%。Ferrero等[9]的研究发现,与sLDS患者相比,dLDS患者的PI和PT显著升高,但LLL严重丢失,导致矢状面向前失衡,骨盆后旋代偿机制被激活。虽然机体采用了一些代偿机制(骨盆后倾),但不足以纠正LLL丢失导致的前倾失衡,因此,在LDS患者中,可能会有较大的负荷直接施加到腰骶部,从而导致滑脱程度加重并促进矢状面失衡的发生发展,尤其是dLDS患者,故笔者认为,LLL的大量丢失是导致其矢状面失衡的主要原因。
本研究还比较了sLDS-L4与sLDS-L5患者的脊柱-骨盆参数差异,发现sLDS-L5组LLL和LDI明显大于sLDS-L4组,笔者认为其原因可能是滑脱椎体上方节段随着滑脱椎体的前滑移代偿性伸展,使滑脱节段头侧的前凸增加,故sLDS-L4组LLL和LDI明显小于sLDS-L5组;2组其余参数差异无统计学意义;因此,腰椎滑脱分布水平的差异对本研究的影响较小。
正常的脊柱-骨盆矢状面形态能使身体在消耗较低能量情况下维持平衡,随着滑脱的进展,脊柱-骨盆矢状面的参数将发生改变,以代偿腰椎滑脱造成的矢状面失衡[23,32]。机体发生代偿首先从滑移椎体相邻节段开始,表现为TK减小、上腰椎相邻活动节段后伸和骨盆后倾等[1,4,10,20,32]。本研究结果显示,与对照组、sLDS组相比,dLDS组TK减小、CL增加,但差异无统计学意义。一般在年轻的患者可以观察到TK减小,因其是由竖脊肌的收缩造成的[25],而老年患者肌肉萎缩代偿不明显故TK代偿不足,而为保持水平注视CL理应增大[32],然而CL是颈竖脊肌收缩的结果,而老年患者肌肉萎缩故CL代偿亦不明显。Schwab等[17]指出,PT≥22°或SVA≥47 mm或PI-LL≥11°可认为脊柱矢状面失衡。在本研究中,dLDS组矢状面失衡的发生率均高于sLDS组,而失衡越严重,代偿就越明显,表现为PT增大,而骨盆后倾代偿机制有限,当代偿机制不足以纠正躯体前倾时,即导致矢状面失衡。
近年来,重建脊柱-骨盆矢状面平衡受到越来越多的重视,因为大量研究[16-20,32-33]证实脊柱-骨盆矢状面序列与患者的生活质量直接相关。Gussous等[20]在对腰椎峡部裂滑脱患者的研究中发现,SVA、T1-骨盆角与SF-12、SRS-30评分呈负相关。Schwab等[19]也指出对于LL丢失的成人脊柱侧凸患者,健康调查简表(SF-36)评分下降,生活质量降低;也有研究[17]表明,在脊柱畸形患者中脊柱-骨盆矢状面参数与生活质量明显相关,尤其是当PT≥22°、SVA≥47 mm、PI-LL≥11°时,ODI显著升高,其中PI-LL的失匹配与生活质量相关性最强。本研究结果显示,dLDS患者的ODI、腰腿痛VAS评分均高于sLDS患者,说明dLDS的整体矢状面失衡导致的神经功能损伤症状较sLDS重,由于dLDS的矢状面失衡更加严重,为维持矢状面平衡需要消耗大量能量,这可能会导致更差的生活质量。本研究结果显示,ODI、腰腿痛VAS评分与PT、LL、LLL、SVA、PI-LL相关,其中,与SVA和PI-LL的相关性最强。因此,将脊柱-骨盆矢状面参数应用于dLDS的术前手术方案制订尤为重要,应根据这些参数判断其失衡情况,并着重恢复腰椎序列及生理曲度,尤其是下腰椎曲度,理想范围可参考唐冲等[34]针对中国汉族老年人群研究得出的LL线性拟合关系(LL=0.55×PI+24)。随着脊柱内固定器械及手术技术的发展,滑脱椎体复位变得简单易行,对于有神经根症状的dLDS患者,建议进行彻底的神经根减压和植骨融合内固定,适度恢复矢状面平衡,避免过度推崇解剖复位,可根据患者自身情况选择复位程度,有时部分复位也能很大程度缓解临床症状。此外,复位、内固定、减压及椎体间融合方式等都可能会影响临床疗效。
另外,本研究结果发现,sLDS患者中女性占比为68.33%(41/60),dLDS患者中女性占比更高,达85.0%(17/20),且Zhang等[7]和Ferrero等[9]的研究也发现了相似结果。本研究还发现,dLDS患者的患病年龄要高于sLDS患者,但差异并无统计学意义。既往有学者[7]推测,dLDS患者可能是延迟治疗的sLDS患者随着年龄的增长发展而来,然而这还需要进一步的研究来证实。
本研究局限性:①dLDS分为前向型、后向型和混合型,但因dLDS的发生率相对较低,且本研究是单中心研究,故样本量较小,未对dLDS患者进行分型研究。②为回顾性研究,今后还需要开展前瞻性研究,以探索腰椎滑脱的进展过程。③小关节角度及双下肢相关的参数应纳入今后的研究,以全面评估dLDS的代偿机制。
综上,与sLDS相比,dLDS更容易导致严重的矢状面失衡,脊柱-骨盆矢状面参数改变也更为显著,LLL的丢失可能是加速矢状面失衡的重要原因,骨盆后倾可能是dLDS患者的主要代偿机制,高PI值和L5I值可能是dLDS发生发展的重要危险因素。正确理解脊柱-骨盆矢状面参数在dLDS的临床评估和治疗中具有重要意义。
