微炎症状态和肾功能与慢性肾功能衰竭患者合并高磷血症的关系▲
2022-08-08李怡钢郑蜜蜜
徐 超 李怡钢 郑蜜蜜
(绵阳市第三人民医院·四川省精神卫生中心肾内科,绵阳市 621000)
慢性肾功能衰竭患者常出现磷代谢紊乱,容易发生高磷血症[1]。研究发现,高磷血症可促进转移性钙化发生,导致钙磷在肾组织及血管内沉积,增加冠状动脉钙化、心脏瓣膜钙化及颈动脉钙化等的发生风险,成为诱发终末期肾血管疾病、增加患者病死率的重要因素[2-3]。因此,预防慢性肾功能衰竭患者发生高磷血症,进而延缓其病情进展,成为医患关注的热点。大多数慢性肾功能衰竭患者机体处于微炎症状态,微炎症状态参与慢性肾功能衰竭的发生与发展[4]。研究表明,微炎症状态可能直接或间接地参与慢性肾功能衰竭并发症的发生,而在慢性肾功能衰竭初期,患者的血清炎症因子及趋化因子水平已经升高,可能还伴随机体矿物质代谢异常的发生[5-6],这提示微炎症状态可能与磷代谢紊乱存在联系。此外,在血液透析治疗期间慢性肾功能衰竭患者的残余肾功能(residual renal function,RRF)会出现不同程度降低,而肾功能是个体基础代谢的重要途径,会影响骨矿物质、激素及体液等的代谢,扰乱机体内环境[7-8],这提示慢性肾功能衰竭患者机体磷代谢可能受RRF的影响。因此,本研究对比慢性肾功能衰竭合并高磷血症与未合并高磷血症患者的微炎症状态及肾功能水平,旨在分析高磷血症与慢性肾功能衰竭患者微炎症状态及肾功能的相关性。现报告如下。
1 资料与方法
1.1 临床资料 回顾性分析2018年9月至2020年4月期间在我院完成治疗的47例慢性肾功能衰竭合并高磷血症患者(观察组)的病历资料,以及同期在本院完成治疗的47例单纯慢性肾功能衰竭患者(对照组)的病历资料。纳入标准:(1)慢性肾功能衰竭的诊断均符合《临床诊疗指南:肾脏病学分册》[9]中的相关标准;(2)合并高磷血症者血液透析前的血清磷水平>1.45 mmol/L;(3)改善全球肾脏病预后组织分期[10]为Ⅱ~Ⅳ期;(4)病历资料完整;(5)患者及家属对本研究知情同意。排除标准:(1)伴有心、肝、肺等其他重要脏器功能相关疾病的患者;(2)合并恶性肿瘤、血液系统及免疫系统疾病的患者;(3)合并急性感染及严重营养不良的患者;(4)入院前4周服用过磷结合剂等药物的患者;(5)妊娠及哺乳期患者。其中,观察组男性27例、女性20例,年龄20~75(45.64±10.25)岁;原发病:慢性肾小球肾炎21例、糖尿病肾炎12例、高血压肾病5例、其他9例;慢性肾功能衰竭病程1~8(4.13±1.05)年;透析龄15~43(31.28±4.75)个月。对照组男性25例、女性22例,年龄21~75(44.25±10.20)岁;原发病:慢性肾小球肾炎23例、糖尿病肾炎14例、高血压肾病4例、其他6例;慢性肾功能衰竭病程2~8(4.22±1.15)年;透析龄13~44(31.16±4.52)个月。两组患者的一般资料比较,差异均无统计学意义(均P>0.05),具有可比性。本研究经绵阳市第三人民医院伦理委员会审批。
1.2 研究方法
1.2.1 血清标本的获取:抽取两组患者入院后第1天清晨空腹静脉血5 mL,以5 000 r/min离心10 min,取上清液于-70 ℃冰箱中保存待用。
1.2.2 血清炎症因子水平的检测:取待检测血清1 mL,使用美国Beckman Coulter DXI800化学发光仪,应用ELISA检测血清超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)、白细胞介素6(interleukin 6,IL-6)、肿瘤坏死因子α(tumor necrosis factor α,TNF-α)水平,检测试剂盒均由美国德灵公司提供(批号:210220101、39011051820、20180803),严格按照试剂盒说明书进行操作。
1.2.3 肾功能相关指标的检测:取待检测血清1 mL,使用雅培C-8000型全自动生化分析仪,应用酶促法检测血尿素氮、血肌酐水平,并计算RRF,RRF(mL/min)=(残余肾尿素清除率+残余肾肌酐清除率)/2。正常参考值:血尿素氮为3.2~7.1 mmol/L;血肌酐为53~106 μmol/L(男性)、44~97 μmol/L(女性)。
1.3 统计学分析 采用 SPSS 23.0软件进行统计学分析。计量资料以(x±s)表示,组间比较采用两独立样本t检验;采用双变量Pearson相关法分析血清炎症因子水平与肾功能的相关性;采用多因素Logistic回归模型分析慢性肾功能衰竭患者合并高磷血症的影响因素。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者血清炎症因子水平的比较 观察组患者血清hs-CRP、IL-6、TNF-α水平均高于对照组(均P<0.05)。见表1。

表1 两组患者血清炎症因子水平的比较(x±s)
2.2 两组患者肾功能相关指标的比较 观察组血尿素氮、血肌酐水平均高于对照组,RRF低于对照组(均P<0.05)。见表2。

表2 两组患者肾功能相关指标的比较(x±s)
2.3 血清炎症因子水平与肾功能相关指标水平的相关性 在所有慢性肾功能衰竭患者中进行相关性分析,结果显示血清hs-CRP、IL-6、TNF-α水平与血尿素氮、血肌酐水平均呈正相关,血清hs-CRP、TNF-α水平与RRF呈负相关(均P<0.05)。见表3。

表3 血清炎症因子水平与肾功能相关指标水平的相关性
2.4 微炎症状态及肾功能对慢性肾功能衰竭患者合并高磷血症的影响 将血清炎症因子hs-CRP、IL-6、TNF-α及肾功能相关指标血尿素氮、血肌酐、RRF作为协变量(均为连续变量),慢性肾功能衰竭患者合并高磷血症的情况作为因变量(0=未发生高磷血症,1=发生高磷血症),纳入多因素Logistic回归模型中进行分析。结果显示,血清hs-CRP、IL-6、TNF-α水平与血尿素氮、血肌酐水平升高,以及RRF降低可能是慢性肾功能衰竭患者合并高磷血症的独立影响因素(均P<0.05)。见表4。
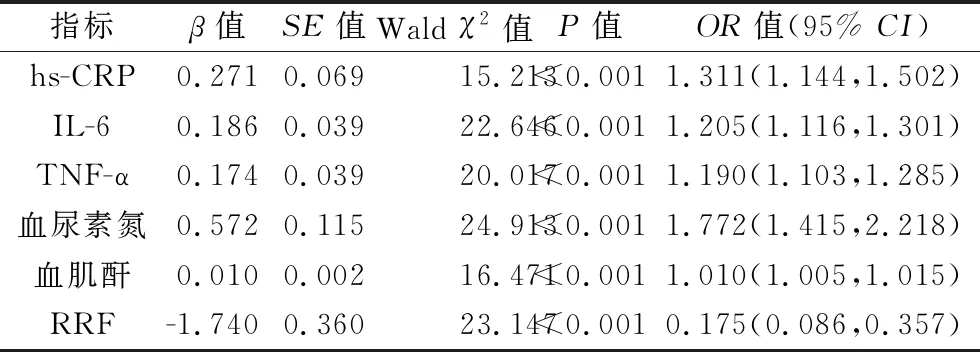
表4 Logistic回归分析结果
3 讨 论
微炎症状态的本质是一种免疫炎症,可诱发血脂代谢异常、心血管并发症及内皮功能障碍等[11]。而大多数慢性肾功能衰竭患者机体存在微炎症状态,且患者发病早期即出现各种血清炎症因子表达增加,这可能与肾脏自身清除率降低及透析治疗等因素相关[12]。
机体内微炎症指标主要包括急性反应蛋白及单核细胞衍生的细胞因子两大类,前者以hs-CRP常见,而后者以IL-6、TNF-α较为常见。在机体开始发生炎症反应的数小时内,hs-CRP水平即迅速升高[13]。IL-6、TNF-α均为促炎因子, IL-6是一种多功能单链糖蛋白细胞因子,主要由活化的T淋巴细胞及成纤维细胞分泌而来,是炎症反应的重要调节介质,可直接参与局部炎症反应和炎症损伤,而TNF-α主要由活化的巨噬细胞分泌而来,可诱导炎症因子释放,加重炎症反应[14-15]。慢性肾功能衰竭发生时,机体代谢功能紊乱,氧化应激反应及糖基化终末产物增加,从而促使机体内炎性细胞及炎性蛋白水平增加,且随着RRF的降低,炎症因子在体内潴留,进一步增加炎症因子的水平;炎症因子水平的增加会导致肾小球的损伤,进一步降低肾小球滤过率,继而影响机体的整体代谢,导致磷无法被正常排出,促使血磷水平升高,进而增加高磷血症的发生风险[16]。本研究结果显示,观察组血清hs-CRP、IL-6、TNF-α水平均高于对照组(均P<0.05),这提示慢性肾功能衰竭合并高磷血症患者机体的微炎症状态较严重,由此推测微炎症状态可能参与高磷血症的发生。
肾脏在磷代谢调节机制中扮演着排泄器官及内分泌器官两个重要角色[17]。慢性肾功能衰竭患者发生磷代谢异常的风险增加,这是因为:当肾功能严重受损时,RRF降低,导致肾脏清除能力下降,直接减少血磷的排出,继而使机体处于高血磷状态,且随着残余肾单位的进一步损伤,机体无法完成对血磷的调节,继而增加高磷血症的发生风险[18]。此外,血磷浓度的增加可通过刺激甲状腺旁分泌甲状旁腺激素,导致甲状旁腺功能亢进,刺激血磷进一步释放,增加高磷血症的发生风险[19]。本研究结果显示,观察组患者的血尿素氮、血肌酐水平均高于对照组,RRF低于对照组(均P<0.05),这提示慢性肾功能衰竭患者的肾功能损伤加重与高磷血症的发生密切相关。
本研究进一步分析了血清炎症因子与肾功能之间的关系,结果显示,慢性肾功能衰竭患者的血清hs-CRP、IL-6、TNF-α水平与血尿素氮、血肌酐水平均呈正相关,血清hs-CRP、TNF-α水平与RRF均呈负相关(均P<0.05),这提示在慢性肾功能衰竭患者中,微炎症状态与肾功能之间可能相互作用和影响,协同参与高磷血症的发生。此外,本研究的多因素Logistic回归分析结果显示,血清hs-CRP、IL-6、TNF-α水平和血尿素氮、血肌酐水平升高,以及RRF降低为慢性肾功能衰竭患者合并高磷血症的独立影响因素(P<0.05),说明慢性肾功能衰竭患者体内微炎症状态及肾功能损伤参与了高磷血症的发生。但本研究尚存在局限性,如纳入研究的样本量较小,且未对患者的药物治疗情况进行分析,这均会影响本研究结果的真实性和可靠性,因此今后仍需增加研究样本量,开展进一步分析研究。
综上所述,慢性肾功能衰竭合并高磷血症患者的机体微炎症状态与肾功能损伤较重,微炎症状态及肾功能损伤可能参与慢性肾功能衰竭患者高磷血症的发生,早期评估慢性肾功能衰竭患者机体的微炎症状态及肾功能损伤情况,可为高磷血症的早期防治提供依据。
