宫颈癌早期预警筛查问卷在社区调查中应用效果研究
2022-08-06杨彬婕
杨彬婕, 侯 丹
北部战区总医院 健康医学科,辽宁 沈阳110016
宫颈癌是妇科常见恶性肿瘤之一,2018 年全球宫颈癌新发病例约57.0 万,死亡病例约31.1 万[1],且发病人群逐渐呈现年轻化态势[2]。 宫颈癌的一级预防是接种人乳头状瘤病毒(human papilloma virus,HPV)疫苗[3],但我国目前HPV 疫苗价格昂贵,不能够做到全民覆盖。 积极探寻经济高效的筛查手段来补充一级预防可使中低收入人群在宫颈癌早期预防方面获益,进而降低医疗支出,提高有效筛查率,因此,宫颈癌早期预警筛查问卷应运而生。 本研究旨在探讨宫颈癌早期预警筛查问卷在沈阳某社区的应用效果。 现报道如下。
1 对象与方法
1.1 研究对象 选取2021 年1—12 月沈阳市和平区某社区(辖区内居民、娱乐场所从业人员、幼儿园教师、中学教师、商场售货员、辖区内某社区医院院内职工家属等)女性352 例为研究对象。 纳入标准:有性生活史;年龄21 ~65 岁,平均年龄(40.13 ±7.27)岁;居住沈阳市半年以上;具备良好的理解能力,能客观准确完成问卷填写;知情同意自愿参与本研究。 排除标准:近3 年有宫颈手术史或子宫切除手术史、盆腔放射治疗史;伴有传染性疾病或慢性疾病;处于妊娠期或哺乳期;合并其他恶性肿瘤;伴有严重心肺疾病;因精神疾患或其他原因不能独立完成问卷填写。 所有研究对象均接受宫颈癌早期预警筛查问卷调查。
1.2 问卷内容 问卷为前期研究所得的自设问卷,经过查询文献、专家会议形成初版问卷,再进行德尔菲法和层次分析法调整问卷,问卷获得良好的信效度,问卷的分维度克朗巴哈系数在0.602 ~0.740,折半信度为0.505 ~0.679,总量表的克朗巴哈系数和折半信度分别为0.796 和0.691,效度包含内容效度(条目水平的内容效度指数为0.945 ~1.000,量表水平的内容效度指数为0.950)和结构效度(共提取4 个公因子,累计方差贡献率为53.86%)。 选取某三甲医院妇科门诊进行宫颈癌筛查的30 例女性进行预调查,根据结果再次将问卷进行调整,形成正式问卷,包含4 个维度(A. 自身行为习惯;B. 伴侣行为习惯;C. 身体状况;D. 认知情况),共20 个条目,每个条目逐项赋分,“否”记0 分,“是”记1 分。 通过调查于某三甲医院妇科门诊和体检中心进行宫颈癌筛查的300 例女性确定最佳预警值,预警值为灵敏度和特异度乘积的最高值,当预警值设定为8 分时,灵敏度为0.775,特异度为0.895,最大约登指数为0.670,因此,宫颈癌前病变早期筛查预警问卷的预警值为8 分。 问卷得分越高,表明宫颈癌前病变风险越高,反之说明风险越低。
1.3 分组及处置 通过问卷筛查,将预警值≥8 分者筛出并随机分组至高预警值(治疗+健康干预)组(n =92)和高预警值(治疗)组(n =89),将预警值<8 分、既往存在HPV低危病毒感染者纳入低预警值低危病毒感染(健康干预)组(n =85),将预警值<8 分、既往HPV 无异常者纳入低预警值无病毒感染(健康干预)组(n =86)。 首先,高预警值(治疗+健康干预)组、高预警值(治疗)组接受液基细胞学检查(thinprep cytologic test,TCT)、HPV 检查;其次,高预警值(治疗+健康干预)组接受3 个月治疗(重组人干扰素+保妇康栓)和6 个月健康干预,高预警值(治疗)组仅接受3 个月治疗(重组人干扰素+保妇康栓),低预警值低危病毒感染(健康干预)组和低预警值无病毒感染(健康干预)组接受6 个月健康干预;最后,在经过干预后,高预警值(治疗+健康干预)组、高预警值(治疗)组复查TCT、HPV,并再次进行问卷调查,低预警值低危病毒感染(健康干预)组、低预警值无病毒感染(健康干预)组再次进行问卷调查。
1.4 治疗方法 月经干净3 ~5 d 后,重组人干扰素α2b 阴道泡腾片(北京凯因科技股份有限公司, 国药准字S20120019,3 片/盒)和保妇康栓(海南碧凯药业有限公司,国药准字Z46020058,8 粒/盒)两药交叉间隔使用。 具体方法:重组人干扰素α2b 阴道泡腾片睡前使用,清洗双手及会阴部,取出药片放入投药器内,采取仰卧位,曲起双膝,将药片放置于阴道后穹窿处,每次1 片,隔日1 次,9 次为一疗程。 保妇康栓睡前使用,清洗双手及外阴部,取出药栓将其尖端向内推入阴道深处,至少一指深,每次1 粒,隔日1 次,10 次为一疗程,经期停药。 两种药物均连续治疗3 个疗程。
1.5 健康干预方法 根据研究对象的问卷筛查情况、文化程度及理解沟通能力,采用较为通俗易懂的语言向其讲述宫颈癌前病变相关知识,使其了解宫颈癌前病变高危因素及潜在影响因素,建立微信群,每周进行线上健康讲座,发布预防宫颈癌相关知识,每日固定两个时间段进行线上答疑和群内交流。 同时,微信群按照不同年龄分组建立,设定不同讲座内容。 年轻女性重点宣教宫颈癌疫苗可预防的病毒亚型,提示不同年龄段接种不同效价疫苗;促进其自我保护意识增强,注意性卫生,提倡避孕套的使用;改变不良生活习惯,多食新鲜蔬果,增加体育锻炼,穿着透气宽松纯棉内裤,尽量不要吸烟,减少熬夜;针对疾病树立正确认知,保持乐观心态,避免造成过重心理负担或过度筛查。 老年女性重点宣教绝经后也要定期进行宫颈癌筛查,教会其使用问卷自查或帮助他人筛查,明确宫颈癌早期预警筛查的时间间隔,有条件者需定期到体检中心进行筛查;平时充分关心筛查者并耐心引导,督促其增加体育锻炼提高机体抵抗力,避免过度依赖保健品。
1.6 统计学方法 采用SPSS 23.0 统计学软件对数据进行处理。 计量资料以均数±标准差(¯x±s)表示,组间比较采用t 检验;计数资料以例(百分率)表示,组间比较采用χ2检验。采用Logistic 回归分析探讨宫颈癌前病变潜在的影响因素。以P <0.05 为差异有统计学意义。
2 结果
2.1 高预警值(治疗+健康干预)组和高预警值(治疗)组HPV 和TCT 转阴率比较 高预警值(治疗+健康干预)组TCT[宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)2 及以上]HPV( +)5 例(5.4%),TCT(CIN1 及以下)HPV( +)12 例(13.0%),TCT( -)HPV( -)75 例(81.6%)例;高预警值(治疗) 组TCT(CIN2 及以上) HPV( +)9 例(10.1%),TCT(CIN1 及以下)HPV( +)27 例(30.3%),TCT( -)HPV( -)53 例(59.6%)。 高预警值(治疗+健康干预)组HPV 和TCT 转阴率高于高预警值(治疗)组,差异有统计学意义(P <0.05)。
2.2 高预警值(治疗+健康干预)组、低预警值低危病毒感染(健康干预)组、低预警值无病毒感染(健康干预)组健康干预前后问卷得分比较 高预警值(治疗+健康干预)组、低预警值低危病毒感染(健康干预)组、低预警值无病毒感染(健康干预)组健康干预后的问卷得分分别为(7.36 ±0.34)分、(3.18 ±0.27)分、(2.26 ±0.13)分,均低于干预前的(12.87 ±2.22)分、(7.78 ±0.62)分、(5.32 ±0.74)分,差异有统计学意义(P <0.05)。
2.3 宫颈癌前病变潜在影响因素Logistic 回归分析 年龄、家族史、文化程度、婚姻状况、医疗支付方式及家庭月收入对宫颈癌前病变有影响(P <0.05)。 见表1。 以宫颈癌前病变是否严重为因变量,年龄、家族史、文化程度、婚姻状况、医疗支付方式、家庭月收入为自变量进行Logistic 回归分析,结果显示,年龄≥36 岁、具有家族史、文化程度较低、婚姻状况为未婚/离异、医疗支付方式为自费、家庭月收入3 000 元以下是宫颈癌前病变潜在的独立危险因素(P <0.05)。 见表2。
3 讨论
宫颈癌患病越来越低龄化的主要原因为年轻女性处于性活跃期、初次性生活过早、不注意生殖健康、多性伴侣、有家族史、吸烟比例上升,以及对疾病相关认识缺乏、不会进行主动筛查等[4-6],虽然年轻女性宫颈癌发病率低于年长女性,但生殖健康隐患不容忽视[7],生殖系统疾病的感染也与宫颈病变的发生发展息息相关[8]。
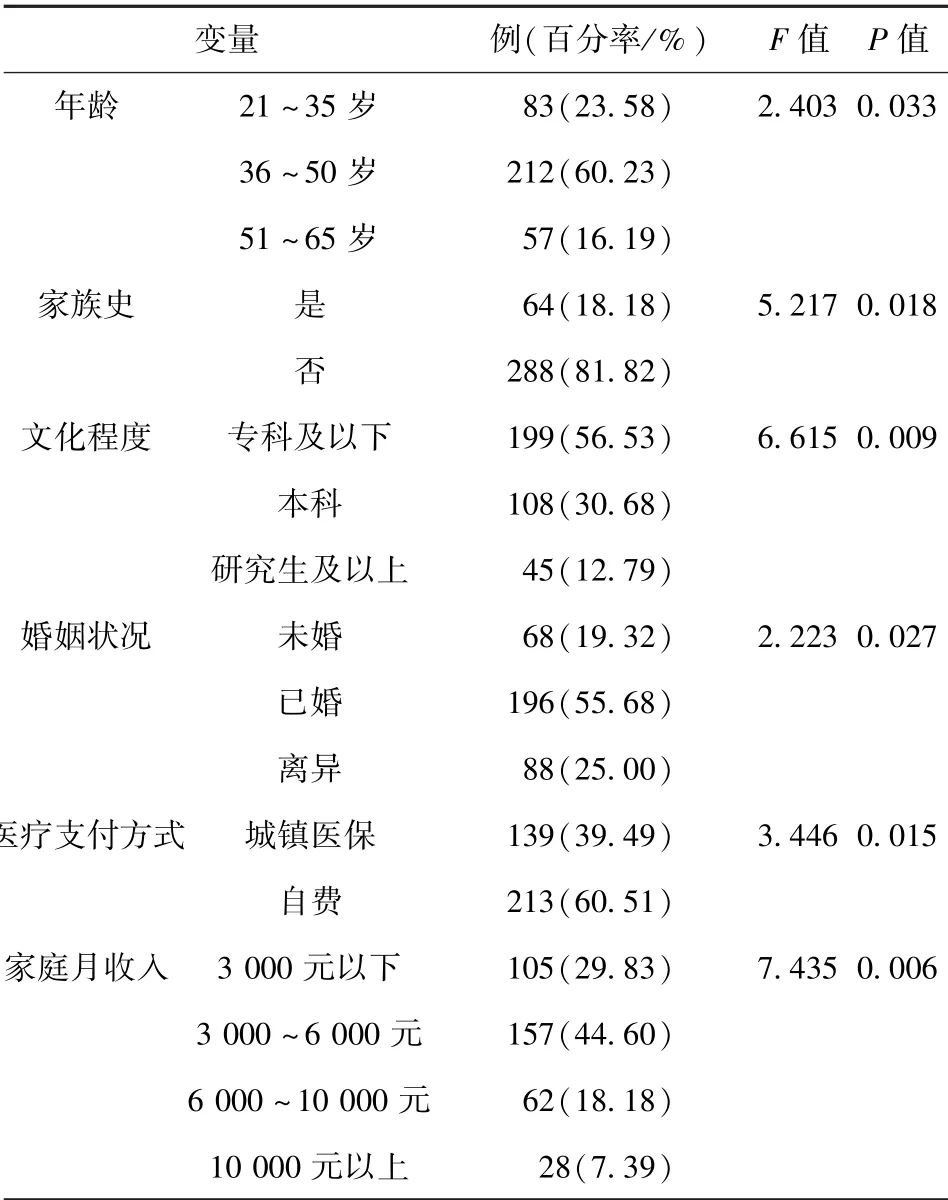
表1 宫颈癌前病变潜在影响因素单因素分析
部分人群受教育程度有限,对HPV 相关知识较为陌生,存在差异性认知,认为HPV 感染等同性病,存在羞耻感;而受教育程度较高的人群对疫苗接种的认同感较强[9-12]。 疫苗接种为一级预防,问卷为一级预防的补充,是宫颈癌预防的重要环节。 美国与巴西的合作研究表明,中等收入国家85%以上的宫颈癌发生在中低收入人群[13],部分不发达的低收入国家卫生条件差,妇科医师无法开展全面的宫颈癌早期筛查,疫苗也未纳入国家普遍接种计划内[14];欧洲部分国家宫颈癌控制的效果较好,男性女性均进行疫苗接种,形成群体免疫[15]。 目前,我国HPV 疫苗暂未纳入国家免疫规划当中,医疗优势资源分布不均,大部分人员经济条件局限,不能接受高昂的宫颈癌筛查和疫苗费用[16]。 问卷可以高效便捷筛出目标人群,消除大部分女性不必要的内窥镜检查,减轻经济负担。 美国癌症协会指出,过度筛查与筛查不足同样不可取[17],因为过度筛查可能加重心理负担。 问卷能够帮助正确认知宫颈癌预防,避免过度焦虑,还可优化医疗资源配置,努力实现中低收入人群筛查公平。
我国人口基数大,对疫苗的总需求量高,疫苗本身生产周期长,从原产国疫苗检测放行到我国检测机构批准需要经过多重手续,不同国家对疫苗的监管要求有别,分配输送能力有限等原因使我国批准上市的疫苗供不应求[18-19]。 部分男性为隐性携带者或双性恋者,是女性HPV 感染的主要“载体”,部分女性不得不“被迫感染”[20],因此,男性女性同防同治非常重要。 高危型HPV 持续性感染到宫颈癌的发生发展需要经历一个漫长的癌前病变阶段,且早期症状不典型[21-22],同时,宫颈筛查结果不同,需要复查的周期也有所不同(6 个月至3 年不等)[23],部分人群感染低危病毒后见无异常症状便放松警惕,造成复查周期不规律,甚至不再复查。 正是因为复查周期间隔较长,健康干预显得尤为重要,有助于TCT 或HPV 转阴。 非洲及伊拉克地区文献报道指出,不发达地区筛查结果的准确性得不到保障[24],原因在于,基层医院基础设施不完善,人员不足,负责筛查及阳性患者进一步就诊指导的社区医师对宫颈疾病缺乏系统认知,难以有效与患者沟通并提供就诊指导,且不同人员操作手法存在差异,在筛查技术手段、仪器设备、医院社会影响力等方面,患者均存在不信任心理,认为即使检查出问题,基层医院也难以解决,因此更倾向选择大型三甲医院进行诊治。 我国也普遍存在上述问题。
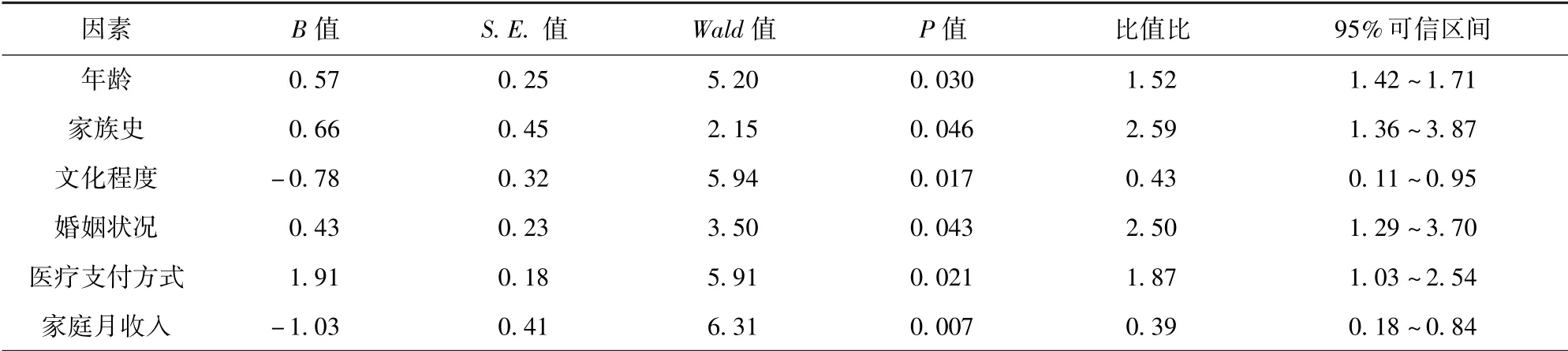
表2 宫颈癌前病变潜在影响因素Logistic 回归分析
本研究经过问卷筛查快速将人群进行分组,通过开展医联体互动,将高于预警值人群进行专科输送就诊治疗,低于预警值人群在社区医院或正规医院体检中心进行健康干预,使参与研究者了解疾病的相关危害,提升健康意识,重视前期预防,降低了病毒感染或上皮细胞病变的发生率。 同时,由于问卷筛查成本低,受众广,可节约时间,更适合在基层医院推广。 前期预防内容包含:扩大宣传教育人群覆盖面(如在校大学生、社区居民、年轻女性较多的企事业单位等);提升患者对疾病的认知程度并树立正确认知;宣传每年定期妇科体检的意义;积极开展医联体双向转诊模式,降低患者就诊门槛,减少患者就诊阻碍,打消患者看病难、看病贵的心理顾虑;积极推进HPV 疫苗的普及工作。 问卷筛查具有便捷、经济、高效、非侵入性、可持续使用等特点,改变既往筛查模式可增加一级预防手段,优化健康管理模式,对于降低我国宫颈癌发病率非常重要。
本研究过程存在以下重点和难点:(1)由于问卷筛查涉及隐私问题,部分研究对象不能真实回答,不可避免存在误差。 (2)问卷筛出部分研究对象高于预警值,嘱其进行专科筛查时,其考虑价格因素不愿前往。 (3)筛查后的跟踪随访依从性较差。 日后需进行长期跟踪随访,不断改进健康宣教模式,使问卷趣味化、多样化,增强筛查主动性,进而实现早发现、早治疗,降低发病率。
综上所述,在进行宫颈癌早期预警筛查问卷调查前,沈阳某社区女性对宫颈癌普遍认知程度较低,中老年、具有家族史、文化程度较低、无配偶、无医疗保险、家庭月收入较低者患宫颈癌前病变概率较高,健康干预后,女性对宫颈癌前病变危险因素及预防疾病的认知普遍增强,HPV 和TCT 转阴率明显提升,提示本问卷适合在基层医院推广以增加一级预防手段,优化健康管理模式。
