两种梅毒抗体检测方法在梅毒早期诊断中的应用
2022-08-05王虹力
王虹力
(凤城市中心医院检验科,辽宁 凤城 118100)
梅毒是由苍白(梅毒)螺旋体引起的慢性、系统性性传播疾病[1]。主要通过性途径传播,临床上可表现为一期梅毒、二期梅毒、三期梅毒、潜伏梅毒和先天梅毒(胎传梅毒)等。近年来,由于人们思想、行为开放等因素,疾病发病率递增趋势,且主要通过性行为、血液、母婴等途径进行传播,严重危害人体健康状况。流行性数据调查指出,世界卫生组织估计,全球每年约有1 200万新发病例,集中在南亚、东南亚。在我国也呈现明显的增长速度,报告的梅毒中,潜伏梅毒、一期与二期梅毒、先天梅毒报告病例数均呈增加表现。基于疾病的不良预后,需尽早诊断、治疗[2]。梅毒患者的皮肤、黏膜中含梅毒螺旋体,未患病者在与梅毒患者的性接触中,皮肤或黏膜若有细微破损则可得病。极少数可通过输血或途径传染。获得性梅毒(后天)早期梅毒患者是传染源,95%以上是通过危险的或无保护的性行为传染,少数通过接亲吻、输血、污染的衣物等传染。胎传梅毒由患梅毒的孕妇传染,如果一、二期和早期潜伏梅毒的孕妇,传染给胎儿的概率相当高。梅毒抗体检测是常规筛查方法,在及时发现梅毒感染的基础上进行治疗,以促进患者预后、提升患者安全性[3]。由于梅毒临床表现不典型,梅毒螺旋体培养困难,为了确保检验结果的准确性,需要有效的鉴定梅毒抗体检测反应性较强标本、弱反应性标本[4]。本文就我院2019年10月至2020年10月期间梅毒患者与同期健康体检者为例,对比分析TRUST、TPPA检验价值,为临床工作的开展提供参考。
1 资料与方法
1.1 一般资料 从2019年10月至2020年10月来我院诊治的患者和健康体检者中选取梅毒螺旋体颗粒凝集试验(treponema pallidum particle assay,TPPA)阳性体检梅毒现症患者(n=117)、同期健康体检者(n=113)。纳入标准:①患者知情同意参与。②病历资料完整。③获得医院伦理委员会审核批准。④依从行为良好。排除标准:①重大疾病患者。②其他传染类疾病患者。③退出研究者。117例梅毒患者中,男性80例、女性37例;患者年龄最小50岁、最大80岁,平均年龄(71.50±6.50)岁。同期113例健康体检者中,男性79例、女性34例;患者年龄最小48岁、最大78岁,平均年龄(71.20±7.30)岁。两组受检者(梅毒现症患者、同期健康体检者)性别分布、平均年龄等基线资料比较,P>0.05,其均衡具有研究可比性。
所有受检者对本研究知情同意并签署知情同意书,本研究已获得我院伦理委员会的批准。
1.2 方法 告知受检者空腹,于清晨、空腹情况下抽取静脉血(3 mL)进行离心分离3 000 r/min,应用TECAN全自动酶免仪进行筛检。TPPA检测应用日本株式会社生产的相关试剂,甲苯胺红不加热血清试验(tolulized red unheated serum test,TRUST)检测应用上海荣盛生物公司,检验操作严格按照说明性进行。TPPA检测:室温下,生理盐水稀释1∶32,各个孔滴心磷脂抗原,振荡器(100次/min)中震荡10 min,观察凝集结果。TRUST检测:室温下,U型板中稀释血清加致敏、未致敏明胶颗粒,于孵育2 h后观察结果。检验结果阳性情况下,进行双孔复试,若1、2孔阳性则证明为阳性结果。
1.3 观察指标 统计分析梅毒现症患者、同期健康体检者经TRUST和TPPA两种方法检测后疾病检出情况以及检验敏感度、特异度情况。
1.4 数据统计学分析 基于统计学软件(SPSS21.0版本)建立数据分析模型,对研究数据进行统计。检验敏感度、特异度、疾病检出率为计数资料,以例(n)、率(%)的形式描述,卡方(χ2)作对应检验值。P<0.05情况下,相同观察指标数据比较存在显著性差异且具有统计学意义,反之差异无显著性。
2 结果
2.1 疾病检出情况分析 梅毒现症患者、同期健康体检者疾病检出情况详细数据见表1。健康体检者经TRUST、TPPA检测后无阳性表达,经TRUST检测后阳性患者99例(84.62%),TPPA检测后阳性患者117例(100.00%)。

表1 疾病检出情况分析(n)
2.2 诊断灵敏度、特异性分析 经TRUST、TPPA检测后的诊断灵敏度、特异性情况见表2。经统计学计算,TRUST、TPPA检测灵敏度(84.61%vs.100.00%)差异显著P<0.05(具有统计学意义),特异度接近(100.00%vs.100.00%)P>0.05。
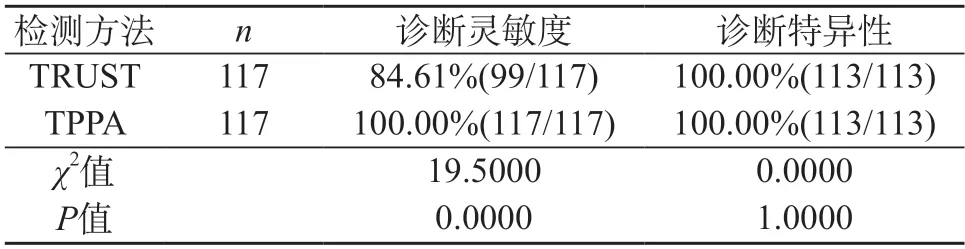
表2 诊断灵敏度以及特异性情况分析
3 讨论
梅毒属于性疾病,具有较强的传染性,属乙类传染病,危害性极大[5]。一期梅毒临床标志性临床特征是硬下疳。好发部位为阴茎、龟头、冠状沟、包皮、尿道口;大小阴唇、阴蒂、宫颈;肛门、肛管等。也可见于唇、舌、乳房等处。二期梅毒临床以二期梅毒疹为特征,有全身症状,一般在硬下疳消退后相隔一段无症状期再发生。TP随血液循环播散,引发多部位损害和多样病灶。侵犯皮肤、黏膜、骨骼、内脏、心血管、神经系统。梅毒进入二期时,梅毒血清学试验几乎100%阳性;全身症状发生在皮疹出现前,发热、头痛、骨关节酸痛、肝脾肿大、淋巴结肿大;男性发生率约25%;女性约50%;症状在3~5 d好转,接着出现梅毒疹,并有反复发生的特点。三期梅毒1/3的未经治疗的显性TP感染发生三期梅毒。其中,15%为良性晚期梅毒,15%~20%为严重的晚期梅毒。临床工作中发现,梅毒患者感染艾滋病的概率非常高,疾病发生与机体受到梅毒螺旋体感染关系密切[6]。早期阶段治疗、控制病情,可以控制病情蔓延,若治疗不及时,可导致病情加重、蔓延,严重损害患者的健康状况,造成机体组织器官严重损害、衰竭、死亡等问题,具有较高的危害性[6]。临床工作中发现,当前梅毒发病率呈递增趋势,疾病发生与人们思想开放,患者过早接触性生活、性生活不洁等有关[7]。显性梅毒、隐性梅毒均为传染源,感染后会伤害到机体各个器官[8]。基于疾病的传染性特点,需引起临床和社会的重视。为了提高患者的安全性、生活质量,要求尽早诊断、治疗。梅毒具有较高的传染性、一定潜伏期,主要临床表现无明显症状,大多为皮肤表现,常被患者忽视。实验室检查中的暗视野显微镜检查方法是取患者的可疑皮损(如硬下疳、扁平湿疣、湿丘疹等),在暗视野显微镜下检查,见到运动的梅毒螺旋体,可作为梅毒的确诊依据。血清学梅毒抗体检测是常用的检测梅毒的方法,患者感染1~2个月内血液中有抗类脂质抗原非特异性反应素、螺旋抗原特异性抗体,进而进行早诊断、早治疗[9]。梅毒血清学试验方法很多,所用抗原有非螺旋体抗原(心磷脂抗原)和梅毒螺旋体特异性抗原两类。前者有快速血浆反应素环状卡片试验(RPR)、TRUST等,可做定量试验,用于判断疗效、判断病情活动程度。后者有TPPA、梅毒螺旋体酶联免疫吸附试验(TP-ELISA)等,特异性强,用于TP感染的确证。梅毒螺旋体IgM抗体检测:感染梅毒后,首先出现IgM抗体,随着疾病发展,IgG抗体随后才出现并慢慢上升。经有效治疗后IgM抗体消失,IgG抗体则持续存在。TP-IgM抗体不能通过胎盘,如果婴儿TP-IgM阳性则表示婴儿已被感染,因此,TP-IgM抗体检测对诊断婴儿的胎传梅毒意义很大。TRUST法在甲苯胺红溶液中放入VDRL炼制,检测血浆、血清中的反应素,操作简单方便、检出速度快,适用于大量人群筛查。充分治疗后,反应素消失。未治疗情况下,患者血清内反应素将长期存在。但是,TRUST法也存在一定的问题。TRUST检验中梅毒螺旋体造成的组织损伤、释放抗原性心磷脂,可能影响患者的机体抗体反应素,进而可能有生物学假阳性,降低了疾病诊断的准确性、特异性[10]。另外,急性发热性传染病、妊娠、吸毒,具有较高的漏诊、误诊风险,从而影响患者早期治疗和预后,增加了医疗纠纷风险。所以,梅毒潜伏期情况下体内组织破坏小,为了确保检验结果的准确性,只能作为疾病的初筛方法[11]。TPPA检测方法将提纯的梅毒螺旋体抗原包被在明胶颗粒上,抗原、血清中间抗体发生特异性反应情况下产生颗粒凝集情况,凝集的强弱程度、抗体浓度关系密切,呈正相关关系。TPPA检验具有较高的特异性、敏感性,从标本处理到出具检测结果一般2 h即可[12]。但是,该检验成本高,加上检验过程烦琐、周期长等因素影响,限制了临床应用。鉴于TRUST、TPPA检测各自的优劣势,TRUST检测可以用于疾病筛查,TPPA检测可以作为初筛之后的确诊方法,以减少疾病误诊、漏诊风险,助于患者早期治疗[13]。
本文结果:经TRUST检测后阳性率为84.62%、TPPA检测后阳性率为100.00%。经统计学计算,检测灵敏度差异显著P<0.05。由此说明,TPPA检测可以用于疑似患者确诊,TRUST检测可以用于疾病筛查,助于患者早期诊治、预后。
综上所述,近年来我国梅毒发病率一直呈递增趋势,梅毒是人类独有疾病,显性、隐性梅毒患者是传染源。梅毒螺旋体通过胎盘传给胎儿,早期梅毒孕妇传染给胎儿风险性非常高。性接触是梅毒的主要传播途径,感染梅毒的早期传染性最强。关于梅毒疾病需尽早筛查、确诊,治疗以提高患者的安全性、生活与生存质量。TRUST、TPPA检测均可用于梅毒疾病诊断中,其中,TRUST检测的灵敏度不高,但是成本低、操作简单。TPPA检测具有较高的灵敏度,但检测成本较高、操作复杂。所以,TPPA检测可以用于疑似患者确诊,TRUST检测可以用于疾病筛查,两种检测方法各有优势和不足,可以视患者情况合理进行检测。
