超声引导下经皮穿刺介入治疗肩袖钙化性肌腱炎(RCCT)的价值研究
2022-08-05杨虹宇
杨虹宇
(辽宁省健康产业集团核工业总医院,辽宁 兴城 125100)
肩袖钙化性肌腱炎(calcific tendinitis of the rotator cuff,RCCT)作为一种常见疾病,主要是肩袖中沉积羟磷灰石,会在影像学上呈现白色的钙化组织。钙化性肌腱炎导致肩部活动受限和疼痛。中年女性为该病高发人群,病变很容易累及冈上肌腱,同时对肩胛下肌腱和冈下肌腱造成累及,严重影响患者的生活质量和正常生活。肩袖钙化性肌腱炎在临床上治疗有很多方法,康复理疗、非甾体类药物抗炎治疗等为常用治疗方式,一旦无法发挥效果,则需要开展封闭治疗。将类固醇激素和麻醉药物局部注射于盂肱关节腔或滑囊(三角肌、肩峰下),对临床症状进行缓解,然而却无法将肩袖钙化沉积消除,故治疗效果并不理想。我院在临床治疗实践中发现经皮穿刺介入(超声引导下)治疗方案可获得满意的疗效,本次研究择于2018年5月至2019年5月在我院就诊的肩袖钙化性肌腱炎患者42例均开展经皮穿刺介入(超声引导下)治疗,分析其应用价值,详细报道如下。
1 资料与方法
1.1 一般资料 分析对象选择于2018年5月至2019年5月在我院就诊的肩袖钙化性肌腱炎患者42例,所选对象中包括13例男性患者,29例女性患者,平均年龄为(50.08±6.35)岁(36~75岁),所有患者均表现为肩部活动受限和疼痛明显,压痛点明显,经超声检查显示肩部存在钙化灶;在治疗前均开展局部理疗或药物口服治疗,经过1个月的治疗却无法达到满意的效果,因此接受经皮穿刺介入(超声引导下)治疗方案。将近半年来开展过封闭治疗(类固醇激素)的患者、存在肩关节手术史、合并感染性关节炎、类风湿性关节炎、肩峰撞击综合征、滑囊炎(肩峰下)、肩袖损伤等肩关节疾病患者、肺功能、心功能疾病、无法对诊疗进行配合的患者均排除本次研究外。所有患者均对本次研究知情,并对知情同意书进行签署,了解治疗风险。本研究已获得我院伦理委员会的批准。
1.2 方法 经皮穿刺介入治疗采用超声诊断仪进行引导,仪器配备高频探头,5~12 MHz频率,在治疗前,采用超声检查患者的肩关节,肩袖肌腱应用超声进行观察,发现强回声呈现多发点状或片状(局灶性),由于钙化灶成分和大小不同后方回声呈现不同的衰减情况。以患者实际病情为依据对患者体位进行适当选择,方便在治疗过程中将组织结构清晰显示出来,对针尖位置进行调整;侧卧位一般为钙化灶(冈下、冈上肌腱中)患者选择的体位,仰卧体位患者钙化灶发生于肩胛下肌腱位置。对肩部进行常规消毒,并常规铺巾,探头应用无菌套(一次性)进行包裹,利用超声对肩部病灶进行观察,以病灶方向和位置为依据对探头位置进行调整,将长轴(病灶)显示出来。在超声引导下,对穿刺点进行确定,注射器(10 mL)与穿刺针(25G)相连接,刺针在超声引导下开展,局部麻醉采用2~4 mL利多卡因(2%),在滑囊(三角肌下、肩峰下)中注入三分之二剂量,充分扩张滑囊,在钙化灶附近和皮下组织中注入三分之一剂量,一定要注意不要使钙化灶中被注入麻醉药物,以便对治疗时患者疼痛感减少。然后应用穿刺针(20G)进行治疗。进针采用平面内法,在超声引导下,在钙化灶中心进行一次性穿刺。以病灶大小为依据,每个病灶选择注射器(10 mL)3~10个,注射器中装有利多卡因(2%)3 mL和生理盐水7 mL的混合液,对钙化灶应用注射器开展抽吸和冲洗。钙化物大量充满注射器中时,对注射器进行更换,一直到无法吸出钙化物为止,最后吸出液体要保证清亮颜色,抽吸可以停止。如果钙化灶难以抽吸或者质地坚硬或者钙化灶较大,要应用穿刺针对钙化区进行反复穿刺,以便捣碎钙化灶,再开展以上抽吸清洗操作;钙化灶清除之后,将穿刺针拔除,穿刺点应用无菌纱布实施覆盖,并应用胶布条实施固定和粘贴。在手术之后,告知患者每日要坚持开展肩关节运动。
1.3 评价指标 经过6个月的随访,对治疗前后患者的肩关节功能和疼痛情况进行评价和对比,前者应用Neer肩关节功能评价表进行评价,分数越高肩关节功能越好,后者采用VAS视觉模拟量表进行评价,分数越低疼痛越轻。对患者的临床总有效率进行对比,其中内容包括显效、有效、无效,总有效数值越高则表明临床效果更具优势显著。
1.4 统计学处理 治疗前后对比均选择版本为SPSS21.0的软件进行数据处理和分析,验证计量数据的方式为t检验,验证计数数据的方式为χ2检验,判定统计学意义的标准为P<0.05,表明对比数据差异性明显。
2 结果
2.1 治疗前后患者肩关节功能和疼痛情况对比 42例肩袖钙化性肌腱炎患者发病均为单侧,其中23例病变发生于左肩,19例病变发生于右肩;钙化灶位置分别为19例位于冈上肌腱中,11例位于冈下肌腱中,8例位于冈下肌腱和冈上肌腱相交位置,4例位于肩胛下肌腱中。在治疗过程中无发生不良事件的病例,比如肌腱损伤、感染等;治疗后患者运动和日常生活均恢复正常。经过6个月~1年随访,对肩袖钙化灶采用超声检查,发现病灶已经完全消失。与治疗前相比,治疗后患者肩关节功能明显改善(Neer评分提升明显),治疗后患者疼痛程度明显改善(VAS评分降低明显),治疗前后对比数据差异性明显(P<0.05)。见表1。
表1 治疗前后患者肩关节功能和疼痛情况对比(分,)
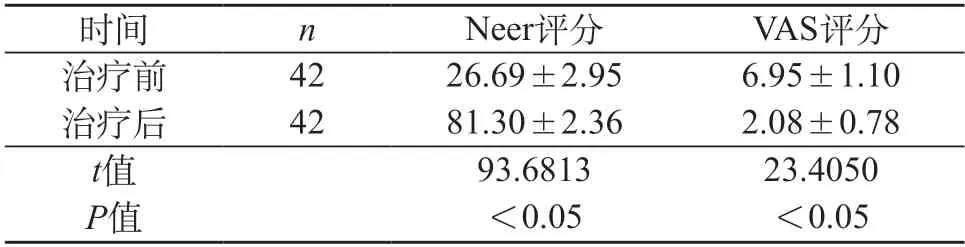
表1 治疗前后患者肩关节功能和疼痛情况对比(分,)
2.2 对患者临床治疗效果进行对比 42例患者中,其中显效22例占比52.38%,有效19例占比45.24%,无效1例占比2.22%,总有效率97.62%。
3 讨论
肩袖钙化性肌腱炎在临床上作为常见疾病之一,以肩关节疼痛为临床表现并且肱骨大结节的地方压痛是非常明显的,还有可能会出现患肢无力、手臂上举困难,会对肌腱止点周围造成累及,也会对冈上肌腱造成累及。在临床上该疾病致病原因并不明确,其相关因素主要为微环境变化,这种变化主要由肌腱内缺氧造成的,肩袖钙化性肌腱炎需要经历4个阶段,第一阶段为钙化前期,第二阶段为钙化形成期,第三阶段为钙化再吸收期,第四阶段为钙化后期,在第三阶段会表现为肌腱内压力提升、水肿、充血,造成肩部疼痛剧烈,肩部活动发生受限,可对日常生活造成严重影响[1]。一般建议如痛觉不严重可采用保守治疗,如服用抗炎类药物、理疗等缓解症状,平时多注意休息饮食即可。肩袖钙化性肌腱炎在临床上诊断主要用MR、X线、超声进行检查,其中超声检查可对钙化灶中心进行定位和观察,可较大显示钙化灶范围,利用各种切面对钙化灶进行动态、实时观察,有效判断钙化性肌腱[2]。而MR能定位钙化灶,却需要昂贵的检查费用,也需要较长的检查时间,与MR相比,超声诊断的优势更为明显,尤其是针对小钙化灶,具有较高的分辨率,其优势为无辐射、经济、准确、可视化等[3]。肩袖钙化性肌腱炎具有自限性,其治疗方法比较倾向非手术方式,该方法有微创、较少并发症、高效的优点。肩袖钙化性肌腱炎轻度患者利用非甾体类药物口服治疗和局部理疗方式所得疗效较为满意,然而理疗治疗方式,比如体外冲击波,患者需要经历严重的疼痛,对痛觉敏感患者采用理疗治疗并不适合[4]。肌骨超声介入治疗在近些年来呈现不断进步的态势,也不断改良了操作方法。相关研究表明,肩袖钙化性肌腱炎治疗采用介入治疗,并利用超声进行引导,与封闭治疗相比,治疗效果更佳。超声可在肩袖位置放置聚焦点,可以清晰观察钙化灶,尤其是对其形态进行观察,超声可对钙化灶和皮肤距离进行测量,防止对周围血管造成损伤,在超声引导下,可将钙化灶图像进行放大处理,医师可对穿刺针位置进行有效观察[5]。在超声引导下,可避免操作的盲目性,操作简单、直观、无创伤性,穿刺率较高,在其辅助下,可将治疗效果提升[6]。本次研究结果中显示,在治疗过程中无发生不良事件的病例,比如肌腱损伤、感染等,与治疗前相比,治疗后患者肩关节功能明显改善(Neer评分提升明显),治疗后患者疼痛程度明显改善(VAS评分降低明显),治疗前后对比数据差异性明显(P<0.05),可见,经皮穿刺介入(超声引导下)治疗方案不但无并发症发生,而且可有效改善患者的肩关节功能和疼痛情况,治疗效果理想。在介入治疗时,钙化区应用细针进行捣碎,可将局部病灶进行损伤和破坏,对钙化灶清除发挥促进作用,可将机体抗炎能力激发出来,利用充血和扩张局部血管,可带走沉积物,吸收炎性组织,发挥修复和再生作用,以实现治疗的目标。介入治疗在超声引导下,可对肩关节功能进行明显改善[7]。而在治疗后1个月患者仍有肩部疼痛情况,主要是因为钙化灶的捣碎处理和抽吸冲洗时机体发生炎性反应造成的。而治疗半年后,患者疼痛程度会改善明显,说明机体炎性反应消失,且缩小、吸收钙化灶后,导致明显改善了临床症状。针对患者不同,其钙化灶也呈现不同的硬度,如果患者钙化灶具有较软的质地,抽吸和冲洗可直接开展,而如果钙化灶硬度较硬,要利用针刺将钙化灶捣碎,再开展抽吸和冲洗处理[8-9]。在临床治疗中发现,有的钙化灶坚硬度较高,细针无法将钙化灶捣碎,针对这样的患者需要采用关节镜治疗或外科手术治疗[10-11]。也有研究者临床研究中针对肩袖钙化性肌腱炎采用双针法进行治疗,治疗方法具体为,一针对灌注液进行注射,一针对钙化物进行抽吸,然而这种治疗方式却无法有效清除钙化灶,并且,双针法的操作更复杂,因此,无法应用于肩袖钙化性肌腱炎治疗中。因此,在肩袖钙化性肌腱炎各种治疗方法中通过实践考验的治疗方法还是超声引导下经皮穿刺介入治疗方式,疗效确切[12-14]。
综上所述,肩袖钙化性肌腱炎治疗采用经皮穿刺介入治疗,并且应用超声进行引导,可获得满意的治疗效果,优势为高效、微创、安全、准确等,在临床治疗中建议应用和推广。然而,因为本次研究应用较短的时间随访,针对远期效果并不明确,需要进一步研究和证实该治疗方案的远期效果。
