MSCT影像学特征联合全瘤不均匀度对胃低危险度间质瘤与胃神经鞘瘤鉴别诊断的价值
2022-08-03吴树剑翟建范莉芳
吴树剑,翟建,范莉芳
(皖南医学院弋矶山医院医学影像中心,安徽 芜湖 241001)
胃间质瘤(gastric stromal tumor,GST)和胃神经鞘瘤(gastric schwannoma,GS)均为胃间叶源性肿瘤,其中GST按危险度分级分为低(含极低)危险度及中高危险度,中高危险度GST易发生出血、坏死、囊变及钙化,在影像学上和GS鉴别诊断相对容易,但胃低危险度间质瘤(gastric low risk stromal tumor,GIST)密度相对比较均匀,与GS影像上有很多重叠之处[1]。由于GIST属于低度恶性肿瘤,而GS是良性肿瘤,恶变比较罕见[2],两者临床治疗方案的选择不同,因此,术前若能够准确诊断,对临床治疗方案的选择非常重要[3]。本研究基于MSCT影像学特征联合全瘤不均匀度(HDT)模型鉴别诊断GIST与GS,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析我院2013年1月至2021年3月经手术病理或免疫组化证实的68例GIST及21例GS患者的MSCT图像特点。GIST组中男25例,女43例,年龄42~81岁,平均(58.31±8.89)岁;GS组男8例,女13例,年龄31~68岁,平均(54.95±9.54)岁。纳入标准:(1)临床影像资料完整,病理结果明确;(2)无呼吸及运动伪影,图像显示清晰,能够满足观察及测量。排除标准:(1)病理结果不明确;(2)图像伪影明显,无法满足观察与测量;(3)已接受过放疗、化疗和其他非手术治疗。2组一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,患者均签署知情同意书。
1.2 仪器与方法 使用飞利浦64排螺旋CT机,选择120 kV管电压,250 mA管电流,5 mm的层厚及层间距,螺距为0.8。于术前7 d内行上腹部或全腹部平扫及增强扫描,患者检查前禁食约6~8h,并在检查前15 min内一次性饮约800~1 000 ml温开水,尽可能使胃肠道充盈。使用高压注射器以3 ml/s流速经肘静脉注入碘对比剂85 ml,在注入对比剂后30、60、180 s分别采集动脉期、静脉期及延迟期图像。
1.3 图像后处理及分析 结束扫描后将原始图像传至PACS系统,由1名工作5年及1名工作10年以上的放射科医师在双盲情况下分别对图像行多方位重建(MPR),观察肿瘤的形态、生长方式、内部及周围情况,测量肿瘤的最大径(LD)、最小径(SD),并计算LD/SD,同时测量平扫及增强后三期肿瘤的CT值、平扫及增强后三期肿瘤的HDT,测量CT值时均测量3次,取3次的平均值。HDT记录为通过感兴趣区(region of interest,ROI)测量的肿瘤CT值的标准偏差(standard deviation,SD)。测量HDT时首先在静脉期(此期肿瘤显示最清晰)找到肿瘤的位置,在肿瘤所有层面逐层放置大小合适的ROI,然后通过图像联动按照上述方法在平扫、动脉期及延迟期放置相同或相近大小的ROI(图1)。最后分别将各期ROI测得的HDT进行汇总,求平均值。
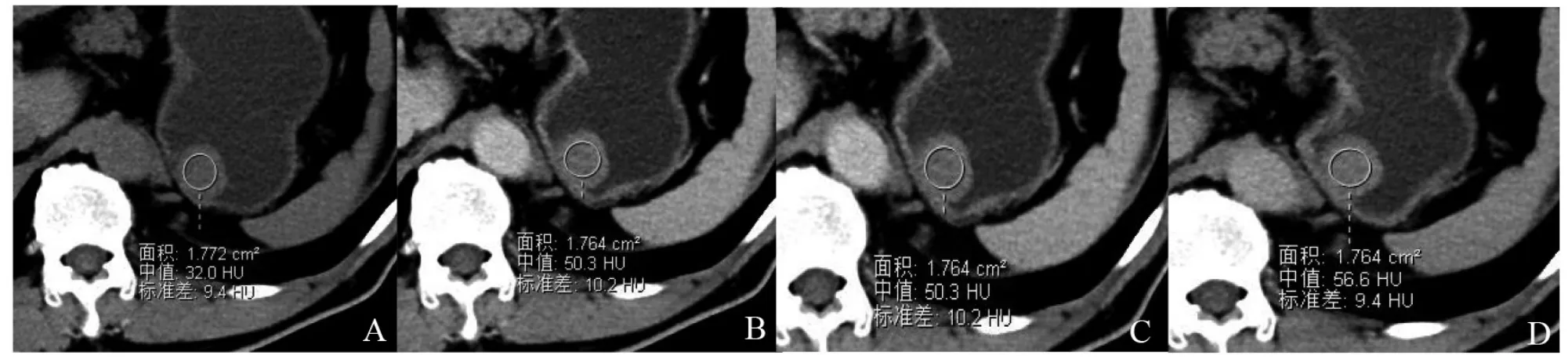
图1 平扫、动脉期、静脉期及延迟期图像上分别放置合适的ROI,ROI放置时以距瘤体边缘1~2 mm为宜,以此法在肿瘤所有层面逐层放置ROI测量HDT
1.4 统计学方法 采用SPSS 25.0软件进行统计学分析,符合正态分布且方差齐的计量资料采用均数±标准差表示,不符合正态分布采用中位数(四分位距)[M(P25,P75)]表示,分别采用t检验或Mann-Whiney U检验;计数资料比较采用χ2检验或Fisher检验。使用多因素Logistic回归分析建立预测模型。使用受试者工作特征(ROC)曲线分析预测模型的诊断效能。P<0.05为差异有统计学意义。
2 结果
2.1 MSCT影像特征比较 GIST组与GS组肿瘤的生长方式、周围有无增生淋巴结、动脉期、静脉期及延迟期CT值差异均有统计学意义(P<0.05),肿瘤形态、LD、SD、LD/SD、是否并发溃疡、有无钙化比较差异均无统计学意义(P>0.05),见表1。
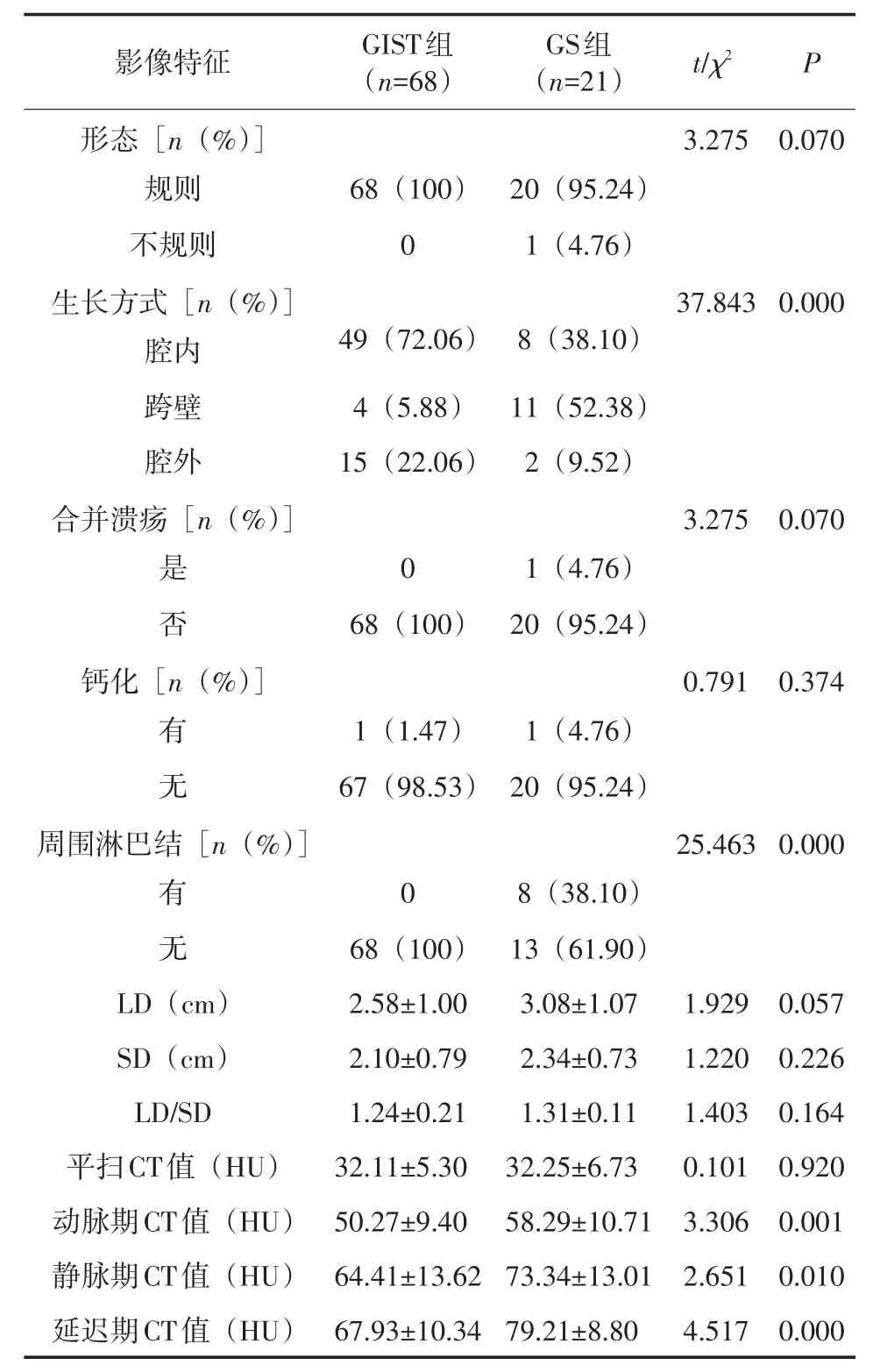
表1 GIST组与GS组MSCT影像特征比较
2.2 HDT比较 GIST组与GS组平扫、动脉期、静脉期及延迟期HDT比较差异均有统计学意义(P<0.05),见表2。
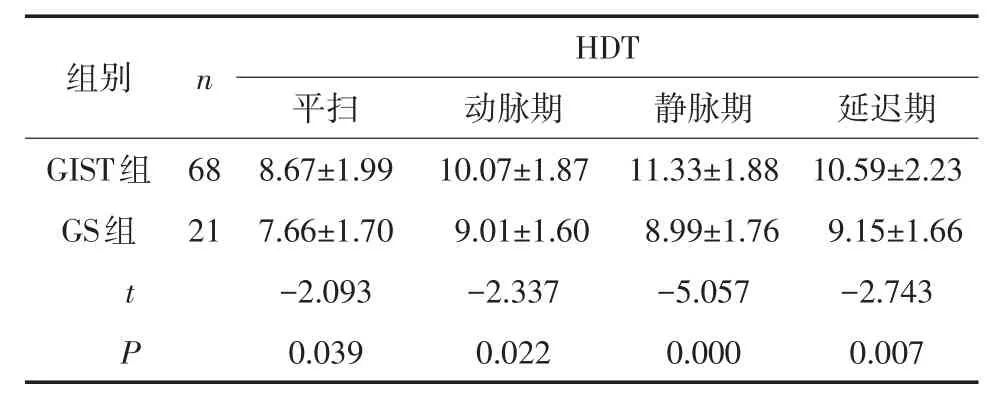
表2 GIST组与GS组HDT各期比较
2.3 影像特征与HDT的诊断效能 将2组肿瘤生长方式、周围淋巴结、动脉期、静脉期及延迟期CT值纳入多因素Logistic回归分析得到影像学特征模型,绘制ROC曲线,模型的AUC为0.847。将平扫及增强后各期HDT纳入多因素Logistic回归分析得到HDT模型,模型的AUC为0.809,将影像学特征模型联合HDT模型建立联合诊断模型,模型的AUC为0.884。见表3、图2。
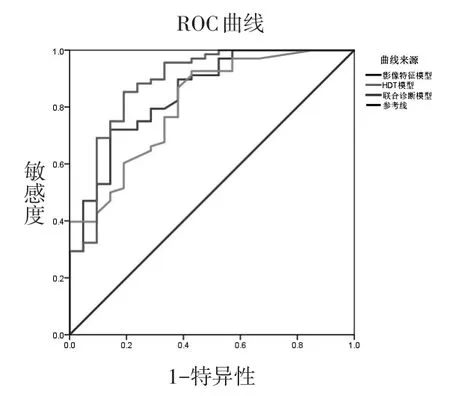
图2 ROC曲线预测MSCT影像学特征模型、HDT模型及两者联合的诊断效能
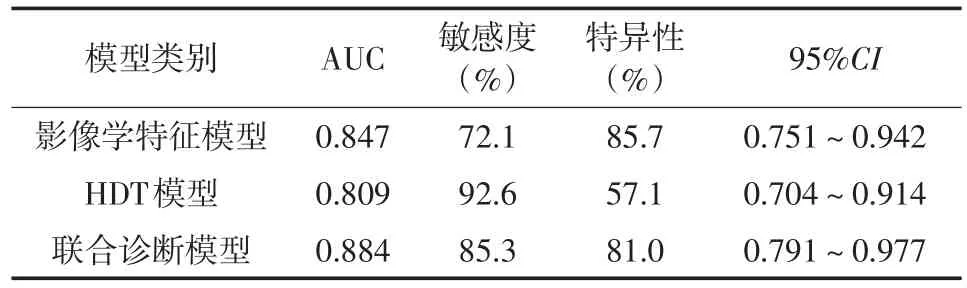
表3 影像学特征模型、HDT模型及联合诊断模型的AUC、敏感度、特异性及95%CI
3 讨论
胃肠道间质瘤是来源于胃肠道的最常见的非上皮性肿瘤之一,好发于50~70岁的中老年人,男女发生率无明显差异。GST是指原发于胃的间质瘤,具有潜在的侵袭性,且危险度分级不同,侵袭性也不同,危险度越高的GST侵袭性越强[4]。而GS作为源于神经鞘细胞的良性肿瘤,是周围神经肿瘤中常见的良性肿瘤[5]。由于这两种肿瘤有极为相似的临床及影像学表现,因此,在临床诊疗中经常会将GS误诊为GST。
本组GIST组与GS组的MSCT影像特征中生长方式、周围淋巴结、动脉期、静脉期及延迟期CT值差异有统计学意义(P<0.05)。GIST与GS均可腔内、外及跨壁生长,GIST由于好发于胃壁的黏膜或浆膜下,多沿着胃壁的垂直方向胃腔的内、外生长[6],跨胃壁生长相对少见(4/68)。而GS易沿着胃壁爬行生长[7],所以跨壁生长相对常见(11/21)。GS周围淋巴结比较常见(8/21),而GIST周围无淋巴结(0/68),这可能与GS内含有数量不等的炎性细胞,病变周围常会出现不同大小的反应性淋巴结。本组GIST平扫时表现为软组织均匀密度影,与肌肉密度相似,增强后呈轻-中度持续强化。GS和其他部位神经鞘瘤一样,病理下由Antoni A区和Antoni B区细胞组成,但以Antoni A区细胞为主,平扫时与GIST相似,增强后呈中至明显持续强化,增强后三期CT值均高于GIST,这可能与GS跨壁生长比较常见有关,GS跨壁生长时与胃壁接触面更大,血供相对更加丰富,本组由于GS组样本量较小,未做相关进一步研究,国内外虽未有相关报道,但笔者在测量CT值时发现确有此特点。
HDT的SD是衡量单个数据相对于整体数据平均值的分散程度的指标[8],同样,ROI中CT值的SD是反映CT值在像素中的分散程度以及对肿瘤病理基础的间接反应的一种方式。虽然SD值无法准确代表ROI中每个像素的值,但它能够间接反映肿瘤的异质性[9],因此,临床上可以利用SD值鉴别诊断拥有不同病理基础的肿瘤。本研究GIST组与GS组平扫、动脉期、静脉期及延迟期HDT比较差异均有统计学意义(P<0.05),这是因为GIST属于低度恶性肿瘤,虽不同于中、高危险度GST易于发生出血、坏死、囊变,但相较于GS细胞成分相对复杂,GS细胞成分简单,HDT相对较小,本组中平扫及增强后三期GIST组的HDT均大于GS组,正好与二者的病理基础相符。
通过测量HDT是一种鉴别不同病理基础的肿瘤或不同分化程度的同一肿瘤简单方便,且具有较高的敏感度和特异性,在临床上具有广泛的应用前景。本组中CT影像特征模型的AUC为0.847,敏感度和特异性分别为72.1%、85.7%;HDT模型的AUC为0.809,敏感度和特异性分别为92.6%、57.1%;两者联合诊断模型的AUC为0.884,敏感度和特异性分别为85.3%、81.0%。这说明在工作中将多种方法结合起来对疾病进行鉴别诊断,可以明显提高诊断的效能。
综上所述,根据GIST组与GS组MSCT影像学特征联合HDT建立的联合诊断模型对GIST与GS的鉴别诊断具有较高诊断效能,值得临床应用和推广。
