儿童Peutz-Jeghers综合征二例
2022-08-02季铃华印其友赵吟双
吴 柯,季铃华,印其友,赵吟双,钱 能,咸 华
(1.南通大学 医学院;2.南通大学附属医院 小儿外科,江苏 南通 226000)
1 病例
【患儿1女,11岁】因“腹痛呕吐10天,加重2天”急诊收治入院。患儿10天前无明显诱因下出现腹痛,阵发性加剧,并伴呕吐,每日1~2次,呕吐物为胃内容物,大小便无异常。近2日来,症状渐加重,每日呕吐2~5次,小便正常,大便稀薄,色暗紫。既往体健。体格检查:下唇见10余枚点状黑斑(图1A),双手3指指尖见点状黑斑(图1B),腹平,上腹及脐周压痛,右下腹可触及一约4cm×3cm×2cm大小肿块,质地中等,伴压痛,活动度可,肠鸣音稍亢进,10次/分。追问病史,患儿自出生即发现下唇和手指出现黑斑,一直无明显消退,患儿父母及(外)祖父母等无皮肤黑斑、腹痛、呕吐等类似症状。辅助检查:腹部CT提示右中下腹肠套叠,胃及十二指肠梗阻(图1C)。行全消化道造影提示:胃扩张,十二指肠降部扩张,与水平段交界处完全性梗阻。血常规提示:白细胞计数13.4×109/L、中性粒细胞计数12.3×109/L、血小板计数383×109/L、血红蛋白126.0g/L。电解质检测提示:钾3.5mmol/L、钠134mmol/L。生化检测提示:碱性磷酸酶323U/L、r-谷氨酰转移酶213U/L、尿酸534umol/L、尿素6.6mmol/L、肌酐34umol/L。血清铁蛋白2.7ng/ml、肌酸激酶MB量(Mass)4.0ug/L、肌红蛋白220.8ug/L。C反应蛋白、甲胎蛋白、癌胚抗原、CA199及CA125均未见异常。
初步诊断为肠套叠、十二指肠梗阻、Peutz-Jeghers综合征可能。考虑小肠套叠且病程超过48小时,遂急诊行剖腹探查术,术中见十二指肠球部扩张,肿块位于屈氏韧带以远的空肠内,约8cm×5cm×4cm大小,完全游离十二指肠球部、降部和部分水平段,纵行切开十二指肠前壁,约10cm,探查肿物呈菜花样位于内侧壁,沿肠管纵行分布,胆总管开口位于肿块远端,距离约0.8cm,未见胰管开口。术中沿肿块边缘行部分十二指肠切除术。术后送检病理,病理诊断:(十二指肠乳突部肿瘤)符合Peutz-Jeghers息肉,局灶腺上皮轻-中度不典型增生,小肠息肉内局部区域呈锯齿状腺瘤样改变(图1D)。术后转PICU进一步治疗。10天后出现阵发性腹痛,B超检查提示肠套叠,予以空气灌肠,整复后,当日夜间再次出现阵发性腹痛,B超提示肠套叠,予以空气灌肠,未整复。和家属交代病情后,拟行急诊手术,家属拒绝后,转至上海儿童专科医院就诊。在上海专科医院行肠套叠复位术。后在胃镜及结肠镜检查下发现胃内有十余枚息肉,结肠内有数枚息肉,遂行胃肠镜下息肉切除术。后在复旦大学附属儿科医院分子医学中心行基因检测,结果显示患者STK11基因(NM_000455.4)4号外显子区域发生了c.468C>G变异,突变类型为错义突变。嘱患儿术后1年内复查消化道内镜。随访1年8个月,未见异常,仍在随访中。
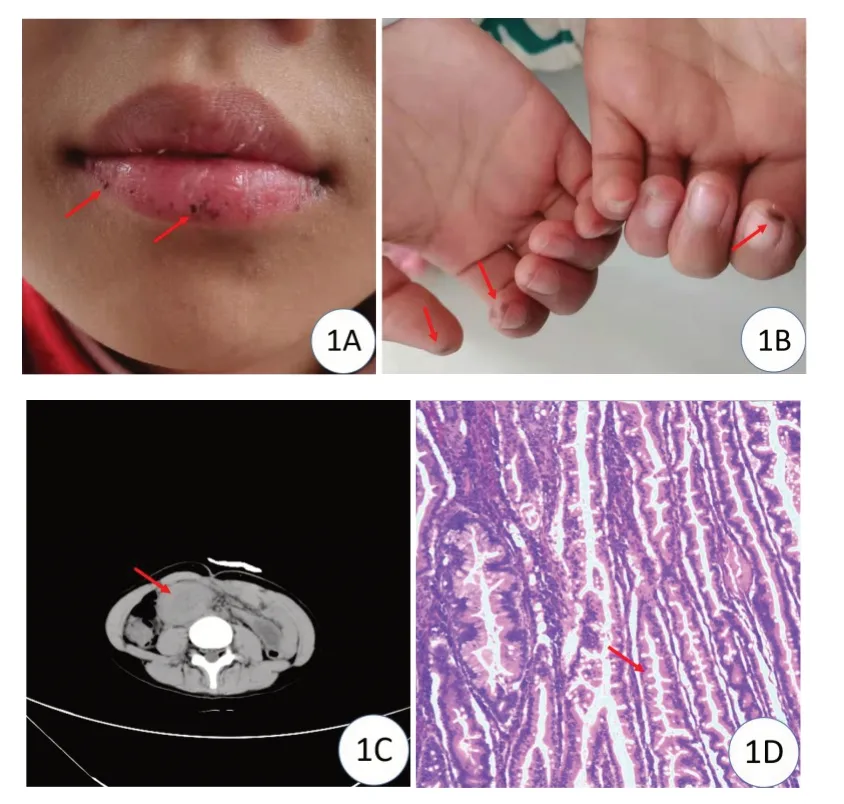
图1 患儿1临床表现和检查结果
【患儿2 女,4岁】因“腹痛呕吐4天,加重1天”急诊收治入院。患儿4天前无明显诱因下出现腹痛伴呕吐,呕吐胃内容物,无发热。1天前腹痛呕吐加重。既往有直肠息肉切除史,具体不详。体格检查:下唇见多发黑斑(图2A),手指指端有三枚黑斑(图4B),腹部未见膨隆,腹部轻压痛、无反跳痛,无肌紧张,未触及明显包块,肠鸣音亢进。追问病史,患儿自出生起即发现下唇多发黑斑,一直未见消退,患儿父母及(外)祖父母等无皮肤黑斑、腹痛呕吐等类似症状。辅助检查:空气灌肠提示小肠套叠未整复。全腹部CT提示腹内疝可能,肠扭转待排除,部分肠管壁增厚水肿(图2B)。血常规提示:白细胞计数24.2×109/L、中性粒细胞分类88.4%、淋巴细胞分类9.6%、嗜酸细胞分类0.0%、中性粒细胞计数21.39×109/L、血小板计数546×109/L、血红蛋白134.0g/L。电解质检测提示:钠133mmol/L、氯97mmol/L、二氧化碳结合力18.8mmol/L、磷2.19mmol/L、镁1.01mmol/L。生化检测提示:门冬氨酸氨基转移酶38U/L、碱性磷酸酶183U/L、乳酸脱氢酶(干化学)406U/L、r-谷氨酰转移酶11U/L、葡萄糖10.3mmol/L、肌酐37umol/L。C反应蛋白未见异常。
初步诊断为肠套叠、Peutz-Jeghers综合征可能。考虑小肠套叠且病程超过48小时,遂急诊行剖腹探查术,术中见右腹部肠管明显增粗,呈紫黑色,肠管套入,套叠肠管起始端距屈氏韧带约120cm,坏死肠管远端距回盲部约50cm,术中切除坏死肠管约80cm,坏死肠管黏膜面见多发息肉(图2C)。术后送检病理,病理诊断:(小肠)息肉内局部区域固有腺体被平滑肌分隔成岛状,息肉样粘膜伴显著出血坏死,镜下难以观察组织结构,患儿既往有直肠息肉病史,临床唇部粘膜有黑斑,请结合临床及家族史排除Peutz-Jeghers综合征可能(图2D)。嘱患儿术后1年内复查消化道内镜。术后随访3个月,未见异常,仍在随访中。
2 讨论
Peutz-Jeghers综合征(黑斑息肉综合征,PJS)是一种罕见的遗传性疾病,以皮肤黏膜色素沉着、胃肠粘膜多发性错构瘤性息肉和癌症风险增加为特征[1]。据统计,新生儿的发病率为1/50000-1/200000[2]。超过95%的病例有皮肤黏膜的黑色素斑点,最常见于口周和颊粘膜,也可见于面部、手指、手掌、脚底和肛周等。这些黑色素斑点在婴儿期即可出现,随着年龄的增长可能会消退,但颊粘膜的黑色素斑点一般不会消退。在儿童时期,症状主要由较大的息肉引起,最常见于回肠。这些息肉可以引起梗死、溃疡、出血,并诱发肠梗阻和肠套叠[3,4]。本文中提及的2个病例,自出生起便出现皮肤黏膜多发黑斑,未随着成长而消退,均以肠套叠起病。肠套叠是PJS的严重并发症,如不及时治疗,致死率很高。这种错构瘤性息肉是以非癌性方式生长,18岁前PJS患儿恶性肿瘤风险为零,但PJS患儿自成年后胃肠道、乳腺、胰腺等部位的恶性肿瘤发生率明显增加[5,6]。
Peutz-Jeghers综合征是由染色体19p13.3上的丝氨酸苏氨酸激酶(STK)11基因突变引起的一种罕见的常染色体显性遗传病[7]。STK11基因是一种肿瘤抑制基因,以前也被称为肝激酶B1(LKB1)基因。高达94%的PJS家庭有STK11基因突变,STK11基因突变位置与基因型-表型无关[8]。一旦在PJS患者中发现了致病基因突变,高危亲属就应该接受突变基因的特异性检测,以确定该疾病是否存在,从而进行胃肠道监测,来降低他们发生肠套叠和恶性肿瘤的风险。2021年欧洲遗传性肿瘤组织(EHTG)发表了PJS治疗指南[9],指南中继续沿用了2010年Beggs[5]的临床诊断标准,(1)患者有两个或两个以上经组织学证实的Peutz-Jeghers息肉;(2)患者有任意数量的Peutz-Jeghers息肉且近亲中有黑斑息肉综合征病史;(3)患者有特征性皮肤黏膜色素沉着且近亲中有黑斑息肉综合征病史;(4)患者有特征性皮肤黏膜色素沉着且有任意数量的Peutz-Jeghers息肉。
在目前国内外报道的Peutz-Jeghers综合征患儿病例中,相当一部分患儿因腹痛来医院就诊,并以小肠套叠(95%的肠套叠发生在小肠)或小肠梗阻为术前诊断进行急诊开腹治疗。无论是行小肠套叠复位术抑或是小肠切除术,都应对小肠进行仔细触诊,以便发现较大的息肉(>15mm)并予以切除。在实际诊疗过程中,面对此类急症患儿,往往无法在急诊手术前对其进行全面的消化道评估,比如消化道内镜检查,即使在术前诊断出患儿消化道其余位置(胃、结肠等)存在多发息肉,外科医生也应当着重解决肠套叠肠梗阻这类紧急情况,可以在术后对患儿进行胃肠道内镜检查,以便发现多发息肉并进行内镜下息肉切除术。在18岁之前行开腹手术的PJS患者中,有高达40%的人会在第一次手术后的5年内再次开腹手术[10]。这可能是因为患者术后未能定期进行胃肠道监测,导致残留的多发息肉生长再次引发急腹症。总结接诊因肠套叠入院的PJS患儿诊疗经验如下:(1)出现肠套叠时,可先行空气灌肠整复,成功后根据情况选择留院观察,完善消化道内镜检查,制定进一步诊疗计划;(2)未成功者,急诊开腹探查,若发现肠管坏死,行肠切除术,若无肠管坏死,仔细触诊肠管,尤其是套叠附近的肠管,若发现息肉则行肠管切开予以摘除息肉,对于远离套叠区域的息肉,一般予以保留;(3)关腹前注意使用防粘连材料,减少腹腔内肠管及系膜的粘连;(4)术后待患儿肠道得到较好恢复后,行消化道内镜检查,发现息肉时予以内镜下切除。我们认为发生急腹症的PJS患儿肠道本身已经很脆弱,儿童肠管壁较成人更薄,若在急诊手术过程中过多地切除息肉,会增加术后穿孔出血的风险,延缓患儿康复。及时手术治疗,避免肠管坏死、减小坏死范围是处理急症PJS患儿的第一目标。
结合国内外文献报道,专家对PJS儿童非急症期的诊疗意见相对一致,即无症状的儿童在8岁时,行食管胃十二指肠镜检查和结肠镜检查,若检查发现息肉,根据息肉处理情况每1~3年复查一次食管胃十二指肠镜和结肠镜;若检查没有发现息肉,建议儿童在18岁时常规行食管胃十二指肠镜检查和结肠镜检查,这同样适用于手术治疗后的PJS患儿。一般认为对于大于15mm的息肉进行选择性的内镜下息肉切除术,可以有效的防止肠套叠的发生;对于小于10mm的息肉,可以选择每1~3年进行胃肠道的监测;对于那些已经引起症状的较小息肉,也应当及时切除。由于儿童肠壁薄、肠道狭窄、息肉的自身构造等因素,使得儿童的内窥镜下息肉切除术比成人更加复杂,同时也增加了穿孔和出血的风险。Spahn et al.描述了一例3岁PJS患儿在内窥镜下空肠近端息肉切除术中穿孔的病例[11];国内2016年报道了1例9个月PJS患儿因复发性直肠息肉脱垂行结肠镜下息肉切除术,术后10小时内发生穿孔,行肠切除肠吻合术[12]。结合国内外的少量文献报道,对于5岁以下的儿童施行内窥镜息肉切除术应当慎重。
综上所述,本文报道了2例以肠套叠收治入院的Peutz-Jeghers综合征患儿。对于皮肤粘膜黑色斑点且出现外科急腹症而怀疑PJS的儿童,临床医生应首先考虑解决患儿的急腹症,尽可能保留套叠的肠段,术中切除较为明显的息肉,不做预防性息肉切除,术后依据病理检查结果,定期对患儿进行全胃肠道监测和息肉切除术,以预防肠套叠等急腹症再发,提高患儿远期生活质量。
