骨盆带控制联合下肢康复机器人辅助对老年脑卒中偏瘫病人平衡功能和步行效率的影响
2022-07-28王晓铃马颖华永萍胡永林黄杨肖玉华
王晓铃 马颖 华永萍 胡永林 黄杨 肖玉华
脑卒中是一种老年人常见神经系统疾病,其后遗症主要包括肢体偏瘫、面瘫、吞咽障碍、感觉障碍及言语障碍等[1-2]。早期改善卒中偏瘫病人的平衡功能、下肢运动功能等可提高其日常生活活动能力(ADL),对疾病康复具有重要意义[3]。目前,多数脑卒中偏瘫病人经过临床早期步态及平衡功能的训练,其平衡功能、下肢运动功能可获得一定程度改善,但康复训练中缺乏必要的反馈练习,病人难以将步行中负重、平衡和迈步有机结合,从而易形成不良步态[4]。骨盆带控制运动训练是病人步态的重要决定因素之一,因此,恢复正常的骨盆运动模式是卒中后步态训练的关键目标[5]。下肢康复机器人是一种智能反馈运动训练系统,可通过运动模式配合视觉反馈触发病人下肢运动功能[6]。近年来,下肢康复机器人已逐渐应用到脑卒中偏瘫病人的康复训练中,给予了病人科学有效的康复训练指导,但骨盆带控制联合下肢康复机器人辅助训练能否有效提高老年脑卒中偏瘫病人的平衡及运动功能尚不可知。故本研究以我院收治的老年脑卒中偏瘫病人为研究对象,并进行分组研究,探讨骨盆带控制联合下肢康复机器人辅助对老年脑卒中偏瘫病人平衡功能和步行效率的影响。
1 资料与方法
1.1 一般资料 选取2017年1月至2021年1月在我院确诊的80例脑卒中偏瘫病人。按照随机数字表分为对照组(常规康复训练+骨盆带控制)、试验组(常规康复训练+骨盆带控制+下肢康复机器人辅助),每组各40例。2组病人年龄、性别等基线资料比较,差异均无统计学意义(P>0.05),具有可比性。见表1。本研究已通过我院伦理委员会审核批准(2017-006)。

表1 2组基线资料比较(n,n=40)
1.2 纳入和排除标准 纳入标准:(1)符合脑卒中诊断标准[7];(2)各项生命体征平稳,意识清楚,无认知功能障碍;(3)年龄60~80岁;(4)病程<1年;(5)单侧下肢体瘫痪;(6)头颅CT、MRI可见明确病灶;(7)Brunnstrom分期Ⅲ~Ⅳ期;(8)病人知情同意且签署知情同意书。
排除标准:(1)前庭或小脑功能障碍;(2)既往患关节畸形、类风湿性关节炎和神经肌肉病变等直接影响运动功能的疾病;(3)有严重交流、认知功能障碍而无法训练;(4)合并心、肝、肺、肾及造血系统等严重疾病;(5)有严重精神疾病。
1.3 治疗方法 对照组进行常规康复训练及骨盆带控制训练。常规康复训练主要包括良肢位摆放、肌力增强训练、关节活动度训练、牵伸训练、神经促通技术、下肢负重训练、平衡和协调能力训练等,45 min/d,每周5 d,连续训练12周。骨盆带控制训练,主要包括仰卧、坐位骨盆前后左右倾斜控制训练,双足并立、前后立位骨盆前后左右运动控制训练等,35 min/d,每周5 d,连续训练12周。此外,骨盆带控制训练4周后,增加仰卧位、侧卧位髋外展和髋后伸抗阻训练,每组20次,每天3组。
试验组在对照组的基础上进行Lokohelp下肢康复机器人(江苏天瑞仪器股份有限公司)辅助训练,训练前病人躯干使用减重悬吊衣固定,根据病人下肢长度调整升降高度,病人穿戴矫形鞋垫固定双足,速度0.4 km/h,髋关节活动范围5°~45°,膝关节活动范围0°~60°,痉挛灵敏度中,根据病人下肢主动运动能力调整减重比例及步行速度,每天训练30 min,每周5 d,连续训练12周。
1.4 观察指标 治疗前及治疗12周后对2组病人进行平衡功能、协调功能、下肢运动功能、ADL等评定。其中平衡功能采用Berg平衡量表(BBS)[8]进行评定,包括坐下、站起、独立站立等14项,总分56分,得分越高表示病人平衡功能越好;采用平衡性和非平衡性协调测试[9]评定协调功能,平衡性协调测试评估病人身体直立位姿势、平衡及静止和运动成分,非平衡性协调测试评估身体非直立位动、静成分;采用简式Fugl-Meyer评分(FMA)[10]评定下肢运动功能,包括各种协调运动、反射活动、分离运动、联合运动、共同运动、速度等17项,总分34分,得分越高提示病人下肢运动功能越好;采用改良Barthel指数(MBI)[11]评价病人ADL,包括进食、个人卫生、洗澡、如厕、步行、穿衣、上下楼梯、大小便控制等10项内容,总分100分,得分越高提示病人ADL越高;采用肌电积分值(iEMG)评价病人偏瘫侧胫骨前肌最大等长收缩表面肌电分值,使用表面肌电仪(型号:MEGA6000,芬兰Mega公司)测量病人胫骨前肌iEMG,并通过Megawin软件处理数据。治疗后,采用功能性步行分级(FAC)[12](辅助步行FAC评定≤2级,独立步行FAC评定≥3级)和10 m最大步行速度评价2组步行效率。
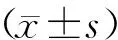
2 结果
2.1 2组治疗前后BBS、FMA、MBI、iEMG评分比较 治疗前2组病人BBS、FMA、MBI、iEMG评分差异均无统计学意义(P>0.05);治疗后,2组BBS、FMA、MBI、iEMG评分均较治疗前显著升高(P<0.01),且试验组上述指标评分均显著高于对照组(P<0.01)。见表2。
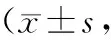
表2 2组病人治疗前后BBS、FMA、MBI、iEMG评分比较分,n=40)
2.2 2组治疗前后平衡性、非平衡性协调测试评分比较 治疗前2组病人平衡性、非平衡性协调测试评分比较,差异无统计学意义(P>0.05)。治疗后,2组病人的平衡性、非平衡性协调测试评分均较治疗前显著升高(P<0.01),且试验组病人平衡性、非平衡性协调测试评分显著高于对照组(P<0.01)。见表3。
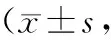
表3 2组病人治疗前后平衡性、非平衡性协调测试评分比较分,n=40)
2.3 2组治疗后FAC分级和10 m最大步行速度比较 治疗后,试验组FAC≥3级人数比例显著高于对照组(P=0.045),10 m最大步行速度显著快于对照组(P<0.01),见表4。

表4 2组治疗后FAC分级和10 m最大步行速度比较(n=40)
3 讨论
脑卒中是全球第二大死亡原因,也是导致残疾的主要原因[13]。卒中的发病率随年龄的增长而升高,男性、女性的卒中风险在55岁后增加一倍[14]。脑卒中偏瘫病人因肌力下降和中后期痉挛的出现,其平衡功能、下肢运动功能下降,可出现异常步态,进而导致步行功能及ADL下降[15]。机体大脑和神经系统具有可塑性,理论上脑卒中偏瘫病人的运动功能可以通过刺激瘫痪侧肢体并反馈,从而促进运动相关脑区和神经环路的激活、增强神经对肌肉的控制而得以恢复。现代脑卒中后偏瘫病人运动功能恢复理论认为,瘫痪侧肢体通过持续的运动训练,可使训练部位的相应脑皮质区域扩大、神经兴奋信号传递效率提高,不断修正异常运动模式、步态,促进新神经环路的激活等,进而提高肢体的运动功能[16]。
目前,脑卒中偏瘫病人运动功能障碍临床上一般采用常规康复治疗[17],其中以骨盆带为中心的核心肌群在脑卒中后偏瘫病人的姿势控制及平衡功能康复中起关键作用[18]。Choi等[19]的研究显示,躯干稳定运动过程中佩戴骨盆加压带可以有效改善脑卒中病人的平衡功能、行走能力。下肢康复机器人辅助训练主要包括智能反馈系统、减重系统和虚拟训练模式系统。减重状态下进行步态训练可减轻下肢相关肌肉群包括股四头肌、腓肠肌等的收缩负荷,增加下肢关节活动度,改善主动肌和拮抗肌的协同收缩,缓解肌痉挛,刺激足底触觉、下肢关节本体感受器、脊髓步行中枢模式发生器,从而提高下肢运动功能及ADL[20-21]。智能反馈系统指在训练过程中仪器可以感应病人下肢肌张力的变化,根据其身体状况调整训练参数[22]。彭胜等[23]的研究证实,缺血性脑卒中偏瘫病人在常规康复训练的基础上进行下肢康复机器人辅助训练可显著提高病人下肢运动功能、ADL及生活质量。本研究结果显示,治疗后,试验组较对照组BBS评分、平衡性和非平衡性协调测试评分、FMA评分、MBI评分、iEMG、FAC分级和10 m最大步行速度显著提高(P<0.05),与胡淑珍等[24]的研究结果相近,提示骨盆带控制、下肢康复机器人辅助训练两者联合可提高老年脑卒中偏瘫病人的平衡功能、步行效率等。
综上所述,骨盆带控制联合下肢康复机器人辅助训练可以提高老年脑卒中偏瘫病人的平衡功能、步行效率、协调功能、下肢运动功能及ADL等,值得临床推广应用。本研究的不足之处在于所纳入的病例样本数量较少,且为单中心研究,在后续的研究中还需扩大样本容量并联合多中心共同进行深入研究。
