玻璃体内注射康柏西普治疗白内障合并DME患者的效果及其对房水中新生血管生长因子的影响机制研究
2022-07-25张康杰丁相奇赵晓金朴勇虎
张康杰 丁相奇 赵晓金 朴勇虎
·临床论著·
玻璃体内注射康柏西普治疗白内障合并DME患者的效果及其对房水中新生血管生长因子的影响机制研究
张康杰*丁相奇 赵晓金 朴勇虎
(郑州市第二人民医院白内障三病区,河南 郑州 450000)
探讨玻璃体内注射康柏西普治疗白内障合并糖尿病性黄斑水肿(Diabetic macular edema,DME)患者的效果。选取我科2018年9月至2020年9月期间107白内障合并DME患者,按随机数字表法分为对照组和观察组,对照组53例单纯采用白内障超声乳化人工晶状体植入术,观察组54例在对照组基础上联合玻璃体内注射康柏西普,对比两组患者视力改善率、最佳矫正视力(Best corrected visual acuity,BCVA)水平及眼压、黄斑水肿程度、新生血管生长因子。观察组的视力改善率为92.59% 高于对照组的79.25%(P<0.05),BCVA水平高于对照组,眼压低于对照组(P<0.05),观察组的血管内皮生长因子(Vascular endothelial growth factor,VEGF)、胎盘生长因子(Placental growth facto,PIGF)、碱性成纤维细胞生长因子(basic Fibroblast growth factor,bFGF)水平均低于对照组(P<0.05),观察组的黄斑中心凹视网膜厚度(Macular foveal retinal thickness,CMT)、黄斑中心凹下脉络膜厚度(Sub-macular foveal choroidal thickness,SFCT)的均低于对照(P<0.05)。玻璃体内注射康柏西普治疗可减轻白内障合并DME患者的脉络膜血管扩张,减轻黄斑水肿,降低眼压,改善视力。
糖尿病性黄斑水肿;白内障;康柏西普;超声乳化
白内障为晶状体蛋白质变性而发生浑浊,导致视物模糊。糖尿病性黄斑水肿(Diabetic macular edema,DME)是由于糖尿病引起的黄斑中心细胞外液积聚导致的视网膜增厚,白内障合并DME可严重影响患者的视觉功能[1]。
通常选择白内障超声乳化人工晶状体植入术治疗,该术的优势是切口小、组织创伤少,且恢复快,通过将晶状体变形的物质抽吸出来改善患者的视力,但部分患者存在手术导致的眼局部炎性介质释放增多,可加重术后黄斑水肿,使得患者术后的视力恢复效果较预期值差[2]。
康柏西普是抗血管内皮生长因子的融合蛋白,有抑制病理性血管生成的作用,其联合超声乳化治疗白内障合并DME患者,可能会有效减轻黄斑区水肿,提高改善视力的效果。本研究将探讨玻璃体内注射康柏西普治疗白内障合并DME患者的效果,现报道如下。
1 资料与方法
1.1 一般资料
本研究经医院伦理委员会批准,患者及家属充分了解试验内容后签定知情同意书。选取我科2018年9月至2020年9月期间107白内障合并DME患者做为研究对象,按随机数字表法分为对照组(53例)和观察组(54例)。
其中对照组男32例,女21例,年龄(50-72)岁,平均年龄(61.37±7.90)岁;糖尿病病程(5-12)年,平均病程(8.36±1.78)年;眼部病变位侧:左眼23例,右眼30例;病变类型:皮质性白内障16例,后囊下白内障18例,核性白内障19例;观察组男31例,女23例,年龄(50-74)岁,平均年龄(62.42±7.82)岁;糖尿病病程(5-11)年,平均病程(8.58±1.60)年;眼部病变位侧:左眼24例,右眼30例;病变类型:皮质性白内障20例,后囊下白内障14例,核性白内障20例。
上述性别、年龄、糖尿病病程、眼部病变位侧等资料无统计学意义(P>0.05),具有可比性。
纳入标准:(1)白内障合并DME[3];(2)血糖水平稳定;(3)无视神经病变;(4)无合并先天性眼部疾病。排除标准:(1)眼部手术史;(2)眼部外伤史;(3)青光眼、眼内炎等眼部疾病史;(4)视网膜脱落。
1.2 方法
所有患者均接受控制血糖药物治疗。
对照组:单纯采用白内障超声乳化人工晶状体植入术。在治疗前3 d开始即使用抗菌滴眼液用于术后感染,手治疗前30 min散瞳,治疗前10 min行浸润麻醉,常规眼科治疗前消毒,使用开睑器开睑,暴露术野。在巩膜11点位置处行3.2 mm的板层切口,切口约为角膜厚度的一半,在板层下1.75处改变行刀方向,进入前房,完成自闭式透明角膜隧道切口,在前方内注射0.2 mL的粘弹剂,以15°前房穿刺刀在角膜3点位置处作辅助切口,行水分离、分层,超声乳化晶状体核,从12点位置向6点位置推进,形成纵向够潮,逐渐向深层次乳化,吸出核质乳化和残留晶体皮质,抛光后囊膜,在晶状体囊袋内注入粘弹剂后植入折叠式房型人工晶体,调整位置,切口自闭。确认前房的深度正常后,包扎术眼。
观察组:在白对照组基础上联合玻璃体内注射康柏西普,手术同对照组,术前5 d向眼内注射抗菌药物行抗感染治疗,并向玻璃体腔注射康柏西普(成都康弘生物科技,10 mg•mL-1,S20130012),药物注射前30 min需散瞳,冲洗消毒结膜囊及眼周后,于角膜后缘4 mm注射0.5 mg入康柏西普,以后每月每次向玻璃体腔给药0.5mg。
两组患者均观察至治疗后3个月。
1.3 观察指标与评价指标
记录两组视力改善率、视力、眼压、黄斑水肿程度。
(1)视力改善率:在治疗后3个月测定患者的视力,患者视力达0.5-1.0则为视力改善。视力改善率=(视力改善眼数/总眼数)×100%。
(2)最佳矫正视力(BCVA)水平及眼压:于患者治疗前(注射康柏西普前)、治疗后3个月,使用标准对数远视力表(Snellen 视力表)测定患者BCVA,以能看清眼底为下限。根据公式LogMAR=Log(1/小数视力),将小数视力转换成LogMAR视力。使用眼压测定仪(NT-530)测量眼压。
(3)黄斑水肿程度:于患者治疗前(注射康柏西普前)、治疗后3个月,使用黄斑光断层扫描测定黄斑中心凹视网膜厚度(CMT)、黄斑中心凹下脉络膜厚度(SFCT)。
(4)新生血管生长因子:于治疗前(注射康柏西普前),治疗后3个月,采集0.1 mL患者的房水标本,应用Elisa(试剂盒由普锐斯生物提供)检测血管内皮生长因子(VEGF)、胎盘生长因子(PIGF)、碱性成纤维细胞生长因子(bFGF)浓度。
1.4 统计学方法
2 结果
2.1 视力改善率对比
观察组的视力改善率为92.59%(50/54)高于对照组的79.25%(42/53)(=3.953,P=0.046)。
2.2 BCVA水平及眼压对比
治疗后3个月,观察组的BCVA水平高于对照组,眼压低于对照组(P<0.05),见表1。
2.3 黄斑水肿程度对比
治疗后3个月,观察组的CMT、SFCT的均低于对照(P<0.05),见表3。
2.4 新生血管生长因子对比
治疗后3个月,观察组的VEGF、PIGF、bFGF水平均低于对照组(P<0.05),见表4。
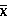
表1 两组BCVA水平及眼压对比(±SD)
注:与同组治疗前比较,*P<0.05;与对照组比较,#P<0.05。
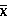
表3 两组黄斑水肿程度对比(±SD,μm)
注:与同组治疗前比较,*P<0.05;与对照组比较,#P<0.05。
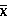
表4 两组新生血管生长因子对比(±SD,pg·mL-1)
注:与同组治疗前比较,*P<0.05;与对照组比较,#P<0.05。
3 讨论
白内障是因代谢异常、局部营养障碍等原因导致的晶状体代谢紊乱,DMA是因血糖代谢紊乱,导致视网膜微循环病变,眼底黄斑区出现炎性反应,液体渗入后形成水肿,导致视网膜病变[4]。白内障合并DMA的的致盲风险更高,故因积极采取治疗。
临床常选择超声乳化人工晶状体植入术治疗白内障合并DMA,可将晶状体和皮质击碎为乳糜状后吸出,再置入人工晶体,可一定改善患者的视力[5]。但因手术会导致眼局部释放前列腺素等炎性介质增多,视网膜毛细血管的通透性增加,以及血浆内的蛋白成分以及其他成分渗出增多,聚集在黄斑区,继而加重黄斑区水肿,影响手术恢复视力的效果[6]。已有研究证实,玻璃体内的VEGF与黄斑水肿相关[7],而康柏西普有抑制血管新生的作用,在玻璃腔内注射康柏西普可能会有效缓解白内障合并DMA患者的黄斑水肿程度,提高手术恢复视力的效果。
VEGF为促血管生长因子,可加快眼部血管内皮细胞增殖,增加视网膜新生血管量和血管通透性;PIGF可诱导内皮细胞增殖,刺激病理性新生血管生成,并能促进内皮细胞及单核细胞增殖,增加血管渗漏;bFGF与VEGF有类似生物学功能,可促进视网膜新生血管生成[8]。
本研究中,观察组的视力改善率、BCVA高于对照组,眼压、VEGF、PIGF、bFGF、CMT、SFCT水平低于对照组,说明玻璃体内注射康柏西普治疗可减轻白内障合并DME患者的脉络膜血管扩张,减轻黄斑水肿,降低眼压,改善视力。因白内障合并DME患者的高血糖可引起眼部微血管损害,导致视网膜微循环受损导致组织缺氧,术后房水中的VEGF水平增高,可增加血管的通透性,破坏血-视网膜屏障,可加速视网膜病变和黄斑水肿;以及超声乳化手术后眼内前列腺素等炎症介质释放增多,血-视网膜屏障及血-房水屏障被破坏,视网膜的毛细血管通透性增加,血浆的多种成分渗出聚集在黄斑区[9],导致黄斑区水肿,降低视力,CMT、SFCT升高。
康柏西普可竞争性抑制VEGF与受体结合,进而阻止VEGF家族受体的激活,抑制内皮细胞增殖和血管新生。在超声乳化手术前即向玻璃体腔内注射康柏西普,注射后可迅速穿透视网膜全层,抑制玻璃体内VEGF的活性及表达,减轻或消退视网膜上的病理血管增生,还可使病理血管萎缩,减少黄斑区血管渗漏。再行超声乳化手术治疗,将浑浊的晶体和皮质击碎为糜状,吸出乳化的核质和晶体皮质,并植入人工晶体,可使屈光介质恢复透明,促进视力恢复。术后向玻璃体腔内注射康柏西普,可降低眼部毛细血管通透性,减少血浆渗漏出蛋白质以及非蛋白质物质,从而减轻患者黄斑水肿,衡眼部渗透压,并抑制视网膜的增厚,有效改善患者视力。欧舟[10]认为玻璃体内注射康柏西普也有助于降低术中新生血管的剥离,减少对视神经的破坏,并加快眼底的渗出液吸收,减轻黄斑水肿,支持本研究结果。
综上所述,玻璃体内注射康柏西普治疗可减轻白内障合并DME患者的脉络膜血管扩张,减轻黄斑水肿,降低眼压,改善视力。本研究不足之处在于:本研究中无应用药物后的不良反应、手术后的并发症,以及DME的症状缓解时间等指标,在未来的研究中可补充不良反应、并发症以及DME的症状缓解时间等指标,以完善研究内容。
1 刘彩红. 2型糖尿病患者白内障术后黄斑水肿发生情况及危险因素分析[J]. 中国基层医药, 2019, 26(4): 449-452.
2 赵思婕, 余芝红, 李娜, 等.糖尿病患者行白内障超声乳化术后黄斑区视网膜厚度的变化[J]. 中华全科医学, 2018, 16(11): 1796-1799.
3 李海凌.《中华眼科学》(第3版)一书出版[J].临床眼科杂志, 2017:412.
4 朱娟, 刘静, 田蕴霖. 糖尿病眼底病变患者白内障术后黄斑水肿和视力情况[J]. 国际眼科杂志, 2018, 18(12): 2231-2234.
5 陈贞. 超声乳化白内障手术对剥脱综合征黄斑水肿影响的研究[D]. 大连医科大学, 2019: 6-32.
6 胡梅. 不同方法治疗增生性糖尿病视网膜病变合并白内障的疗效比较[J] 国际眼科杂志, 2017, 17(2): 281-283.
7 李佳, 张雪彤, 王继红. 抗血管内皮生长因子治疗对黄斑水肿患者脉络膜厚度的影响[J]. 眼科, 2019, 28(6): 454-457.
8 欧玉仑, 周小平, 谢丽莲, 等.抗VEGF联合激光治疗视网膜静脉阻塞合并黄斑水肿[J]. 国际眼科杂志, 2019, 19(7): 1162-1165.
9 文燕, 张晓城. 合并糖尿病白内障患者术后黄斑水肿与其房水中VEGF、白细胞介素因子的相关性分析[J]. 临床误诊误治, 2020, 33(7): 89-93.
10 欧舟, 王沁, 蒋洁, 等.玻璃体腔注射康柏西普联合PPV治疗增殖型糖尿病视网膜病变[J]. 国际眼科杂志, 2021, 21(6): 986-990.
Effect of intravitreal injection of Conbercept in the treatment of patients with cataract and DME and the mechanism of its effect on angiogenesis in aqueous humor
Zhang Kang-jie*, Ding Xiang-qi, Zhao Xiao-jin, Pu Yong-hu
(Cataract Third Ward, Zhengzhou Second People's Hospital, Zhengzhou 450000, China)
To investigate the effect of intravitreal injection of Conbercept in the treatment of patients with cataract and diabetic macular edema (DME).A total of 107 cataract patients with DME in our department from September 2018 to September 2020 were selected and divided into the control group and the observation group according to the random number table method. The control group 53 cases only underwent phacoemulsification and intraocular lens implantation. For observation group 54 cases were combined with intravitreal injection of Conbercept on the basis of the control group, and the visual acuity improvement rate, best corrected visual acuity (BCVA) level, intraocular pressure, macular edema degree, and neovascular growth factor were compared between the two groups.The visual acuity improvement rate of the observation group was 92.59% higher than that of the control group (P<0.05), the BCVA level was higher than that of the control group, and the intraocular pressure was lower than that of the control group (P<0.05). The vascular endothelial growth factor( VEGF) (P<0.05), placental growth factor (PIGF), and basic fibroblast growth factor (bFGF) levels of the observation group were lower than those of the control group (P<0.05). The observation group’s macular foveal retinal thickness (CMT) and sub-macular foveal choroidal thickness (SFCT) were lower than the control (P<0.05).Intravitreal injection of Conbercept can reduce choroidal vasodilation in patients with cataract and DME, reduce macular edema, lower intraocular pressure, and improve vision.
Diabetic macular edema; Cataract; Conbercept; Phacoemulsification.
张康杰,男,住院医师,主要从事白内障临床工作,Email:jklcdsfs@163.com。
(2021-8-31)
