健康体检人群结肠镜检查前肠道准备质量的影响因素分析
2022-07-19杨英姿吕琼王非李玉梅
杨英姿 吕琼 王非 李玉梅
《中国结直肠癌筛查与早诊早治指南》推荐普通人群每5~10年进行1次高质量的结肠镜检查,有助于降低结肠癌的发生率[1]。因此在体检人群中推广结肠镜检查是有必要的。对于无症状健康体检人群,以筛查为目的的结肠镜检查尤为注重肠道准备质量,高质量的肠道准备可有效减少结肠息肉的漏诊率[2]。本研究以体检中心无临床症状的健康体检人群为研究对象,通过横断面调查,分析了结肠镜受检者肠道准备情况及其影响因素,可为改善结肠镜检查肠道准备流程及方法提供参考。
1 对象与方法
1.1 调查对象
选取2020年5—12月在体检中心接受结肠镜检查者525例为研究对象。纳入条件:年龄≥18岁;认知及语言功能正常;心肺功能正常;知情同意。排除条件:无法耐受未能完成检查者;自行取消检查者。患者一般资料见表1。
1.2 调查内容与方法
1.2.1 调查内容 本研究采用横断面研究,采用问卷调查法收集资料,①一般资料:姓名、住院号、性别、年龄、身高、体质量、有无腹部手术史、有无便秘史、有无接受过结肠镜检查史、检查方式等。②肠道准备相关信息[3]:术前2 d饮食内容,术前1 d晚餐内容,术前1 d晚餐量,禁食时间,服药后间隔时间,服用泻药时饮水量,呕吐情况,服药后有无运动,首次排便时间,排便次数,末次排便性状,排便习惯。
1.2.2 调查方法 调查问卷收集由体检中心护士在结肠镜检查前5~10 min发放,并告知受检者研究目的及意义,获得知情同意。问卷当场发放当场收回,发放问卷共525份,共回收525份,问卷有效率100%。
1.3 观察指标
采用波士顿肠道准备评分量表(Boston bowel preparation scale,BBPS)[4],该量表已得到广泛的验证和推广使用。总分为0~9分。该评分法将全结直肠分为3段:右侧结肠(包括盲肠和升结肠)、结肠横切面(包括肝和脾曲)和结肠左侧(包括降结肠、乙状结肠和直肠)。每个肠段按0~3分4个等级来记分:0分,肠腔内存在无法清除的固体粪便,无法看清肠黏膜;1分,可以看清部分黏膜,但由于染色、残留粪便和/或不透明液体,结肠段其他区域不能很好的看到;2分,少量残留染色、小块粪便和/或不透明的液体,但结肠段黏膜清晰可见;3分,结肠段全黏膜清晰可见,无残留染色、小块粪便或不透明液体。肠道准备不合格的判断标准:总分<6分或其中一节段结肠评分<2分。BBPS评分方法由2名内镜中心医护人员按照BBPS量表条目在结肠镜检查过程中评价,取两者均值作为最后评分并记录。
1.4 统计学方法
采用双人核对录入法将调查数据录入Excel软件,使用SPSS 25.0统计学软件进行数据分析。计数资料计算百分率,组间率的比较采用χ2检验或Fisher确切概率检验;计量资料用“均数±标准差”表示,组间均数比较采用t检验;以单因素分析中有统计学意义(P<0.05)的项目为变量纳入Logistic回归模型进一步进行多因素分析。以P<0.05为差异具有统计学意义。
2 结果
2.1 健康体检者结肠镜检查肠道准备情况
健康体检者结肠镜检查BBPS评分均分为6.16±1.11分,肠道准备合格361例,占68.8%;不合格164例,占31.2%。
2.2 影响健康体检者结肠镜检查肠道准备不合格的单因素分析
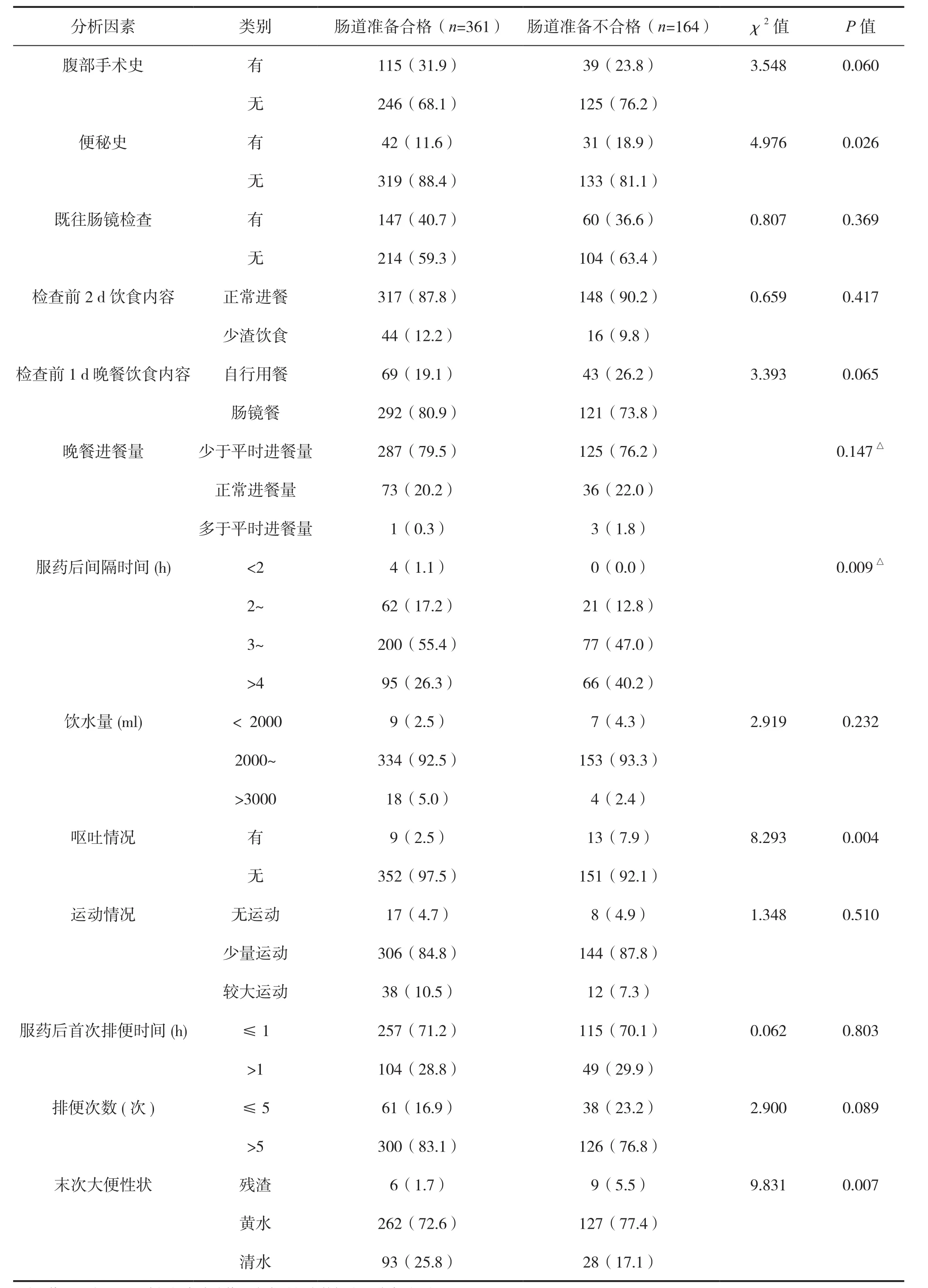
结果显示,健康体检者便秘史、服药后间隔时长、服药后出现呕吐以及末次大便性状在肠道准备合格方面比较差异具有统计学意义(P<0.05),见表1。
2.3 健康体检者结肠镜检查肠道准备不合格的多因素分析
以肠道准备是否合格为因变量,将表1中单因素分析筛选出的4个影响因素赋值后作为自变量,进行Logistic回归分析,变量赋值表见表2。结果显示,便秘史、服药后间隔时间、呕吐情况、末次排便性状影响肠道清洁效果的主要因素(P<0.05),见表3。
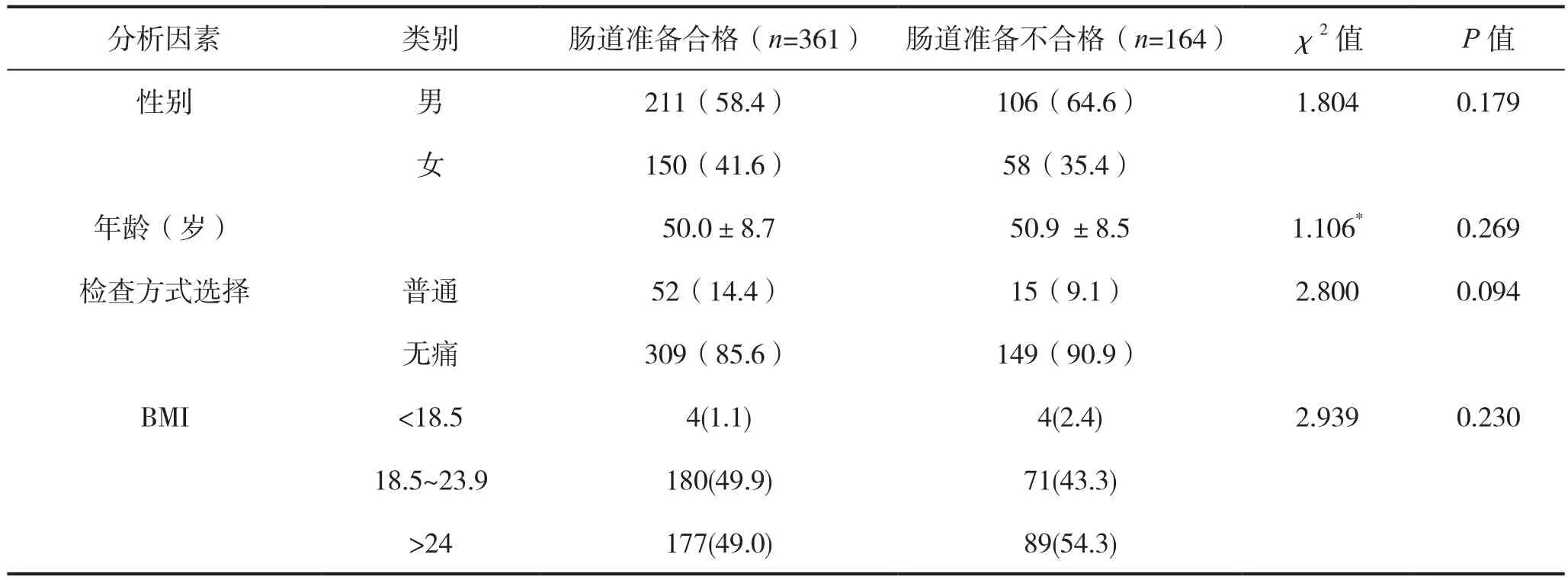
表1 影响结肠镜检查者肠道准备合格的单因素分析

表2 变量赋值表
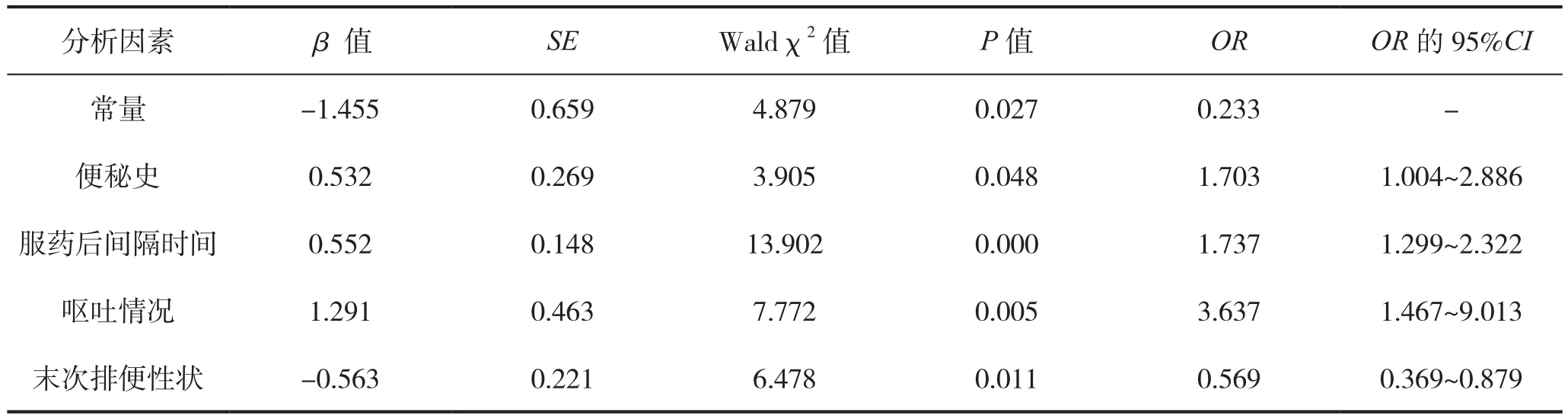
表3 影响结肠镜检查者肠道准备合格的 Logistic 回归分析
续表
3 讨论
3.1 健康体检人群肠道准备质量较低
随着健康管理理念的大力推广以及胃肠镜检查的普及,健康体检人群对胃肠镜检查的需求日益增加。高质量的肠道准备能提升结肠镜检查的诊断准确性。若肠道准备不合格,患者肠腔内残留的粪渣覆盖在肠黏膜表面不仅会影响检查医生的观察,也会掩盖病变部位引起漏诊。肠道准备特别差,也会增加患者反复服药的痛苦甚至需要重复检查所带来的身心及经济负担。本研究中健康体检人群肠道准备合格率为68.8%,低于国内指南[1]中推荐的良好肠道准备合格率80%以上,远低于欧洲胃肠内镜学会 (ESGE) 质量委员会推荐的肠道准备最低合格率90%[5],同时与文献[6]报道的医院门诊患者的肠道准备质量相比,也仍有差距。
3.2 肠道准备影响因素分析
3.2.1 便秘史 文献报道[7],慢性便秘与肠道准备质量不佳密切相关,与本研究结果一致。有国外学者提出[8]每周排便次数小于3次、排便干硬会增加肠道准备不充分的风险。其主要原因,便秘者胃肠蠕动较差,肠内容物无法排空以及对泻药的敏感性缺乏。目前,健康成年人中便秘的患病率高达10.9%[9],而本研究中有便秘史的受检者也占比13.9%,由于体检中心采用统一标准的肠道准备方案,便秘者肠道准备质量无法得到改善。不同人群的个性化肠道准备方案已在住院及门诊检查患者中推广应用[10-11],在体检中心该方案也同样适用。指南[12]推荐有便秘者采用4LPEG方案及使用促胃肠动力的药物,同时控制检查前3 d进食种类来提升肠道准备质量。席筱厚等[13]使用3LPEG联合橄榄油也能有效改善慢性便秘患者的肠道准备质量。另文献报道[14],标准化内容的低渣饮食能简化肠道准备流程并提高肠道准备清洁效果。因此,根据体检中心特色,可改变检查前用药方案以及配置标准化低渣饮食套餐来个性化制订便秘者的肠道准备方案。
3.2.2 服药后间隔时间 本研究结果示,体检者服药后间隔时间越长,肠道准备质量越不佳。本结果与张媛媛等[15]研究一致。据中国消化内镜诊疗相关肠道准备指南[12](2019,上海) 推荐于结肠镜检查前 4~6 h 服用药物为最佳。在体检中心,造成服药后间隔时间延长的主要原因为:体检者主观上服药依从性低;客观上检查等候时间延迟。改进方案可以通过多样化宣教[16]以及优化肠道准备流程[17]来有效提高肠道准备合格性。
3.2.3 呕吐 患者服药过程中出现呕吐,会明显降低肠道准备质量。患者呕吐以后,服用泻药的量不足,无法达到有效清肠效果[18]。造成患者呕吐的原因基本为对药物的适口性差。增加使用口感较好的泻剂以及使用辅助剂(如橙汁、口香糖等)可以提高药物服用的适口性,减少呕吐和腹胀,以及增加重复肠道准备的意愿,同时也能改善患者的整体体验感[19]。
3.2.4 末次排便性状 本研究结果示,末次排便性状越清,无残渣,肠道准备质量越好。与张自美等[20]研究结果一致。末次大便性状能较好地反应出大便排空的情况,是判断肠道准备质量的关键步骤。而首次排便的时间、排便的次数在本研究中并未体现出相关。排便次数及排便量容易受人为判定因素干扰,无法作为准确判断肠道准备质量的手段,因此,临床护理人员在评估肠道准备质量时应注重末次大便性状的评估,而不必追求排便次数。本研究操作过程中,评价大便性状时,采用对比彩图形式,得到了体检者广泛好评。末次大便性状对比彩图直观、清晰的反映了体检者检查前最后一次大便的性状,便于护理人员评估和判断肠道准备情况。
综上所述,健康体检人群结肠镜检查前肠道准备合格率低于医院门诊检查人群。影响体检人群肠道准备的主要因素有便秘史、服药后间隔时间、服药后呕吐及末次排便性状。建议临床护理人员在检查前做好充分评估,有效识别危险因素,采取不同解决方法,开展个性化健康教育,从而提高肠道准备的合格率。本研究有以下局限性:①本研究是单中心无症状健康人群横断面研究,人群单一,身体基础状况良好,社会层次水平较高,可能对结果产生偏倚。②没有考虑可能对肠道准备质量产生负面影响的其他疾病,如糖尿病、肝硬化、有神经系统疾病史等,可以在以后的研究中作深入分析。
