骨外粘液样软骨肉瘤的病理与影像学特点
2022-07-19冯晨雅罗振东林炯彬秦耿耿陈卫国
冯晨雅,范 惟,罗振东,林炯彬,秦耿耿,陈卫国
1南方医科大学南方医院放射科,广东 广州 510515;2南方医科大学第三附属医院影像诊断科,广东 广州 510630;3香港大学深圳医院放射科,广东 深圳518000
骨外粘液样软骨肉瘤(EMC)是一种罕见的软组织肿瘤,占所有软组织肉瘤的3%,具有多方向分化的特点[1],其影像表现缺乏特征性,术前诊断困难,容易误诊。目前国内外对该病的报道以个案报道为多[2-5],缺乏对该病影像学表现的归纳及其与病理对应关系的分析。本文以此作为出发点,回顾性收集5 例经病理证实的EMC,结合文献复习,总结分析其临床、影像及病理资料,建立影像学特点与病理结构之间的联系,旨在加深读者对此病的认识,以提高诊断正确率。
1 资料与方法
1.1 一般资料
回顾性收集2012年1月~2020年1月就诊于南方医科大学南方医院、南方医科大学第三附属医院及香港大学深圳医院的EMC患者。纳入标准:经手术病理证实为EMC者,且临床及影像学资料无骨质受累证据;有完善病历资料;有数字X线摄影(DR)、CT、MRI一种或一种以上的影像学资料。排除标准:经阅片分析确认病灶累及骨质,且无基因检测证实其起源自骨外者;影像学资料图像质量不佳者。本研究获南方医科大学南方医院伦理委员会批准豁免患者知情同意(伦理审查批件号:NFEC-2021-290)。最终共收集EMC患者5例,其中男性3例,女性2例;年龄39~73岁,中位年龄44岁。5例EMC患者的临床症状及体征(表1),全部患者均行病灶切除术。
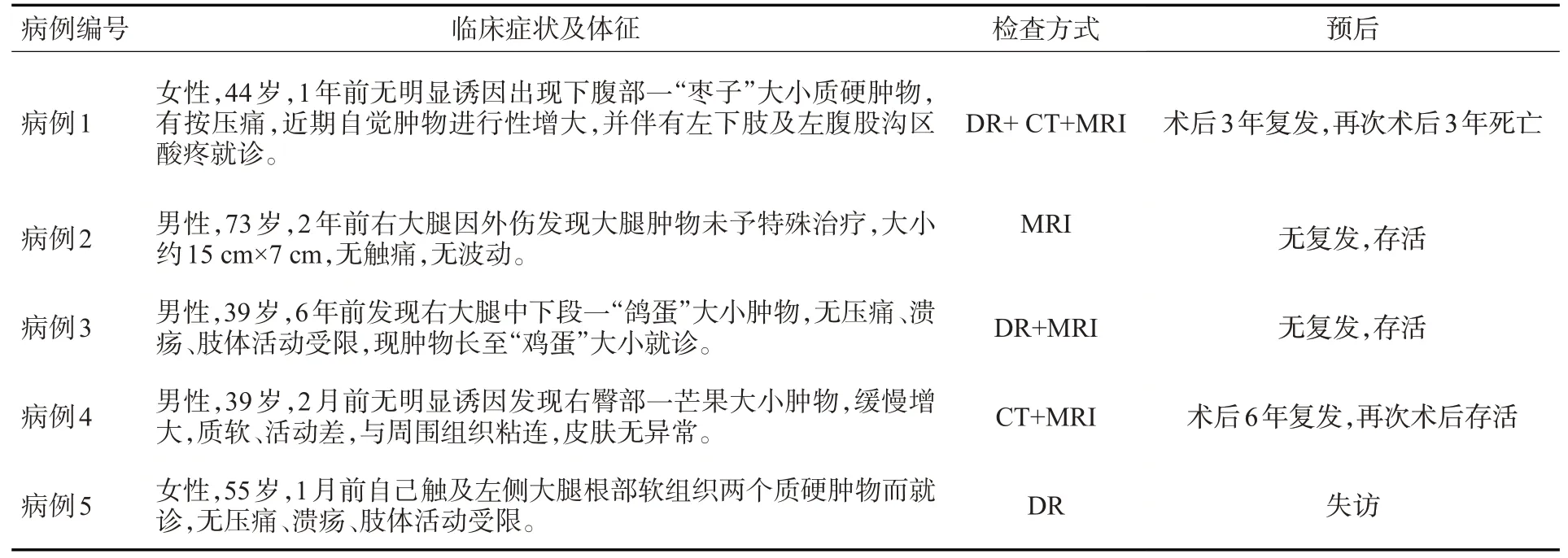
表1 5例EMC患者的临床症状及体征Tab.1 Clinical symptoms and signs of the 5 cases extraskeletal myxoid chondrosarcoma
1.2 检查方法
5例EMC患者中,3例行X线平片检查,2例行CT检查,均行碘海醇增强扫描检查,4例行MRI检查,均行Gd-DTPA 增强扫描检查。X 线平片检查采用GE Revolution XR/d型800 mA数字化X线机。CT检查采用Siemens单螺旋CT扫描,层厚1 mm。MRI检查采用Siemens Somatom 1.5 T超导型及Philips achieva 1.5 T超导型MR扫描仪。病理检查:所有病例标本均常规行HE染色及免疫组织化学检查。
1.3 图像分析
由2名高年资放射科诊断医师(1名副主任医师和1名主治医师)在不知晓病理结果和既往诊断结果的前提下进行回顾性阅片,观察肿瘤部位、形态、大小、边界、密度或信号、有无钙化或骨化、强化等特点,意见不一时两人讨论最终达成一致意见。
2 结果
5例EMC患者共7个病灶,其中2例为多发,各包含2个病灶。位于大腿者3例,位于臀部、前下腹壁软组织各占1例。5例患者病程均相对较长。
2.1 X线表现
3例患者的X线平片中,1例位于左侧前下腹壁软组织者表现为不规则形肿块,病灶内可见斑片状稍高密度影(图1A);2例位于大腿者均表现为密度均匀、边界清晰的软组织肿块(图2A)。
2.2 CT表现
2例患者(共3个病灶)CT显示:1例位于前下腹壁软组织者呈分叶状软组织肿块,大小约8.9 cm×5.9 cm×8.5 cm,实性部分CT值约38 Hu,密度不均匀,其内可见斑点状、结节状钙化影,呈局灶性分布(图1B),增强扫描病灶明显不均匀强化,可见片状无强化低密度区(图1C);1例右臀部2个病灶呈类圆形稍低密度的相邻独立肿物,大小分别为1.6 cm×2.2 cm、1.4 cm×1.9 cm,病灶内密度均匀,CT值约为20 Hu,增强扫描2个病灶均呈明显均匀强化;3个病灶中均未见明确出血密度。
2.3 MRI表现
4例患者共5个病灶,其中4个呈分叶状,1个呈卵圆形;T1WI上各病灶均呈等、稍低信号(图1D、图2B、图3A),T2WI上呈不均匀明显高信号(图1E、图2C、图3B),其内可见长T1短T2条索状分隔;4例病灶内见散在结节状、斑点状长T1短T2信号;3例患者行DWI检查,均呈明显高信号;增强扫描1例呈边缘明显强化(图3C),3例(4个病灶)呈小叶状、结节状明显强化(图1F、图2D),其内分隔可见明显强化。
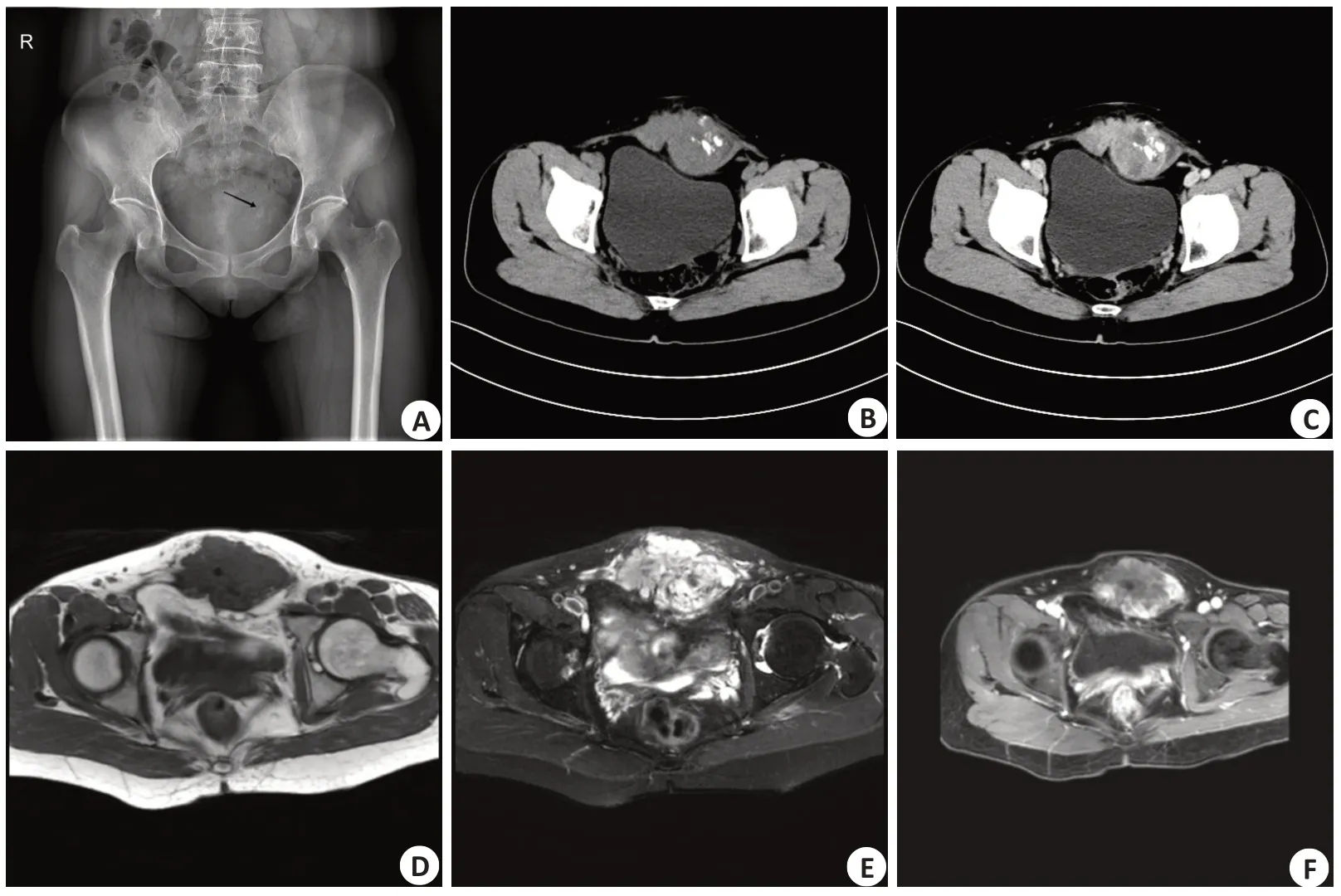
图1 患者前下腹壁EMC的影像学表现Fig.1 Imaging of extraskeletal myxoid chondrosarcoma of the anterior inferior abdominal wall.

图2 患者右侧大腿中段占位性病变(黑箭头)Fig.2 Mass in the right mid-thingh of the patient(black arrow).

图3 右大腿中段软组织占位,TIWI呈稍低信号,T2WI呈混杂高信号,增强扫描呈明显不均匀强化Fig.3 The tissue lesion in the right-mid-thigh with slightly low signal on T1WI and mixed high signal on T2WI,as well as obvious uneven enhancement on enhanced scan.
2.4 病理表现
大体标本肉眼观察,本组5例7个病灶,其中6个病灶呈多分叶状,1个病灶呈卵圆形;大部分病灶有假包膜,边界清晰,切面呈多结节状伴粘液感。光镜下,瘤细胞呈梭形、短梭形或星芒状分布,细胞大小不一,有一定异型性,核深染,可见核分裂象,纤维组织内瘤细胞弥漫浸润,局部呈条索状排列,间质呈粘液样。免疫组化:所有病灶Vim、S-100均为阳性,CK均为阴性,位于下腹壁者Ki-67为15%,其余4例均小于10%。
3 讨论
EMC是一种低度恶性的软组织肿瘤,其发病率极低,约占软组织肉瘤的3%[6]。尽管该诊断术语中包含“软骨肉瘤”一词,但其与真正的软骨肉瘤并无明显关系[7]。世界卫生组织软组织肿瘤分类(2020版)将其归为不能确定分化的恶性肿瘤,多发于40~60岁的成年男性[8]。有文献报道EMC多发生在四肢近端深部软组织,以大腿多见,主要位于骨骼肌、肌腱等,也可见于躯干、头颈部、脊柱旁、腹部、腹膜后等部位,多与骨组织关系不密切,少部分邻近肿瘤骨质可受累[7,9]。本组5例病例中,男女比例为3∶2,中位年龄为44岁,3例病灶位于大腿软组织(60%),2例位于躯干(40%),尽管病例数较少,但整体显示出与文献报道大致一致的趋势。文献报道EMC的临床表现主要为缓慢生长的软组织肿块,症状一般不明显;若压迫相邻神经组织,可引起局部酸胀不适或功能障碍,若肿瘤侵犯邻近骨质,疼痛症状可非常显著[1,10]。本组仅1例腹部EMC患者以病灶进行性增大伴邻近区域酸痛就诊,其余病例均无明显症状,仅因扪及肿块而就诊,亦与文献报道相符。
病理检查肿瘤大体多呈分叶状,有假包膜,边界清晰,切面呈多结节状,并伴有粘液感。光镜下,肿瘤主要由大量黏液成分及软骨母细胞组成,肿瘤细胞体积较小,胞核深染,胞浆丰富且嗜酸性,胞核小且核分裂象少见;肿瘤细胞呈条索状排列,纤维组织将瘤体分隔呈多个小叶状结构,小叶周边细胞数量常较中心部位丰富,中心区域的细胞具有胞浆空泡,并形成软骨母细胞样陷窝。文献报道EMC的免疫组化表型并无特异性,除波形蛋白始终呈阳性表达外,部分可阳性表达S-100、Syn、NSE及Ki-67[11]。高级别EMC常表达较高的Ki-67活性,提示肿瘤细胞有丝分裂活性高,预后不良[1,8,10]。本组5例均行免疫组化,全部病例Vim、S-100(+)、CK(-),1例死亡病例(病例1)Ki-67为(+,15%),与文献报道相符。
值得指出的是,骨骼与EMC不能通过临床、显微镜特征或免疫组化表型区分,只能通过其起源部位进行诊断。EMC以NR4A3基因的融合转录变异为特征,尤以t(9;22)(q22;q12)与EWSR1基因融多见,迄今为止,涉及NR4A3并引起相应基因表达的基因融合仅在EMC中有报道,因此被认为是该病的标志[12]。
X线平片对发生于深部软组织而不累及邻近骨组织的EMC,仅显示为边界清晰或不清晰的稍高密度软组织肿块,若EMC侵犯邻近骨组织,或瘤体出现钙化,X线平片可见相应的骨质破坏或高密度钙化影,而CT能清晰显示其细节表现:EMC多呈分叶状改变,与肿瘤的多结节组成有关,CT平扫肿块密度常较低,密度低于肌肉组织而高于水,认为其与肿瘤内存在丰富的黏液基质有关[1,10],瘤内可出现低密度坏死区及稍高密度的出血灶,CT增强扫描可见环形强化及结节状强化[13]。本组病例中,3例DR者仅表现为边界清晰(n=2)或边界不清(n=1)的稍高密度影,其中后者内可见致密钙化影,2例CT者均表现为分叶状肿块影,其密度较正常肌肉稍低,肿块内可见多个等密度条索状分隔影将瘤体分为多个结节状,其中位于下腹部者病灶内可见无强化更低密度影,考虑为坏死区,而2例病灶均未见明确出血密度,基本与文献报道相符。
现有文献对EMC内是否出现钙化报道不一。有学者认为发生在肺的EMC其内环状钙化是诊断与鉴别诊断的关键点[14],亦有报道认为EMC为黏液丰富的肿瘤,一般不伴有钙化[15]。本组1例位于左下腹壁的EMC,其X线及CT均能清晰显示瘤体内结节状、斑点状高密度钙化影。我们认为EMC瘤内的软骨样基质是钙化形成的基础,且该病病程较长,是否可因瘤内感染等原因而促进钙化的形成仍未可知,需更多病例验证。
EMC肿块的典型外观为分叶状,由内部纤维间隔的胶状结节组成[6,16]。有学者报道,EMC的体积与瘤体出现分叶征象成正相关[17]。本组5例7个病灶中,仅1例呈边界清晰的类圆形病灶,而其余病灶呈分叶状,基本与上述文献报道一致。
MRI能显示肿瘤范围、边界及与周围肌肉和血管、神经的关系,是诊断软组织肿瘤的重要影像手段[18]。EMC的MRI表现通常为分叶状、囊实性肿块,T1WI 呈等或低信号,瘤内如有出血灶则为小片状稍高信号影;T2WI 抑脂序列呈混杂高信号,其间可见粗细不均的条索状低信号纤维影,将肿瘤分隔成小叶状、结节状,这一表现具有一定特征性,与组织病理学结构有较好的对应关系。增强扫描瘤体强化程度与其黏液样基质含量密切相关,肿瘤周缘及内部分隔可呈线性、环形强化,此表现亦具有诊断意义,肿瘤实性部分可呈小叶状、结节样强化,而黏液样基质丰富区域则表现出无强化或轻微强化[16]。本组4例MRI检查,增强扫描,1例呈边缘明显强化(图3C),3例(4个病灶)呈小叶状、结节状明显强化(图1F、图2D),其内分隔均可见明显强化;但无论是何种强化形态,其瘤体不同区域显著强化的特性均说明EMC实性部分血供丰富[19]。
EMC主要需与下列疾病相鉴别:(1)粘液样纤维肉瘤:老年患者居多,60~80岁为其发病高峰,病灶多数位于四肢躯干浅筋膜下,而少见于深部肌组织或肌间隙;CT 三期动态增强扫描可呈延迟强化,肿瘤侵犯筋膜MRI增强扫描中出现“筋膜尾征”[20];光镜下肿瘤以梭形细胞为主,缺乏束状上皮细胞样细胞及软骨分化。(2)皮肤肌上皮瘤和恶性肌上皮瘤:发病年龄范围广,儿童至老年患者均有,无性别差异;临床多表现为边界清晰缓慢生长的无痛性肿块,多发生于四肢和头颈部,也可累及躯干;光镜下可见瘤细胞呈梭形、上皮样等,粘液基质及软骨或骨性分化亦可见;免疫组化显示AE1/AE3和S-100蛋白共同表达[21]。(3)骨外间叶型软骨肉瘤:高度恶性软骨类肿瘤,多发生于肌肉组织,以下肢及头颈部好发,常见于30~50岁女性;由未分化的软骨岛组成,CT可见不同形态钙化,弓环状钙化是重要征象;与EMC相比,骨外间充质软骨肉瘤可在MRI上表现为结节状高信号,增强扫描弥漫性或结节状强化,此点可与EMC鉴别[1,22]。
综上所述,EMC的发病率极低,大体病理肿块多为边界清晰的分叶状肿块,切面常呈结节状,与影像学病灶的形状相符。光镜下,EMC的特征是丰富的粘液样基质和均匀的细胞相互连接,并可见条索状纤维组织,在CT、MR中,肿瘤多为粘液样改变的密度与信号,同时病灶内可见到分隔样改变。出现以下特征可提示EMC的诊断:好发于40~60岁的成年男性,以大腿深部软组织多见;病灶多呈分叶状改变,尤以体积大者明显;CT上密度较低,低于肌肉组织,但高于水,与瘤内含丰富粘液样基质有关,其内钙化较罕见;MRI上T1WI多为等或低信号,T2WI呈明显不均匀高信号,同样也与瘤内含丰富粘液样基质有关,常可见低信号的纤维组织分隔;CT与MRI增强扫描肿瘤实质部分与瘤体周缘及内部分隔强化显著,周边及分隔强化具有一定特征性,以MRI增强扫描更明显。EMC的最终确诊仍需病理及免疫组化结果,免疫组化染色波形蛋白为EMC 唯一恒定阳性的指标,对EMC有提示意义;鉴别骨骼与骨外粘液样软骨肉瘤,还需荧光原位杂交分析、PCR等分子检测方法。
