肥胖与非肥胖患者在全身麻醉腹腔镜胆囊切除术中视神经鞘直径的变化
2022-07-18谈应华
谈应华,沙 轶
(解放军庐山康复疗养中心麻醉科,江西 九江 332000)
胆囊结石是临床常见的疾病,发病原因尚不十分清楚,目前研究多认为与机体代谢异常与生活作息有关。腹腔镜下手术是目前治疗胆囊结石一种常见有效的方法,具有创伤小、恢复快、术后美观等特点[1]。但术中需使用到二氧化碳气腹,将会导致患者颅内压的升高[2]。有研究[3]表明肥胖患者在腹腔镜手术中腹内压、气道压均较正常体重患者更高,将可能增加气腹对患者颅内压的影响。但气腹对全身麻醉下胆囊切除术中肥胖与非肥胖患者颅内压的影响是否有不同,目前尚未见报道。因此本研究将采用超声测量视神经鞘直径(ONSD)技术,观察肥胖与非肥胖患者腹腔镜胆囊切除术中ONSD的变化,以评估其颅内压的变化。
1 资料与方法
1.1 一般资料
选择2019年1月至2021年6月在解放军庐山康复疗养中心择期行全身麻醉下腹腔镜胆囊切除术的患者40例,年龄(18±64)岁,ASA Ⅱ级。排除标准:患者既往或者现在患有眼科疾病、术前颅内高压、心肺功能不全、对麻醉药过敏、拒绝参加试验者。将40例患者按体重指数(BMI)分为肥胖组(O组,BMI≥28 kg·m-2)20例和非肥胖组(N组,BMI<28 kg·m-2)20例。本研究通过医院伦理委员会审核批准,患者或家属均签署知情同意书。
1.2 麻醉方法
所有患者术前常规禁食禁饮8 h,入室后监测无创血压(NIBP)、心电图(ECG)和脉搏血氧饱和度(SpO2),连接麻醉深度(BIS)监测仪。麻醉诱导:静注咪达唑仑0.05 mg·kg-1、丙泊酚2 mg·kg-1、舒芬太尼0.5 μg·kg-1,罗库溴铵0.6 mg·kg-1,待肌松起效后行气管插管。术中采用容量控制通气模式,设置潮气量8 mL·kg-1,I:E 1:2,RR 8~20次·min-1,维持呼气末二氧化碳分压(PETCO2)在(35±45)mmHg(1 mmHg=0.133 kPa)。麻醉维持:采用全凭静脉麻醉,泵注丙泊酚4~8 mg·kg-1·h-1、瑞芬太尼0.1~0.2 μg·kg-1·min-1,术中维持BIS 40±60。2组患者术中气腹压均设置为12 mmHg。手术期间维持血压和心率变化幅度不超过入手术室基础值的20%。手术结束时停止泵入麻醉药,常规拮抗,待患者符合拔管指针时拔出气管导管,清醒后送回病房。
1.3 ONSD的测量
由受过超声培训人员对每位患者双眼ONSD进行测量。测量采用高频线阵探头,患者取平卧位,头居中,将超声探头放置在患者眼睑之上,上下调整角度进行扫描,显示出最清晰图像后保存,使用超声中的测量工具,测量眼球后3 mm处的ONSD(图1)。双眼取平均值记录。
1.4 观察指标
比较2组患者的性别、年龄、手术时间、气腹时间;观察2组诱导前即刻(T0)、切皮前即刻(T1)、气腹后30 min(T2)、气腹后1 h(T3)、放气后10 min(T4)、出手术室前即刻(T5)平均动脉压(MAP)、心率(HR)、ONSD,T1—T4时呼气末二氧化碳分压(PETCO2)、气道峰压(Ppeak)的变化;记录2组术后1 d恶心呕吐、头痛发生情况。MAP、HR、ONSD,T1—T4时PETCO2、Ppeak,记录术后1 d恶心呕吐、头痛发生情况。
1.5 统计学方法
2 结果
2.1 一般资料比较
2组患者的性别、年龄、手术时间及气腹时间比较差异无统计学意义(P>0.05),见表1。

表1 2组患者一般资料比较
2.2 MAP、HR比较
2组患者术中各时间点MAP、HR比较差异无统计学意义(P>0.05),见表2。
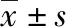
表2 2组各时点MAP、HR值比较
2.3 PETCO2、Ppeak比较
与T1时点比较,T2—T4时点2组PETCO2以及T2—T3时点Ppeak均明显升高(P<0.05);与N组比较,O组T2—T3时点Ppeak亦明显增大(P<0.05)。见表3。
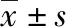
表3 2组各时点PETCO2、Ppeak值比较
2.4 ONSD值比较
与T0时点比较,T2—T5时点2组ONSD均明显增大(P<0.05)。与N组比较,T2—T5时点O组ONSD亦明显增大(P<0.05)。见表4。

表4 2组各时点ONSD值比较
2.5 术后不良反应比较
2组术后1 d恶心呕吐、头痛发生率比较差异无统计学意义(P>0.05),见表5。

表5 2组术后1 d恶心呕吐、疼痛发生情况比较
3 讨论
颅内压是颅腔内容物对颅腔壁上所产生的压力,其增高将会影响脑灌注压,甚至造成脑缺血、脑疝等严重并发症[4]。目前在颅脑外科手术中对颅内压关注较多,其他手术中由于颅内压测量的不便,目前的关注和研究是不足的。
视神经鞘是脑组织3层脑膜延续下来包绕视神经周围所形成,其内同样含有脑脊液,并且与颅内蛛网膜下腔相通,因此颅内压力改变可经过脑脊液传导作用使得视神经鞘直径发生动态变化[5]。因此可以通过超声测量视神经鞘直径的变化来监测颅内压的改变,并且此方法具有无创、简单、有效等特点,十分适合应用于术中非颅脑手术的颅内压监测。目前关于其诊断颅内压的界定值尚无定论,但其诊断颅内压升高的特异度和灵敏度被大量研究证实。LEE等[6]在研究颅脑CT与超声测量ONSD对预测ICP升高的诊断准确性中,发现两种方法的灵敏度几乎相同(0.90比0.91),超声测量ONSD显示出更高的特异性(0.82比0.58)。同时ALI等[7]在颅内高压需要进行引流的患者中,发现超声测量ONSD和有创直接ICP测量之间具有直接相关性。因此本研究中采用了超声测量视神经鞘直径技术监测术中颅内压的变化。
气腹引起颅内压升高机制与其对腹腔压迫导致中枢神经静脉系统回流受阻以及二氧化碳吸收入血有关。在本研究中同样观察到2组患者气腹后30 min以及气腹后1 h的ONSD值明显升高,同时2组患者的Ppeak明显升高。表明气腹会导致患者术中通气压力增大,颅内压升高。值得注意的是在本研究中非肥胖组的ONSD值明显低于肥胖组,表明肥胖患者在气腹下颅内压增加更加明显。2组患者术后恶心呕吐、疼痛发生情况无明显差异,可能与气腹时间较短以及患者年龄较轻有关。
综上所述,在腹腔镜胆囊手术中气腹会导致患者视神经鞘直径的增大、颅内压的升高。与非肥胖患者相比,肥胖患者的升高更明显,有潜在颅脑损伤的风险。
