稽留流产清宫术后宫腔粘连状况及其影响因素分析
2022-07-16樊真
樊 真
(遂平中医院急诊科,河南遂平 463100)
宫腔粘连是以子宫内膜基底层损伤为特征的产科并发症,主要表现为闭经、月经稀少、下腹疼痛等症状,严重可导致患者早产、胎盘植入、不孕等严重并发症,对患者身心造成严重危害。稽留流产是流产类型中较难处理的一种,胚胎在患者宫腔内时间过长,可导致凝血酶释放至母体血液中,导致弥散性血管内凝血的发生,危及患者生命,并且与其他类型流产相比,稽留流产清宫术后发生宫腔粘连的风险更高[1-2]。鉴于此,本研究就稽留流产清宫术后宫腔粘连状况及其影响因素作以下分析。
1 资料与方法
1.1 一般资料:选择2018年12月至2020年2月我院收治的186例稽留流产清宫术后患者作为研究对象。患者年龄25~39岁,平均年龄(33.16±4.73)岁;既往月经周期25~36d,平均月经周期(31.07±3.46)d。
1.2 入选标准:纳入标准:①符合《妇产科学》中稽留流产诊断标准[3];②均行清宫术;③胚芽头臂长不足33mm且妊娠时间未到12周;④签署知情同意书。排除标准:①清宫术前即存在宫腔粘连;②术前3d有性生活史;③每次妊娠仅清宫1次;④合并生殖道炎症、内科疾病急性期;⑤术前体温超过37.5℃。
1.3 宫腔粘连判断标准:所有患者清宫术后通过门诊随访6个月,宫腔粘连判断标准及分级[4]:期间出现月经量减少50%,或行B型超声检查提示子宫内膜厚度不足0.5cm,或经阴道三维超声提示宫腔粘连,均行宫腔镜检查明确诊断;宫腔粘连范围分级:粘连1/3以下为1级;粘连1/3~2/3为2级;粘连2/3以上为3级。根据上述标准,将186例稽留流产清宫术后患者分为发生宫腔粘连组与未发生组。
1.4 评价指标:统计两组患者一般资料(包括年龄、体质指数)、孕次、产次、流产次数、清宫手术时间、术中出血量;采集患者5mL静脉血,分离上层血清,采用化学发光法测定雌二醇(Estradiol,E2)水平;行阴道三维超声检查,测量患者子宫内膜容积、子宫内膜厚度。
1.5 统计学方法:运用SPSS20.0统计学软件处理数据,以百分比表示计数资料,采用χ2检验;以(±s)表示计量资料,采用t检验;多因素采用logistic回归分析检验影响稽留流产清宫术后发生宫腔粘连的因素,P<0.05为差异有统计学意义。
2 结果
2.1 宫腔粘连发生状况:186例稽留流产清宫术后患者发生宫腔粘连41例(22.04%),其中宫腔粘连1级15例,2级21例,3级5例;未发生145例(77.96%)。
2.2 单因素分析:稽留流产清宫术后发生宫腔粘连不受年龄、体质指数、孕次、产次、术中出血量影响(P>0.05);可能受流产次数、清宫手术时间、E2水平、子宫内膜体积、厚度影响(P<0.05),详见表1。
表1 单因素分析(±s)
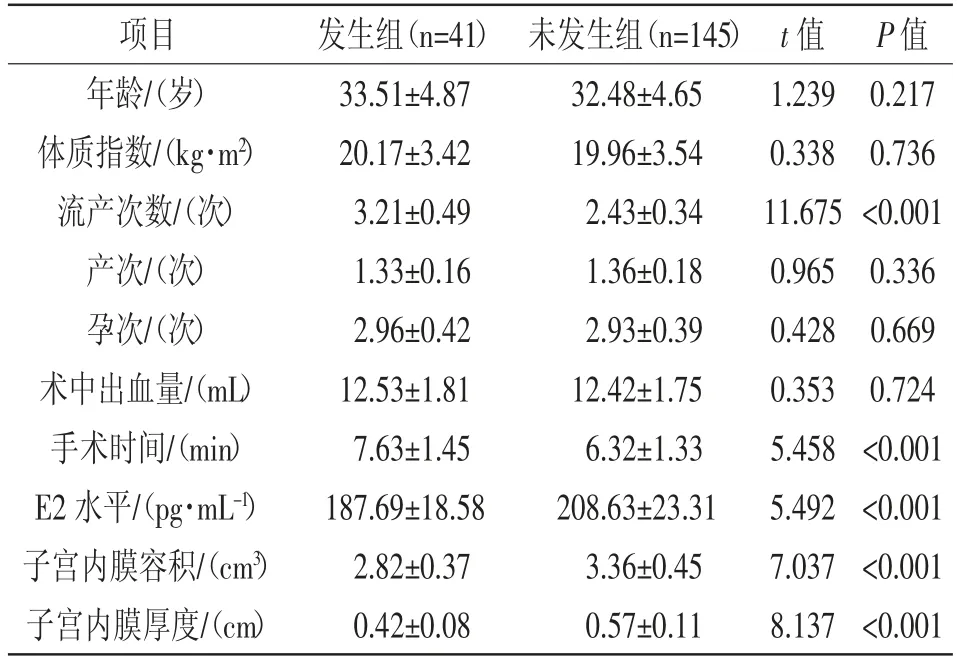
表1 单因素分析(±s)
项目 发生组(n=41) 未发生组(n=145) t值 P值年龄/(岁) 33.51±4.87 32.48±4.65 1.239 0.217体质指数/(kg·m2) 20.17±3.42 19.96±3.54 0.338 0.736流产次数/(次) 3.21±0.49 2.43±0.34 11.675<0.001产次/(次) 1.33±0.16 1.36±0.18 0.965 0.336孕次/(次) 2.96±0.42 2.93±0.39 0.428 0.669术中出血量/(mL) 12.53±1.81 12.42±1.75 0.353 0.724手术时间/(min) 7.63±1.45 6.32±1.33 5.458<0.001 E2水平/(pg·mL-1) 187.69±18.58 208.63±23.31 5.492 <0.001子宫内膜容积/(cm3) 2.82±0.37 3.36±0.45 7.037 <0.001子宫内膜厚度/(cm) 0.42±0.08 0.57±0.11 8.137<0.001
2.3 影响稽留流产清宫术后宫腔粘连的多因素分析:将稽留流产清宫术后发生宫腔粘连作为因变量,将单因素作为自变量(连续变量),经多因素logistic回归分析结果显示,流产次数偏多、手术时间较长、E2水平低、子宫内膜容积偏小、厚度偏低是影响稽留流产清宫术后宫腔粘连的危险因素(OR>1,P<0.05),详见表2。
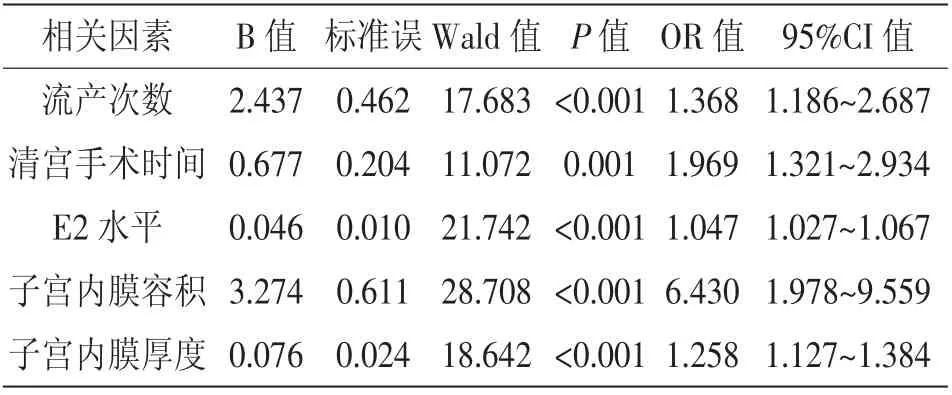
表2 影响稽留流产清宫术后宫腔粘连的多因素分析
3 讨论
稽留流产是指妊娠20周内,胚胎或胎儿在宫腔内死亡后,2个月内未自然排出,病因较复杂,主要与内分泌异常、遗传环境因素、感染因素等相关[5]。临床对于稽留流产主要以药物及清宫术治疗为主,但由于稽留流产患者胎儿在宫内死亡时间较长,无法及时排出,导致宫腔内坏死组织机化后,会紧密粘连在子宫壁上,加之常需要多次清宫,对子宫内膜损伤较大,导致清宫术后宫腔粘连的发生风险增加[6]。
本研究结果显示,186例稽留流产清宫术后患者宫腔粘连发生率为22.04%,回归分析结果显示,流产次数偏多、手术时间较长、E2偏低、子宫内膜容积偏小、厚度偏低是影响稽留流产清宫术后宫腔粘连的危险因素,说明稽留流产清宫术后发生宫腔粘连与患者流产次数、手术时间、E2、子宫内膜容积、厚度密切相关。分析其原因在于:①流产次数较多的患者,由于清宫术相对较多,宫腔操作次数越多则对子宫内膜损伤越大,尤其是终止妊娠14~28d内进行多次清宫术,会对子宫内膜基底层造成极大损伤,以致宫腔粘连发生风险增加[7];②由于稽留流产患者由于子宫壁粘连的坏死组织较紧密,手术时需要更长的时间将其从子宫壁上刮除,手术时间越长,表明子宫壁粘连程度越严重,清宫术后创面越深、范围越大,越易发生宫腔粘连[8];③雌激素水平较高的患者,可使子宫血供增加,刺激子宫内膜再生,增加子宫内膜厚度,将清宫术后的创面覆盖,降低宫腔粘连发生风险[9]。因此,临床通常在清宫术前予以患者大剂量雌激素口服,改善体内低雌激素水平状态,并使子宫肌层对促宫缩药物的敏感性增加,达到促进子宫复旧,预防宫腔粘连发生目的;④三维超声测量的子宫内膜容积、厚度可反映清宫术后子宫肌层损伤程度,子宫内膜容积、厚度偏低的患者,子宫肌层损伤程度越重,则其表面可由肉芽组织覆盖,最终形成瘢痕组织,其创面主要靠结缔组织增生来进行修复,因此术后宫腔粘连的风险更大[10]。
综上所述,稽留流产清宫术后发生宫腔粘连与患者流产次数、手术时间、E2、子宫内膜容积、厚度密切相关,术前应积极进行干预,以降低宫腔粘连风险。
