肝硬化腹水合并自发性细菌性腹膜炎患者临床特征与血清指标分析
2022-07-16赵强
赵 强
(南阳市第一人民医院,河南南阳 473000)
肝硬化是一种或多种原因所致的慢性进行性肝病,以门脉高压和肝功能损伤为主要特征,有效血容量减少、肾灌注不足以及水钠潴留增加等因素导致50%左右的失代偿期肝硬化患者出现腹水。自发性细菌性腹膜炎(SBP)是肝硬化腹水患者常见的严重并发症之一,致病菌经血液或消化道感染腹腔,使肠道正常菌群平衡被破坏,最终导致肠道菌群易位、增殖紊乱,但大多数SBP患者无明显临床症状,且细菌培养鉴定时间长,易被忽视,影响诊治[1-2]。肝硬化腹水并SBP的血清学和临床特征分析有助于早期诊断、及时治疗,改善患者预后。本研究回顾分析了本院收治的肝硬化腹水并SBP患者临床资料,旨在为肝硬化腹水并SBP诊治水平的提高提供参考依据。
1 资料与方法
1.1 一般资料:回顾性选取我院2015年6月至2017年7月收治的91例肝硬化腹水并SBP患者,其中,男42例,女49例,年龄34~82岁,平均年龄(58.39±6.64)岁;病程7~20年,平均病程(11.62±3.56)年,Child-Pugh分级:A级33例,B级41例,C级17例。纳入标准:①符合肝硬化腹水诊断标准[3],以发热、腹痛、腹胀等为主要症状;②腹水中性粒细胞(PMN)水平>0.25×109/L。排除标准:①其他原因引起的肝硬化或肝癌;②伴有肾炎、自身免疫性疾病;③具有抗生素、抗病毒药物等服用史。
1.2 治疗方法:所有患者均给予螺内酯口服,40~120mg/d,分2~4次服用,服5d;并给予头孢丙烯片口服,0.5g/次,1次/d,治疗7~14d。
1.3 观察指标:观察其临床特征,并记录治疗前外周血和腹水中白细胞(WBC)和PMN水平;并抽取腹水进行细菌培养,并采用K-B法鉴定细菌统计各菌株所占比例。于治疗前及治疗后24周采集空腹静脉血,采用贝克曼全自动生化分析仪检测血清丙氨酸氨基转移酶(ALT)、总胆汁酸(TBA)。
1.4 统计学分析:运用SPSS 20.0软件分析数据,计量数据采用t检验,计数资料采用卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1 临床特征和实验室检查结果分析:其临床症状以体温升高、腹胀、腹痛为主,少数出现腹肌紧张、反跳痛等;实验室检查结果发现大部分患者外周血和腹水WBC和PMN均明显升高,详见表1。
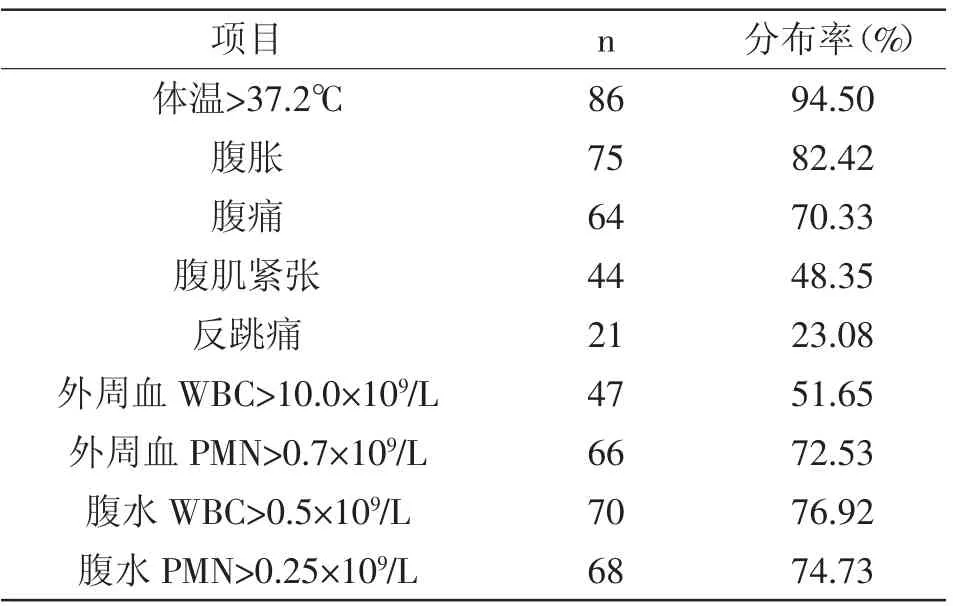
表1 患者临床特征和实验室检查结果分析
2.2 病原学检查结果:91例患者中有36例细菌培养呈阳性,共检出病原菌38株,其中革兰阳性菌占34.21%,革兰阴性菌占65.79%,详见表2。
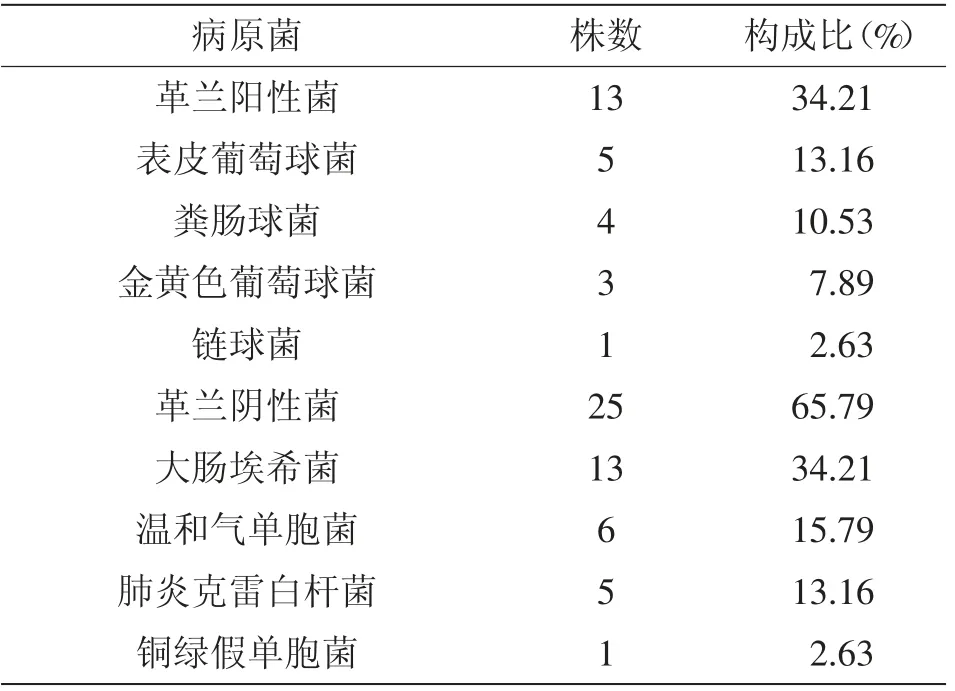
表2 病原学检查结果
2.3 血清学检查结果比较:治疗后,患者ALT、TBA均明显低于治疗前,血清补体C3及C4均明显高于治疗前,差异均有统计学意义(P<0.05),详见表3。
表3 治疗前后血清学检查结果比较(±s)
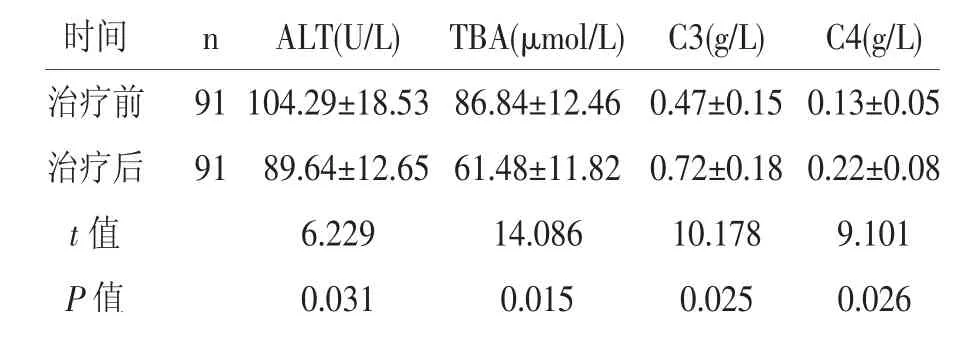
表3 治疗前后血清学检查结果比较(±s)
时间 n ALT(U/L) TBA(μmol/L) C3(g/L) C4(g/L)治疗前 91 104.29±18.53 86.84±12.46 0.47±0.15 0.13±0.05治疗后 91 89.64±12.65 61.48±11.82 0.72±0.18 0.22±0.08 t值 6.229 14.086 10.178 9.101 P值 0.031 0.015 0.025 0.026
3 讨论
SBP是常见于晚期肝硬化及其他重症肝炎等患者,以体温升高、腹胀腹痛等为主要临床特征,病情较严重且预后不佳,是肝病患者死亡的重要原因之一,其发病机制包括肝内网状内皮系统严重受损、白细胞吞噬能力降低、体循环内毒素水平增加、肠道菌群繁殖过度等,但病情隐匿且病死率高,应尽早诊断及治疗显得尤为重要[4]。ALT作为一种能促进体内蛋白质氨基酸转化的酶,在肝细胞浆内含量最高,当组织器官病变受损时胞质内ALT会进入血液循环,使血清ALT水平升高,所以ALT可作为评估肝脏病变损伤程度的条件之一;而TBA是与胆固醇调节吸收等相关的代谢产物,可促进脂肪消化吸收,当出现肝细胞病变时肠肝循环中TBA反流入血,使血清TBA水平升高,因此TBA也是反映肝脏功能的敏感指标之一[5-6]。C3、C4作为补体系统的重要成分,在机体免疫过程中起着关键作用,其中C3由单核巨噬细胞及肝细胞合成,能水解为两个片段,是补体经典和旁路途径的中枢;而C4是主要存在于血清β1-球蛋白,能水解为两个片段,参与补体经典途径,当组织出现病变或肝细胞受损时大量免疫循环复合物会激活补体系统,C3、C4大量消耗,进而使其水平降低[7-8]。
本研究结果显示治疗前血清ALT、TBA均显著高于正常水平,血清补体C3和C4均显著低于正常水平,治疗后血清ALT、TBA水平明显降低,血清补体C3和C4水平明显升高,说明肝硬化腹水合并SBP患者肝脏损伤严重,导致机体免疫力下降,血清指标变化可直接反映肝脏受损情况以及机体免疫能力[9];通过临床特征及实验室检查分析发现体温升高、腹胀、腹痛、腹肌紧张、反跳痛占比分别为94.50%、82.42%、70.33%、48.35%、23.08%,说明大多数肝硬化腹水并SBP患者无明显腹膜炎体征,但当肝硬化腹水患者伴有体温升高、腹胀、腹痛等症状时也不能排除合并SBP的可能;另外外周血WBC升高患者仅占51.65%,这可能与肝硬化门脉高压引起的脾功能亢进、WBC减少等因素相关,但外周血PMN升高以及腹水中WBC和PMN升高的患者分别占有72.53%、76.92%、74.73%,认为腹水WBC和PMN检查联合外周血白细胞分类检查是SBP较为准确的诊断依据[10]。此外病原学检查发现SBP一般为单一菌感染所致,革兰阴性菌感染多于革兰阳性菌,革兰阳性菌以表皮葡萄球菌常见,革兰阴性菌以大肠埃希菌常见,与方亚平[11]等人研究结果一致。肝硬化腹水并SBP患者的治疗关键是在原发病治疗基础上进行抗菌治疗,对于确诊或疑似合并SBP患者,无须等待腹水培养及药敏实验结果,可立即根据临床经验给予抗生素治疗,然后根据腹水培养以及药敏实验结果调整用药[12-13]。
综上所述,肝硬化腹水并SBP患者血清学、临床特征、病原学等均可为临床诊治提供一定参考,三者结合有助于疾病早期诊断。
