WBC、GRA%、CRP与PCT在新生儿败血症早期诊断中的应用
2022-07-16巫福娟通讯作者张李霞戴怡蘅高晓燕
巫福娟 周 成(通讯作者) 张李霞 戴怡蘅 高晓燕
(佛山市妇幼保健院新生儿科,广东佛山 528000)
败血症定义为致病菌经感染部位入侵至血循环后大量繁殖并产生毒素后引起的全身性感染[1],本文通过回顾性分析我院足月新生儿败血症治疗前、治疗1周后及同期非感染足月新生儿血WBC、GRA%、CRP及PCT的变化,旨在寻找一项经济可靠的实验室指标,为临床早期诊断新生儿败血症提供一定的线索,从而达到早期发现,尽早治疗,以减少不良结局,现报告如下。
1 资料与方法
1.1 一般资料:选佛山市妇幼保健院新生儿科2017年1月至2019年3月收治的诊断新生儿败血症的足月儿45例作为观察组,以2003年版《新生儿败血症诊疗方案》[2]为筛选标准。排除在围生期或出生时有缺氧窒息史患儿;存在凝血功能障碍患儿;患有血液系统或自身免疫性疾病患儿;先天性畸形患儿;存在先天遗传代谢性疾病患儿;入院前已行抗感染治疗者;染色体异常患儿等病例。另选取同期在我院接受治疗的非感染性患儿54例作为对照组。观察组男30例,女15例;顺产33例,剖宫产12例;日龄3~23d,平均日龄(5.33±0.63)d;体重2.50~4.34kg,平均体重(3.22±0.69)kg;胎龄37周-40+6周,平均(39.02±0.27)周;5min Apgar评分9~10分,平均(9.93±0.04)分。对照组男34例,女20例;顺产30例,剖宫24例;日龄3~24d,平均日龄(5.17±0.53)d;体重2.51~4.22kg,平均体重(3.23±0.63)kg;5min Apgar评分9~10分,平均(9.93±0.50)分。患儿家属均签署知情同意,两组患儿的性别、分娩方式、日龄、胎龄、体重及5min Apgar评分等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 检测方法:观察组患儿分别检测抗感染前及经抗感染治疗1周后的静脉血;对照组同时间段采血。主要对其血WBC、GRA%、PCT及CRP水平进行检测分析。血WBC、GRA%采用电阻抗法检测;荧光免疫层析法检测PCT;免疫比浊法检测CRP;所有实验操作按照试剂盒说明书进行。比较两组入院时血WBC、GRA%、CRP、PCT水平,以及观察组患儿治疗前后血WBC、GRA%、CRP、PCT水平,并观察ROC曲线下WBC、GRA%、CRP、PCT相应的曲线下面积(AUC)及灵敏度、特异度。
1.3 统计学处理:运用SPSS22.0进行数据统计学分析,符合正态分布的数据采用(±s)表示,两组间比较行独立样本t检验;计数资料以率或构成比表示,组间比较采用卡方检验,P<0.05表示差异具统计学意义。采用MedCalc19软件绘制血WBC、GRA%、CRP、PCT ROC曲线确定各指标最佳截断值,计算指标曲线下面积、灵敏度、特异性。AUC在0.50~0.70,表示诊断试验价值较低,在0.70~0.90,表示诊断试验价值中等,在0.90以上,表示诊断试验价值较高。
2 结果
2.1 2组新生儿入院时的WBC、GRA%、CRP和PCT水平比较:通过对2组新生儿入院时的WBC、GRA%、CRP和PCT水平检测分析发现,2组间差异具有统计学意义(P<0.05),详见表1。
表1 2组新生儿入院时WBC、GRA%、CRP与PCT的水平比较(±s)

表1 2组新生儿入院时WBC、GRA%、CRP与PCT的水平比较(±s)
分组 n WBC(×109/L)GRA%(%) CRP(mg/L) PCT(μg/L)观察组 45 15.35±1.03 68.60±2.05 32.63±3.80 17.84±3.92对照组 54 11.06±0.40 45.43±1.74 3.65±0.25 0.30±0.04 t值 3.87 8.69 7.61 4.48 P值 <0.01 <0.01 <0.01 <0.01
2.2 观察组入院时和治疗后的WBC、GRA%、CRP和PCT水平比较:通过对观察组入院时和治疗后的WBC、CRP和PCT水平检测分析发现,治疗后4项指标显著降低,与入院时相比,两组间差异具有统计学意义(P<0.05),详见表2。
表2 观察组新生儿治疗前后WBC、GRA%、CRP与PCT的水平比较(±s)
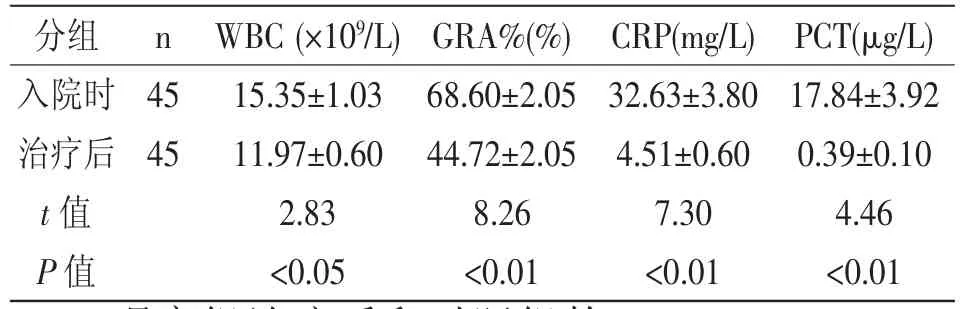
表2 观察组新生儿治疗前后WBC、GRA%、CRP与PCT的水平比较(±s)
分组 n WBC(×109/L)GRA%(%) CRP(mg/L) PCT(μg/L)入院时 45 15.35±1.03 68.60±2.05 32.63±3.80 17.84±3.92治疗后 45 11.97±0.60 44.72±2.05 4.51±0.60 0.39±0.10 t值 2.83 8.26 7.30 4.46 P值 <0.05 <0.01 <0.01 <0.01
2.3 观察组治疗后和对照组的WBC、GRA%、CRP和PCT水平比较:通过对观察组治疗后和对照组的WBC、GRA%、CRP和PCT水平检测分析发现,治疗1周后4项指标与对照组相比,两组间差异无统计学意义(P<0.05),详见表3。
表3 观察组新生儿治疗后与对照组WBC、GRA%、CRP与PCT的水平比较(±s)
分组 n WBC(×109/L)GRA%(%) CRP(mg/L) PCT(μg/L)治疗后 45 11.97±0.60 44.72±2.05 4.51±0.60 0.39±0.10对照组 54 11.06±0.40 45.43±1.74 3.65±0.25 0.30±0.04 t值 1.30 0.27 1.32 0.83 P值 >0.05 >0.05 >0.05 >0.05
2.4 血WBC、GRA%、CRP与PCT在ROC曲线下相应的截断值及诊断价值:血WBC、GRA%、CRP与PCT诊断败血症的ROC曲线下面积分别为0.721、0.887、0.908和0.964(P<0.05),其诊断价值依次升高,取截断值14.11×109/L、56.60%、12.00 mg/L、1.01μg/L时其灵敏度和特异度依次分别为60.0%、50.7%;86.7%、70.9%;80.0%、80.0%;86.7%、84.8%,详见图1。
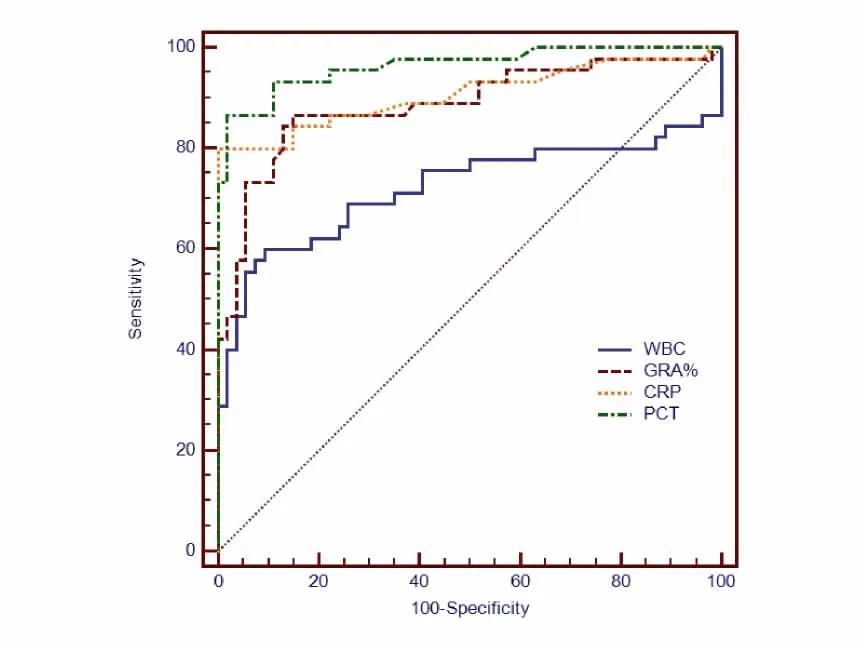
图1 血WBC、GRA%、CRP与PCT诊断新生儿败血症的ROC曲线
3 讨论
本研究结果表明观察组新生儿WBC、GRA%明显高于对照组,治疗1周后与对照组无统计学意义,取WBC和GRA%截断值为14.11×109/L和56.60%时,其曲线下面积分别为0.721、0.877,其敏感度、特异度分别为60.0%、50.70%(WBC)和86.7%、71.9%(GAR%),从数值上看,WBC变化虽然在新生儿败血症早期诊断中的敏感、特异性不高,但仍能为早期识别提供重要线索,而GRA%在败血症感染早期诊断中具有中等诊断价值,但具有较高的灵敏度,可作为临床早期诊断新生儿败血症指标之一,与上述报道一致。
CRP由肝细胞合成,正常状态下含量极少,在机体组织出现损伤以及发生感染,特别是细菌感染的急性期均会出现一定程度的增高[3-4],6~12h即可检测到,2d后可达到高峰,经积极治疗后,7 d后可降至正常,且此反应不受皮质激素或放、化疗影响。因此,CRP可作为判断感染、观察治疗效果的重要客观指标[5]。严争等[6]的研究表明CRP大于8mg/L时,其敏感和特异性分别为71.43%和62.67%;户梅芳[7]的研究表明CRP大于8mg/L时,其曲线下面积0.877,95%置信区间为0.778~0.977;廖崇伦[8]的研究表明,以CR P>10mg/L为截断值时,其敏感性为83.2%,特异性63.4%。阎红等[9]CRP≥10mg/L,其灵敏度和特异度分别为70.8%,76.1%。本研究提示当CRP 12mg/L为临界值时,其AUC为0.908,灵敏度和特异度均为80%,较以上研究所报道的灵敏和特异度稍高,可能与其截断值增高有关。
PCT在机体受到严重致病菌感染时表达水平升高迅速。已有研究报道,败血症新生儿的PCT的水平显著升高[10-11],血清PCT含量检测能够成为新生儿败血症的诊断提供依据[12]。本研究中,观察组患儿的PCT水平高于对照组患儿,观察组治疗前水平也较治疗1周后PCT水平高,而对照组和治疗后PCT水平比较无统计学差异,说明感染状态可引起PCT升高。还有研究表明,PCT用于新生儿败血症的诊断具有较好的灵敏和特异性[13-14],有助于早期发现细菌感染[15]。阎红等[17]研究发现PCT≥0.25μg/L时,其敏感度为95.6%、特异性85.7%。严争等[6]研究表明败血症组新生儿血清PCT大于0.5μg/L独立诊断新生儿败血症的敏感性82.86%、特异性84.00%。方瑞等[16]研究表明PCT取2.2ng/mL时,其AUC0.87,灵敏度为91.67%,特异度为71.43%。吴延等[17]研究PCT取截断值2.165ng/mL,其AUC0.879,灵敏度分别为70.90%,特异度为94.7%。户梅芳的研究发现PCT≥0.5 ng/mL时,其诊断败血症的曲线下面积为0.915,95%置信区间为0.833~0.992[17]。本研究结果显示,PCT取1.01μg/L,其曲线下面积为0.964,灵敏度和特异度分别为86.70%、84.80%,表明PCT对早期诊断新生儿败血症具有较高的诊断价值。
综上所述,早期检测血常规、CRP和PCT可对新生儿败血症提供有效依据,利于医师评估新生儿败血症的病情变化,GRA%、CRP、PCT检测对新生儿败血症具有较好的诊断效能,其次为血,且需血量少,临床操作简便易行、客观性强,可重复检测,可作为一种重要的诊断方法,并可在基层医院推广应用。
