多囊卵巢综合征患者发生不良妊娠结局的危险因素分析
2022-07-15龚俊媚万凌屹
龚俊媚 万凌屹
杭州市红十字会医院生殖医学科,浙江杭州 310000
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是育龄期妇女以高雄激素血症、胰岛素抵抗、持续无排卵等为特征的一种内分泌代谢紊乱性疾病,临床症状体征表现为不孕不育、月经异常、卵巢呈现多囊样、高雄激素征等。育龄期PCOS 患者通过系统治疗或借助辅助生殖技术而成功妊娠后,由于受到自身免疫、染色体异常、感染、解剖异常、内分泌代谢紊乱等因素的影响,使得成功妊娠的PCOS 患者有较高的流产、死产、死胎、出生缺陷等不良妊娠结局的发生,从而影响PCOS 患者的妊娠结局。由于育龄期PCOS患者易发生不孕不育,若成功妊娠后又发生不良妊娠结局,对PCOS 患者及其家庭打击较大。因此,有必要摸清影响妊娠PCOS 患者发生不良妊娠结局的相关危险因素,为临床早期管理和干预提供依据。为此,本研究对244 例妊娠PCOS 患者进行随访调查,现报道如下。
1 资料与方法
1.1 一般资料
选取2019 年6 月~2020 年10 月杭州市红十字会医院生殖医学科收治的PCOS 患者244 例进行随访调查。纳入标准:①年龄≥18 岁;②均符合PCOS的相关诊断标准;③通过治疗后患者均成功妊娠;④均对随访调查知情同意,并能密切配合随访调查;⑤随访调查资料完整等。排除标准:①未成功妊娠者;②先天性生殖器官异常者;③后天损伤致月经异常或者闭经者;④存在经常障碍或异常精神疾病史者;⑤未能随访到妊娠结局的失访者等。本次随访调查研究得到杭州市红十字会医院医学伦理学委员会的审批,所有患者均签订知情同意书。244 例PCOS 患者中,年龄24~43 岁,平均(34.73±4.64)岁;孕前超重或肥胖有121 例,PCOS 家族史有43 例,妊娠高血压有41 例,妊娠糖尿病有41 例,高雄性激素血症有156 例,高黄体生成素血症有63 例,铁代谢异常有54 例;根据随访调查结果,发生不良妊娠结局的患者有101 例。
1.2 方法
对纳入本次研究的244 例成功妊娠PCOS 患者进行随访调查,主要收集的资料包括患者的年龄、孕前体质量指数、PCOS 家族史、妊娠高血压、妊娠糖尿病、高雄性激素血症、高黄体生成素(luteinizing hormone,LH)血症、铁代谢异常、胰岛素抵抗指数(空腹血糖×空腹胰岛素/22.5)、促卵泡素、孕酮、雌二醇、同型半胱氨酸、叶酸、不良妊娠结局等。不良妊娠结局定义:包含自然流产、早产、死胎、死产、葡萄胎、出生缺陷、极低出生体重儿、新生儿严重窒息等。根据随访调查结果,依据PCOS 患者是否发生不良妊娠结局,将其分为不良妊娠结局组(101 例)和无不良妊娠结局组(对照组,143 例)。
1.3 统计学方法
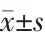
2 结果
2.1 影响PCOS 患者发生不良妊娠结局的单因素分析
对244 例成功妊娠的PCOS 患者进行随访调查,最后发生不良妊娠结局的患者有101 例,其不良结局发生率为41.39%(101/244)。两组间的年龄、孕前体质量指数、PCOS 家族史、妊娠糖尿病、高雄性激素血症、高LH 血症、铁代谢异常、胰岛素抵抗指数、孕酮等因素比较,差异有统计学意义(P<0.05),而两组间的妊娠高血压、促卵泡素、雌二醇、同型半胱氨酸、叶酸等因素比较,差异无统计学意义(P>0.05)。见表1。

表1 影响PCOS 患者发生不良妊娠结局的单因素比较分析结果[n(%)]
2.2 影响PCOS 患者发生不良妊娠结局的多因素分析
以妊娠PCOS 患者是否发生不良妊娠结局为因变量,将单因素比较有统计学意义的9 个因素作为自变量,采用逐步Logistic 回归模型进行筛选。影响PCOS 患者发生不良妊娠结局的危险因素包括孕前体质量指数、妊娠糖尿病、高雄性激素血症、高LH 血症、铁代谢异常、胰岛素抵抗指数等。见表3。

表2 各变量的赋值表

表3 影响PCOS 患者发生不良妊娠结局的多因素分析结果
3 讨论
本研究显示,244 例妊娠的PCOS 患者不良妊娠结局发生率为41.39%,这与覃晓等报道PCOS 患者早期自然流产率高达43.59%等结果较为接近,这可能与育龄期PCOS 患者本身体内内分泌代谢紊乱等因素密切相关。多因素分析结果显示:①孕前超重或肥胖:肥胖是PCOS 患者的一个重要临床特征,近50%的PCOS 患者有不同程度的肥胖,而此类患者更易发生胰岛素抵抗、对促排卵药物反应性较差等,育龄期妇女体内脂肪过多与内分泌代谢异常、生殖异常等密切相关,肥胖的PCOS 患者妊娠后更容易发生妊娠期并发症,从而易导致不良妊娠结局的发生。②妊娠糖尿病:随着辅助生殖技术的发展,多数PCOS 患者可以成功妊娠,但此类患者有较多的妊娠并发症,其中妊娠糖尿病较为常见,长期高血糖环境容易诱发早期流产、宫内死胎、妊娠高血压、新生儿低血糖等不良妊娠结局。③高雄性激素血症:高雄激素可通过肾素-血管紧张素-醛固酮系统来升高血压。此类患者存在卵母细胞减数分裂、胚胎早期发育等相关基因表达缺陷,这会影响卵母细胞的正常发育和胚胎质量,孙丽等也证实高雄性激素PCOS 患者更容易发生胚胎丢失等结论。④高LH 血症:育龄期妇女卵泡的正常发育和成熟需要最低阈值的LH,但LH 水平超过卵泡发育的上限值,则会严重抑制颗粒细胞增殖,导致卵泡闭锁和前卵泡黄体化、卵母细胞发育受损等;PCOS 患者若存在高LH 血症,则会影响卵母细胞的成熟和受精过程,从而导致不孕不育或早期流产的风险。⑤铁代谢异常:妊娠PCOS 患者体内的血清铁蛋白水平升高则提示铁负荷过多,这可能与患者胰岛素抵抗、铁吸收减少等因素有关。铁代谢异常会影响CRP 水平,而且与肾素-血管紧张素-醛固酮系统上调也密切相关,铁代谢异常对PCOS 患者妊娠结局的影响不到较少,需要进一步临床研究证实。⑥胰岛素抵抗指数:胰岛素抵抗反映靶组织对外源性或内源性胰岛素的敏感度、反应性降低,50%~70%的PCOS 患者存在胰岛素抵抗,高胰岛素血症可诱发各种代谢紊乱(血脂血糖代谢紊乱、高血压、糖尿病等),从而增加不良妊娠结局发生的风险。
根据PCOS 的发病机制、特点及其不良妊娠结局的高危因素,应加强妊娠PCOS 患者的系统管和干预治疗,具体措施包含如下:①进行系统管理和跟踪随访:对于成功妊娠的PCOS 患者应建立档案,详细记录妊娠前后的资料,并定期进行跟踪和随访,随访可以通过电话、微信群、门诊复诊、住院等方式。②改善生活方式,积极控制体重:由于肥胖可引起内分泌代谢紊乱和各种妊娠并发症,孕前和孕期进行控制体重显得尤为必要;孕前每天至少30 min 的中等强度锻炼,减少高脂、高热量因素,增加蛋白质含量因素,孕后在遵医嘱情况下进行锻炼和饮食,减少早期流产的风险。③抗高雄激素治疗:临床上抗高雄激素治疗主要采用口服避孕药来改善内分泌环境,从而提高妊娠率并减少早期胚胎丢失的风险;此外还可以使用拮抗雄激素的药物如螺内酯、泼尼松、二甲双胍等,但需要定期复查性激素,确保治疗效果。④二甲双胍治疗:由于胰岛素抵抗、妊娠糖尿病会严重影响妊娠结局,有必要控制好妊娠期间的血糖水平,降低胰岛素抵抗,二甲双胍临床治疗具有较好的治疗依从性和治疗效果。⑤低分子肝素和阿司匹林治疗:高凝状态、纤溶异常是PCOS 患者早期流产、复发性性流产的重要原因之一,早期使用低分子肝素或者阿司匹林可明显改善胎盘血供,从而降低早期流产风险的目的。⑥改善铁代谢:在妊娠早期铁代谢异常与胰岛素抵抗和糖耐量异常密切相关,铁过量可导致胰岛素抵抗和糖尿病。因此,在孕早期应对铁营养状态评估,促使铁代谢水平处于较为合理的水平,减少铁代谢异常对妊娠结局的影响。
