福建省115例新型冠状病毒Delta毒株感染患儿中医疗效分析
2022-07-14杨京华黄建山原丹庄森郑泽宇李旭薇陈芯莹邱荣仙张静郭建文张忠德
杨京华, 黄建山, 原丹, 庄森, 郑泽宇, 李旭薇, 陈芯莹,邱荣仙, 张静, 郭建文, 张忠德
(1.广州中医药大学第二附属医院,广东广州 510120;2.广东省中医院吕英名医工作室,广东广州 510120;3.厦门市中医院,福建厦门 361000;4.福州市中医院,福建福州 350001;5.福建中医药大学附属第二人民医院,福建福州350003;6.福建中医药大学附属人民医院,福建福州 350004;7.莆田医学院附属医院,福建莆田 351100)
2021年9月,福建莆田、厦门发生新型冠状病毒Delta 变异株的感染疫情,不同于既往儿童感染率低[1-3],该轮疫情中14岁以下儿童感染者共115例,其中福建莆田87例,厦门28例。本研究对回顾性采集的住院病历临床资料进行系统分析,以评价儿童新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)的中医诊治疗效,为中医药临床诊治儿童COVID-19提供参考。
1 对象与方法
1.1 病例来源本研究病例为2021年9月福建莆田、厦门两地年龄≤14岁且确诊新型冠状病毒(Delta毒株)感染的患儿,共115例。
1.2 病例选择标准
1.2.1 诊断标准 参照《新型冠状病毒肺炎诊疗方案(试行第八版修订版)》[4]的诊断标准,经病毒基因测序,确定为Delta毒株。
1.2.2 纳入标准 ①于2021年9月在福建莆田、厦门两地确诊为新型冠状病毒感染,且经病毒基因测序,确定为Delta 毒株;②年龄≤14岁;③病历资料完整的患儿。
1.2.3 排除标准 ①不符合纳入标准的患儿;②病历资料存在严重缺失的患儿。
1.3 资料收集使用统一、规范的数据提取表格采集病例住院信息。由经过统一培训的一线临床医生进行信息采集,包括患儿基本信息(年龄、性别、流行病学史、既往史)、临床症状、舌象、疾病分型、入院时间、发病时间、住院天数、发病时体温、热程、疾病期、从鼻咽/口腔拭子新型冠状病毒核酸检测阳性到转为阴性的天数、中医证型、中药处方、常规辅助检查等。数据校对正确后,由数据管理员、临床医师等共同锁定数据。
“住院天数”定义为入院当天至出院日的天数;“疾病期”定义为发病日至出院日的天数(发病日:无症状感染者的发病日定义为核酸阳性的日期,有症状者定义为最早出现临床症状的日期);“核酸转阴”定义为连续两次鼻咽/口腔拭子新型冠状病毒核酸检测阴性(两次核酸检测时间间隔大于24 h);“核酸转阴时间”定义为入院当天到核酸转阴的第1 次鼻咽/口腔拭子的日期的时间。“热程”定义为从发热(腋温≥37.3 ℃)开始到腋温正常的第1天(并且随后3 d腋温均<37.3 ℃)。
中医症状及计分方法:参考《中医临床诊疗术语-证候部分》[5]、《中医临床常见症状术语规范》[6]对患儿住院期间的症状、体征信息进行采集,并统一采用以下方法计分。(1)舌象计分:舌质淡红计0 分,舌苔薄白计0 分,舌色异常计1 分,舌体异常计1分,苔色异常计1分,苔少/花剥计1 分,苔厚/苔腻计1 分。(2)发热计分:体温37.3~38.0 ℃计1 分,体温38.1~39.0 ℃计2 分,体温大于39.1 ℃计3 分。(3)咳嗽计分:“无咳嗽”计0分,“偶咳/少许咳嗽”计1分,“咳嗽,但不影响睡眠”计2 分,“咳嗽剧烈,影响睡眠”计3 分。(4)神志计分:“正常”计0 分,“烦躁/嗜睡”计1 分。(5)胃纳计分:“好/正常/一般”计0 分,“差/欠佳”计1 分。(6)睡眠计分:“睡眠好/一般”计0 分,“睡眠欠佳/不安/差”计1 分。(7)小便计分:“小便正常”计0 分,“小便异常”计1 分。(8)大便计分:“大便正常”计0 分,“大便性状改变”计1 分,“大便频次改变”计1 分。(9)咳痰、鼻塞/流涕、乏力、恶风寒、头痛、身痛、汗出、鼻衄、气促、目赤、咽痛、咽痒、口干/咽干、嗅觉减退/丧失、味觉减退/丧失、腹痛、腹胀、恶心、呕吐19 项症状,“有”则计1 分,“无”计0 分。对入院时、治疗第7天、治疗第14天的中医症状进行计分并分析。
中医证型:根据《新型冠状病毒肺炎诊疗方案(试行第八版)》[4]结合全国中医药行业高等教育“十二五”规划教材《温病学》,采集入院记录中的“中医证型”,对“辨证不适用”者进行保留。
1.4 统计方法应用SPSS 23.0 统计软件进行数据的统计分析。计数资料以率或构成比表示,计量资料(均呈正态分布)以均数± 标准差(Mean ±SD)表示。一般资料、症状、治疗情况等采用描述性分析;对入院时、治疗第7天、治疗第14天的中医症状积分采用单因素重复测量方差分析(Oneway Repeated Measures ANOVA),整体差异有统计学意义时进行两两比较分析,以观察各个时间点的差异,检验水准为α=0.05(双侧检验)。
2 结果
2.1 一般资料莆田、厦门共收治新型冠状病毒感染患儿115例,其中莆田87例,厦门28例,所有患儿均纳入本研究。115例患儿中,男66例(占57.39%),女49例(占42.61%),男童多于女童。患儿平均年龄(8.44±2.65)岁,年龄最小3岁,最大14岁,其中3~5+岁者23例(占20.00%),6~9+岁者56例(占48.70%),10~14岁者36例(31.30%)。有基础疾病者10例(手术史4例,粒细胞缺乏/粒细胞减少病史2例,鼻炎/鼻窦炎、湿疹、G-6-PD缺乏、注意缺陷多动障碍、慢性胃炎病史各1例);接受疫苗接种共7例,其中2例完成1 剂疫苗接种,5例完成2 剂疫苗接种。按西医临床诊断标准,轻型61例,普通型54例,有83例出现肺部影像改变(占72.20%)。
2.2 流行病学史调查明确家庭聚集病例暴露史者21例(占18.26%),社区接触确诊病例暴露史者13例(占11.31%),学校聚集病例暴露史者62例(占53.91%),流行病学史记录不详者19例(占16.52%)。
2.3 主要症状115例患儿中,2/3以上儿童有首发症状,最常见的首发症状(按频率从高到低排列)是发热、咳嗽、乏力、鼻塞流涕,其占比分别为39.13%、24.35%、10.43%、7.83%。病程中有76例患儿出现发热(76/115,66.09%,具体见表1),其中8例患儿在热退3 d后再次出现发热,其中2例合并细菌感染、2例合并支原体感染,4例考虑与新型冠状病毒感染的病程相关。除了上述四大症状以外,部分患儿还有头晕头痛、咽干咽痛、恶心呕吐、腹泻、腹部不适、纳差、声音嘶哑、眼痛、肌肉酸痛、舌痛、胸闷等症状。

表1 115例新型冠状病毒感染患儿发热情况Table 1 Fever condition in 115 children with novel coronavirus infection
2.4 中医证型分布及治疗情况115例患儿均全程使用中药治疗,其中单纯用中医中药治疗69例(占60.00%),中西医结合治疗46例(占40.00%),西药主要使用干扰素α-2b(雾化吸入)、益生菌、抗组胺药等。
2.4.1 中医证型分布 入院时明确辨证为湿热蕴肺证67例(58.26%),肺卫郁热证10例(8.70%),寒湿郁肺证15例(13.04%),其他少见证型有风热犯肺、肺胃热盛;后期、康复期辨证为肺脾气虚证33例(28.70%),气阴两虚证58例(50.43%)。
2.4.2 中药使用情况 所有115例患儿均使用中药,98%患儿全程服用中药,最短服用中药天数为6 d,最长服用中药天数为39 d。辨证论治方面,整体上以宣表化湿、清热解毒为主要治法。参考“三药三方”进行处方调整。疾病早期(病程1周左右)使用协定处方者51例(占44.35%),协定处方的主要组成为:藿香9 g,厚朴6 g,姜半夏9 g,茯苓10 g,苍术9 g,陈皮9 g,柴胡9 g,黄芩6 g,连翘10 g,桔梗6 g,青蒿6 g,紫苏叶6 g;麻杏石甘汤加减12例(占10.43%);清肺排毒汤加减12例(占10.43%)。入院10 d 左右,部分患儿仍舌红苔黄腻者,改用“上焦宣痹汤”(《温病条辨》)加减者56例(占48.70%)。后期、康复期患儿以益气养阴、清热化湿解毒为主要治法者58例(占50.43%),其中,使用沙参麦冬汤加减者10例,生脉散加减(太子参15 g,麦冬15 g,神曲6 g,炒麦芽10 g,焦山楂10 g,生甘草5 g,乌梅3 g)者34例,沙参麦冬汤合黄芪生脉饮加减者14例;以健脾益气为主要治法者33例(占28.70%),其中以陈夏六君子汤加减者18例,参苓白术散加减者15例。
2.5 疗效评价
2.5.1 病情变化情况 115例患儿均预后良好,均未转重症。
2.5.2 住院天数、核酸转阴时间、疾病期 115例患儿的平均住院时间为(19.75±6.70)d,核酸转阴时间为(16.41 ± 7.33)d,疾病期为(21.30 ± 6.97)d。结果见表2。
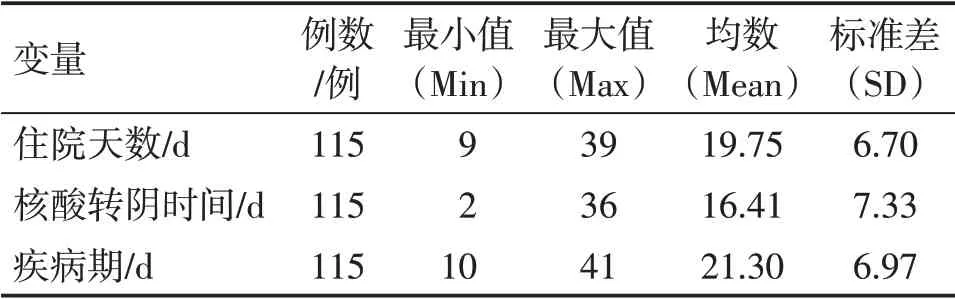
表2 115例新型冠状病毒感染患儿住院天数、核酸转阴时间和疾病期情况Table 2 Hospitalization days,negative-conversion time of nucleic acid and illness period of 115 children with novel coronavirus infection
2.5.3 主要症状改善情况 治疗后,症状改善最快的是“发热”和“乏力”,其次是“鼻塞流涕”和“咳嗽”,结果见表3。

表3 115例新型冠状病毒感染患儿主要症状改善情况Table 3 Improvement of primary symptoms in 115 children with novel coronavirus infection
2.5.4 中医症状积分治疗前后比较 采用单因素重复测量方差分析,球形检验(Mauchly’s Test of Sphericity)结果显示,χ2=9.30,P=0.01,不满足球 形 假 设; 且epsilon(ε)=0.94, 故 使 用Greenhouse-Geisser 方法进行校正后的总体判断,差异有统计学意义[F(1.85,211.31)=67.08,P<0.001]。Bonferroni 多重比较结果显示,治疗第7天、治疗第14天的中医症状积分均较治疗前下降,差异均有统计学意义(P<0.001);而治疗第14天与治疗第7天的中医症状积分比较也有下降,差异有统计学意义(P<0.001)。结果见表4。

表4 115例新型冠状病毒感染患儿治疗前后中医症状积分比较情况Table 4 Comparison of TCM syndrome scores in 115 children with novel coronavirus infection before and after treatment
2.6 安全性评价治疗后出现转氨酶升高者3例。第一例为8岁男性患儿,诊断为新型冠状病毒肺炎(普通型),合并肺炎支原体感染,入院查肝功能正常,中药拟薏苡竹叶散合升降散加黄芪、重楼等治疗,入院5 d后复查肝功能,提示谷丙转氨酶(ALT)为478.8 U/L,谷草转氨酶(AST)为228.5 U/L,停药后肝功能指标改善。第二例为9岁男性患儿,诊断为新型冠状病毒肺炎(普通型)、单心室术后、大动脉转位、单心房待排、重度营养不良,长期服用阿司匹林,入院时肝功能正常,中药拟麻杏甘石汤加乌梅、黄芩等治疗,治疗10 d 后复查肝功能,提示ALT 为318 U/L,AST 为186 U/L,停用中药及口服谷胱甘肽护肝治疗后好转。第三为例13岁女性患儿,诊断为新型冠状病毒肺炎(轻型),入院时ALT 为44.4 U/L,入院后补充诊断“甲状腺功能亢进”,服用中药的同时口服甲巯咪唑,治疗10 d后ALT为64.0 U/L。
此外,有7例患儿入院时检测尿酸升高,治疗后尿酸较前稍有升高者2例,下降者5例;有1例治疗过程中出现入睡困难、心胸烦闷,1 d 后症状消失;其余患儿均未出现消化道不适、胸闷心悸、肝肾功能损害等不良事件。
3 讨论
本研究中福建莆田、厦门儿童新型冠状病毒肺炎发病集中,在历次局部疫情中,涉疫儿童的规模大、占比高,首先在小学、幼儿园爆发,其中明确学校聚集病例暴露史者62例,占53.91%。病情较轻,临床分型为轻型、普通型,无重型及危重型患儿。发热为常见的临床症状,其他主要症状有干咳、乏力、鼻塞流涕等。
厦门地处福建省东南沿海,莆田位于福建省沿海中部,为典型的海洋性亚热带季风气候,此次疫情发生在夏秋季节,气候炎热,雨热同期。本组儿童病例表现出湿热并重的证候特点,说明此次疫毒性质以湿热为主,与当地的气候特点相关。其核心病机为湿热疫毒郁遏卫气,主要病位在肺、脾,早期辨证以湿热蕴肺证为主,后期、康复期以肺脾气虚证、气阴两虚证为主。
中药在“三药三方”基础上,结合小儿稚阴稚阳、脾常不足的生理特点,以及当地的气候特点进行化裁,制方选药遵循了早期“轻以去实”的原则[7],以宣表化湿、清热透邪为法,中后期扶正以祛邪为原则,以益气养阴、清热化湿为主要治法。本组患儿中药使用率达100%,且绝大部分全程使用中药。经过治疗,所有患儿预后良好,无一例转重症。发热、乏力症状很快获得改善,平均热程为(2.34 ± 1.77)d,乏力消失时间为(2.56 ± 1.36)d;治疗后中医症状积分逐渐下降,说明中药在改善Delta 变异株新型冠状病毒肺炎症状方面有一定作用。本组患儿平均住院时间为(19.75±6.70)d,最长住院时间为39 d,平均核酸转阴时间(16.41±7.33)d,最长36 d。与既往文献报道[8-9]比较,核酸仍持续阳性较长时间,导致平均住院吋间延长,与已报道的成人Delta 变异株新型冠状病毒肺炎的情况相似[10]。
本研究对中药的安全性进行了较完整的记录,总体安全性良好,有个别患儿出现转氨酶升高,虽不能确定是否与中药有关,但提示有必要关注中药治疗儿童新型冠状病毒肺炎的安全性,定期监测肝肾功能非常重要。
本研究为多中心回顾性分析,未进行相应的平行对照研究,对客观评价中医药治疗Delta 变异株新型冠状病毒肺炎的疗效带来局限性。就目前的分析结果来看,中药能够促进中医证候好转,对稳定病情有一定作用。根据对福建Delta 毒株感染患儿的辨证及处方分析,国家方案对儿童患者的整体辨证论治具有指导价值,同时还要三因制宜,以充分发挥中医药的作用。福建儿童Delta 变异株新型冠状病毒肺炎呈现一些特殊的临床特征,发热比例相对较高,核酸转阴时间较长。而核酸转阴时间长给儿童新型冠状病毒肺炎的防控带来挑战,因此积极寻找核酸转阴的影响因素及其内在机制,探索中医药在促进核酸转阴方面的积极作用,是未来研究的重要内容之一。
