先兆流产用药方案与保胎效果分析
2022-07-12张会遵
张会遵
(河南省滑县中心医院妇产科,河南 滑县 456400)
先兆流产常见致病因素为子宫发育异常、过早产史、生理性疾病、不良生活方式、遗传等[1]。临床对于先兆流产的治疗主要是通过药物抑制宫缩,增加子宫血液循环,改善胎儿供氧,促胎肺成熟,以维持妊娠[2]。不同用药方案的保胎效果不同[3],本研究以先兆流产患者为研究对象,探究不同用药方案的保胎效果,现报道如下。
1 资料与方法
1.1 一般资料
经我院医学伦理委员会批准,选取2019 年1月—2021 年6 月期间我院收治的240 例先兆流产患者作为研究对象,依据随机数表法将其分为4组,每组60 例。纳入标准:均确诊为先兆流产,符合用药治疗指征[4];孕周范围满6 周至不满12周;均在本院建档并分娩;单胎;临床资料均完整;患者及家属均知情研究内容并签署同意书。排除标准:存在研究使用药物禁忌证者;妊娠前或正在服用可能影响研究目的的药物者;合并严重的器质性疾病者;精神障碍或认知异常无法配合研究者;存在妊娠期并发症者。
单药组年龄24~39 岁,平均年龄(32.08±2.73)岁;体质量52~78 kg,平均体质量(63.72±4.39)kg;孕周6~11 周,平均孕周(8.38±1.31)周。联合A 组年龄25~37 岁,平均年龄(31.66±3.40)岁;体质量52~76 kg,平均体质量(63.43±4.72)kg;孕周6~11 周,平均孕周(9.69±1.55)周。联合B 组年龄25~38 岁,平均年龄(32.13±3.81)岁;体质量51~78 kg,平均体质量(63.67±4.19)kg;孕周6~11 周,平均孕周(8.87±1.69)周。联合C 组年龄25~38 岁,平均年龄(31.54±3.24)岁;体质量52~76 kg,平均体质量(62.18±4.79)kg;孕周6~11 周,平均孕周(8.47±1.60)周。四组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
单药组采用地屈孕酮治疗:口服地屈孕酮(国药准字H20170221,规格:10 mg/片,雅培贸易有限公司),起始剂量40 mg,随后每8 小时服用10 mg。联合A 组采用地屈孕酮联合低分子肝素钠治疗:在单药组基础上,腹壁皮下注射低分子肝素钠注射液(注册证号 H20140280,规格:2 000 U,意大利 Alfa Wassermann S.p.A.),用药剂量为5 000 U,1 次/d。联合B 组采用地屈孕酮联合黄体酮治疗:在单药组基础上,肌内注射黄体酮注射液(国药准字H12020534,规格:10 mg/支,天津金耀药业有限公司),1 次/d,10 mg/次。联合C 组采用地屈孕酮联合绒毛膜促性腺激素:在单药组基础上,采用绒毛膜促性腺激素针剂(国药准字 S20063068,规格:100 管,北京科美生物技术有限公司)治疗,2000 U/次,隔1 d 用药1 次。4 组用药治疗直至患者阴道流血停止,先兆流产症状消失。
1.3 观察指标
①症状改善情况:评价指标包括阴道流血消失时间、孕酮恢复时间、腹痛缓解时间、腰痛缓解时间。②激素水平:包括雌二醇、孕激素诱导的阻断因子、孕酮、人绒毛膜促性腺激素水平,于治疗前后抽取两组患者晨起空腹肘静脉血5 ml,釆用酶联免疫吸附试验检测。③保胎效果:包括保胎成功和保胎失败。④妊娠结局:统计阴道分娩、剖宫产、早产、产后出血、胎膜早破、新生儿窒息发生情况,并记录新生儿Apgar 评分。⑤安全性:统计呕吐、头晕、乏力、乳房肿胀、皮肤瘙痒的发生情况。
1.4 统计方法
采用SPSS 19.0 统计学软件进行数据分析。计量资料以(±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 四组症状改善情况比较
联合A 组、联合B 组、联合C 组阴道流血消失时间、孕酮恢复时间、腹痛缓解时间、腰痛缓解时间、宫缩消失时间短于单药组(P<0.05),但联合A 组、联合B 组、联合C 组组间比较,差异无统计学意义(P>0.05),见表1。
表1 四组症状改善时间比较[(±s),d]

表1 四组症状改善时间比较[(±s),d]
注:#与单药组比较,P<0.05
组别 例数 阴道流血消失时间 孕酮恢复时间 腹痛缓解时间 腰痛缓解时间 宫缩消失时间单药组 60 4.53±0.68 4.39±0.33 5.69±1.66 5.70±1.54 2.95±0.71联合A 组 60 (3.39±0.56)# (3.61±0.38)# (4.19±1.30)# (4.22±1.20)# (2.26±0.14)#联合B 组 60 (3.21±0.45)# (3.54±0.37)# (4.15±1.24)# (4.23±1.23)# (2.14±0.25)#联合C 组 60 (3.11±0.52)# (3.18±0.44)# (4.08±0.87)# (4.21±0.72)# (2.03±0.67)#
2.2 四组激素水平比较
治疗后,四组雌二醇、孕激素诱导的阻断因子、孕酮、人绒毛膜促性腺激素水平均优于治疗前,且联合A 组、联合B 组、联合C 组优于单药组,联合C 组优于联合A 组、联合B 组(P<0.05),但联合A 组、联合B 组组间比较,差异无统计学意义(P>0.05),见表2。
表2 四组激素水平比较(±s)

表2 四组激素水平比较(±s)
注:^与治疗前比较,P<0.05;#与单药组比较,P<0.05;*与联合A 组比较,P<0.05;&与联合B 组比较,P<0.05
(ng/ml) 孕酮(mmol/L) 人绒毛膜促性腺激素(U/L)单药组(n=60)组别 时间 雌二醇(ng/L) 孕激素诱导的阻断因子治疗前 1235.15±17.68 384.06±89.75 50.12±4.79 3021.02±304.12治疗后 (1518.36±469.20)^ (427.50±115.42)^ (78.34±3.19)^ (4651.24±535.79)^联合A 组(n=60)治疗前 1235.15±17.68 382.07±88.76 50.12±4.79 3021.02±304.12治疗后 (1949.23±453.17)#^ (486.52±109.46)#^ (85.16±3.52)#^ (5951.24±535.79)#^联合B 组(n=60)治疗前 1235.15±17.68 381.05±88.78 50.12±4.79 3021.02±304.12治疗后 (1946.20±452.31)#^ (485.28±108.41)#^ (84.87±3.47)#^ (5851.24±535.79)#^联合C 组(n=60)治疗前 1235.15±17.68 383.06±88.65 50.12±4.79 3021.02±304.12治疗后 (2329.42±541.40)#^*& (506.16±113.25)#^*& (90.36±3.42)#^*& (6951.24±535.79)#^*&
2.3 四组保胎效果比较
联合C 组、联合A 组、联合B 组保胎成功率高于单药组(P<0.05),见表3。
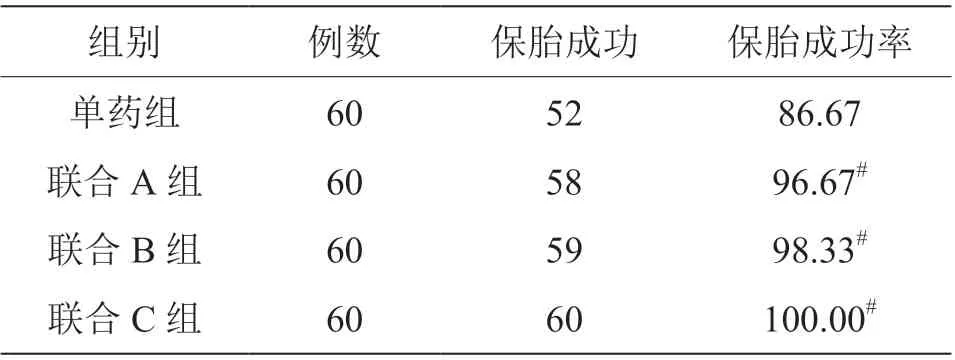
表3 四组保胎效果比较(n,%)
2.4 四组妊娠结局比较
四组妊娠结局比较,差异无统计学意义(P>0.05),见表4。
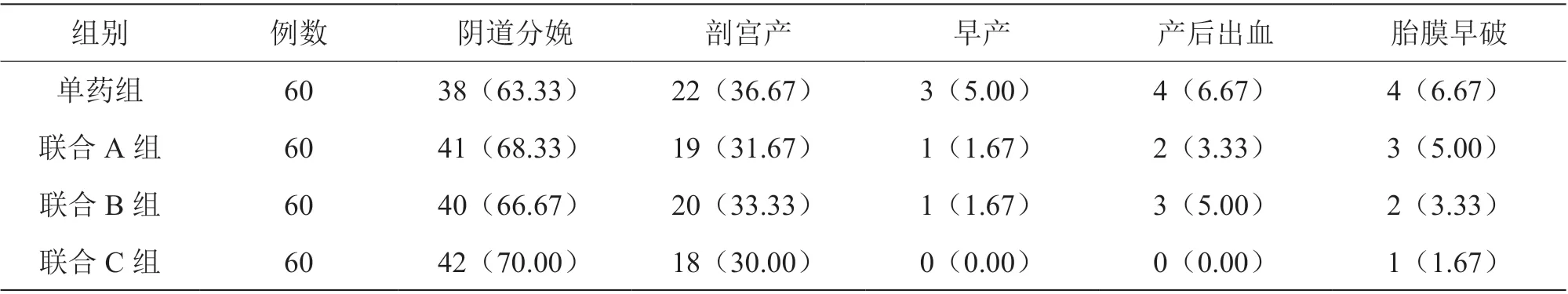
表4 四组妊娠结局比较[n(%)]
2.5 四组安全性比较
联合A 组、联合B 组、联合C 组呕吐、头晕、乏力、乳房肿胀、皮肤瘙痒不良反应发生率低于单药组(P<0.05),但联合A 组、联合B 组、联合C 组组间比较,差异无统计学意义(P>0.05),见表5。
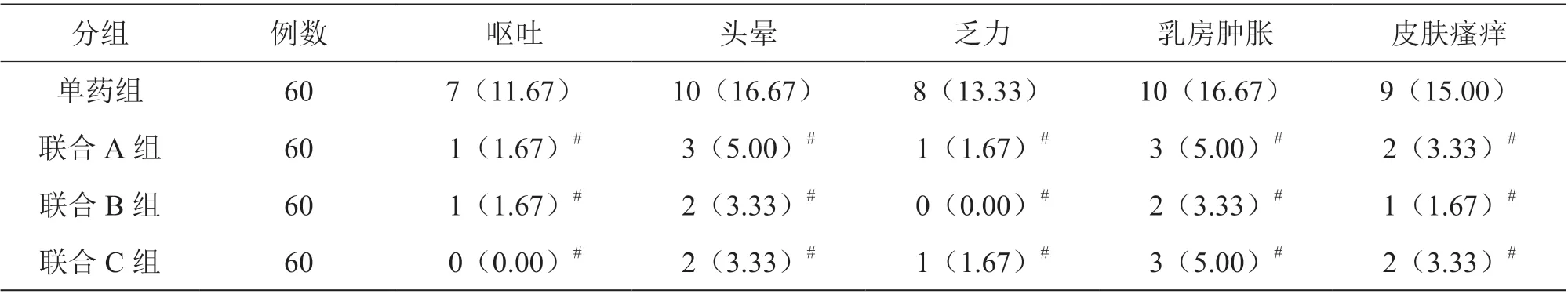
表5 四组安全性情况比较[n(%)]
3 讨论
3.1 不同用药方案对临床症状的影响
研究结果显示,联合A 组、联合B 组、联合C 组阴道流血消失时间、孕酮恢复时间、腹痛缓解时间、腰痛缓解时间、宫缩消失时间短于单药组(P<0.05),但联合A 组、联合B 组、联合C组各指标比较,差异无统计学意义(P>0.05),表明联合用药可显著缩短患者的症状改善时间,与杨琼等[5]研究结果相似,分析可知地屈孕酮虽然是高选择性的孕激素替代药物,分子结构和生理功能类似天然孕激素,药物吸收效果良好,治疗靶向性较高,但其仅与孕激素受体结合,作用部位局限,因此改善患者临床症状方面没有联合用药效果显著。
3.2 不同用药方案对激素水平的影响
研究结果显示,四组雌二醇、孕激素诱导的阻断因子、孕酮、人绒毛膜促性腺激素水平治疗后均优于治疗前,且联合A 组、联合B 组、联合C 组优于单药组,联合C 组优于联合A 组、联合B 组(P<0.05),但联合A 组、联合B 组组间比较,差异无统计学意义(P>0.05),提示联合用药可有效平衡先兆流产者妊娠期孕激素水平,且地屈孕酮联合绒毛膜促性腺激素这一用药方案平衡效果更为显著。分析可知孕酮可抑制子宫对缩宫素的敏感性,降低子宫收缩力度,对受精卵着床前的子宫准备和维持胚胎正常生长发育具有重要意义。人绒毛膜促性腺激素可促进合体滋养细胞分化,保障胎儿正常生长发育;雌二醇发挥促进子宫内膜的增长的作用,怀孕初期为受精卵着床和胚胎生长发育提供良好环境;孕激素诱导的阻断因子有助于抑制抗体形成和宫缩,从而维持正常妊娠[6]。地屈孕酮可调节体液和细胞免疫,改善子宫内膜容受性,抑制母胎界面自然杀伤细胞;绒毛膜促性腺激素可支持黄体功能,增强黄体分泌雌、孕激素的功能,保障良好的受精卵着床和发育的内膜环境,二者联合治疗先兆流产,平衡患者妊娠期激素水平的效果更佳[7]。
3.3 不同用药方案的保胎效果分析
本研究结果显示,联合C 组、联合A 组、联合B 组保胎成功率高于单药组(P<0.05),提示联合用药可显著提高患者的保胎成功率。同时,四组妊娠结局比较,差异无统计学意义(P>0.05),表明先兆流产患者经治疗保胎成功后,不影响患者的妊娠结局。分析可知低分子肝素钠具有抗凝特性,可有效改善患者血液循环,且具有的免疫功能可为受精卵着床和维持正常妊娠提供保障[8]。黄体酮属于孕激素,作用于子宫内膜,发挥刺激雌激素分泌的作用,可增加子宫平滑肌细胞通透性,为受精卵着床及营养提供有利条件,维持正常妊娠。绒毛膜促性腺激素的作用效果与黄体激素相似,在促进胎盘血管生长、胚胎正常发育、黄体功能分泌方面具有积极作用[9]。
3.4 不同用药方案的安全性分析
本研究结果显示,联合A 组、联合B 组、联合C 组呕吐、头晕、乏力、乳房肿胀、皮肤瘙痒不良反应发生率低于单药组(P<0.05),但联合A组、联合B 组、联合C 组组间比较,差异无统计学意义(P>0.05),表明相较于单一的地屈孕酮治疗,地屈孕酮分别联合低分子肝素钠、黄体酮、绒毛膜促性腺激素可显著降低患者治疗期间不良反应率,提升治疗安全性[10]。
综上所述,地屈孕酮单药治疗效果不佳,联合用药可提升保胎成功率和安全性,并可有效改善患者的临床症状,平衡先兆流产患者保胎治疗期间的激素水平,联合用药方案中地屈孕酮联合绒毛膜促性腺激素效果最佳。此外,本研究中仅探讨地屈孕酮单药与不同方案联合用药的效果差异,未就不同保胎方案的具体效果展开分析,存在一定局限性。
