腹腔镜下食管裂孔疝并发胃食管返流患者肺通气功能行保护性康复的疗效
2022-07-11张锋焦亚星徐广剑
张锋 焦亚星 徐广剑
东南大学医学院附属徐州医院(徐州市中心医院)呼吸与危重症医学区(江苏徐州221009)
食管裂孔疝是因多种原因致食管裂孔扩大,促使腹腔内脏器经膈食管裂孔突入胸腔而致的常见消化道疾病,常合并胃食管返流(gastroesophageal reflux disease,GERD),临床多表现为吞咽困难、反胃、胸骨后或剑突下烧灼感、心窝疼痛及反酸等[1-3]。除上述临床症状外,食管裂孔疝合并GERD患者呼吸系统极易发生咳嗽、睡眠呼吸暂停,甚至是肺功能损伤[4],而腹腔镜手术期间和术后也容易发生肺部感染、急性肺损伤、急性呼吸窘迫综合征及呼吸衰竭等并发症[5-6]。腹腔镜下食管裂孔疝修补术要求患者体位为头低脚高30°,且须CO2气腹,无形中给术中和术后呼吸管理增加了难度[7]。为探讨保护性康复干预在腹腔镜下食管裂孔疝修补术中对食管裂孔疝合并GRED 患者呼吸管理的应用效果,本研究对68例食管裂孔疝合并GRED患者进行了前瞻性研究,结果报道如下。
1 资料与方法
1.1 一般资料 选取我院2017年8月至2019年3月收治的68 例腹腔镜下行食管裂孔疝修补术与胃底折叠术的患者,所有患者均为食管裂孔疝合并GRED 患者。其中,男性患者37 例,女性患者31例,年龄51 ~77 岁,平均(59.35 ± 8.34)岁。平均BMI 为(19.87±2.48)kg/m2。
纳入标准:(1)ASA 麻醉分级为Ⅰ~Ⅱ级者;(2)心肺功能正常,无心肺疾病者。排除标准:(1)恶性肿瘤患者;(2)术中行中转开腹手术者;(3)术中发生广泛皮下气肿者。本研究经医院医学伦理委员会审核批准,所有患者及家属均签署研究知情同意书。将患者随机分为两组,保护组34 例,容量组34例,两组在性别、年龄、BMI等临床资料上相比差异无统计学意义(P>0.05),具有可比性。
1.2 方法 保护组采用保护性康复干预:气管插管,使用肺复张手法,在机械通气过程中间断地将平均气道压在3 ~5 s 内升高到30 ~40 cmH2O,持续20 s 后,再次恢复之前的压力水平,恢复通气后使用呼吸机控制通气,按患者理想体质量设置潮气量,标准为6 mL/kg,同时进行5 cmH2O 呼气末正压通气。建立稳定CO2气腹,调节至头高足低位30°,使用肺复张手法再次恢复呼吸机控制通气,密切观察患者生命体征,切口辅料是否异常,各引流管是否通畅、引流量、引流液性质等,并及时记录。
容量组采用传统容量控制性干预:间歇正压通气按理想体质量设置潮气量为10 mL/kg,建立稳定的CO2气腹后调节至头高足低位30°。
两组常规干预措施:(1)镇痛:时刻注意患者病情变化,按医嘱适当镇痛镇静,及时调整镇痛镇静药物及使用剂量,尽量消除患者氧耗及人机对抗;(2)呼吸道干预:严格遵守消毒隔离制度和医院洗手流程,由于腹腔镜下食管裂孔疝修补术要求患者体位为头高足低位30°,要特别注意防止患者出现误吸和返流。注意气道温化、雾化和湿化,保持呼吸道通畅。口腔干预1 次/6 h,隔1 次进行口腔冲洗和擦拭,按患者需求进行吸痰;(3)体征监测:严密监测患者生命体征。密切注意患者心电、呼吸频率、呼吸形态、血气情况和氧合情况,如发生异常及时查找原因并通知医生;(4)呼吸机:通气基本设置为:吸入氧浓度:40%;PETCO2:35 ~40 mmHg;初始RR:10 次/min,调整RR:16 次/min。注意检查外露导管,查看接口固定情况,防止管道扭曲、牵拉、打折及滑脱。严密监测通气流量,如发现流量不稳定,及时通知医生处理;(5)并发症管理:严密监测患者气管插管位置、管口、鼻腔、口腔及尿路情况,观察患者是否有出血、感染、恶心呕吐、腹胀、吞咽困难、栓塞及溶血发生。如发生吞咽困难,则给予流食或根据病情进行静脉补液。同时加强心理干预和相关知识宣教,使患者对并发症有必要的心理准备。
1.3 观察指标 观察并记录患者气腹前(t0)、2 h(t1)、4 h(t2)、术后24 h(t3)的平均动脉压(mean arterial pressure,MAP)、中心静脉压(central venous pressure,CVP)、肺顺应性(lung compliance,C)、肺泡-动脉血氧分压差(alveolar- artery oxygen partial pressure gradient,A-aDO2)、呼气末二氧化碳分压(partial pressure of end-tidal carbon dioxide,PETCO2)、氧合指数(oxygenation index,OI)、心率(heart rate,HR)和呼吸频率(Respiratory rate,RR)。
1.4 相关并发症发生情况 包括切口感染、肺部感染、气管炎症、吞咽困难、腹胀、恶心呕吐等。综合患者术后住院天数评价其康复效果,统计患者治疗满意度。
1.5 统计学方法 使用SPSS 22.0 软件进行数据分析,计量资料采用()表示,保护组与容量组之间的指标差异采用独立样本t检验,同一组内不同时间点同一指标差异采用重复测量设计的方差分析,治疗前后同一指标差异采用配对样本t检验;计数资料用例(%)表示,比较用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者平均动脉压、中心静脉压及肺顺应性比较 与t0相比,患者术后MAP 和CVP 均明显升高,C 明显降低(P<0.05);t1、t2时刻保护组C 的降幅大于容量组(P<0.05)。见表1。
表1 患者MAP、CVP 和C 对比Tab.1 Comparison of MAP,CVP and C in two groups±s

表1 患者MAP、CVP 和C 对比Tab.1 Comparison of MAP,CVP and C in two groups±s
注:*组内t0与t1时刻比较
组别保护组容量组tt1值Pt1值tt2值Pt2值tt3值Pt3值例数34 34 t0 t1 t2 t3 t 值*P 值*t0 t1 t2 t3 t 值*P 值*MAP(mmHg)77.12±7.29 94.22±5.77 94.12±3.67 95.33±4.27 5.776 0.034 77.04±6.69 95.47±4.66 95.15±3.41 95.28±4.29 5.987 0.033 0.189 0.074 0.241 0.210 0.157 0.136 CVP(mmHg)5.63±1.53 14.33±1.95 13.40±1.63 14.35±1.82 9.113 0.014 5.35±1.63 15.33±1.82 13.79±1.76 14.82±1.65 9.653 0.013 0.211 0.093 0.671 0.082 0.173 0.142 C(mL/cmH2O)63.25±5.66 37.02±3.17 36.02±1.85 37.56±2.67 7.028 0.022 62.97±5.78 27.62±3.28 26.14±1.85 27.26±2.67 8.719 0.017 4.556 0.036 5.627 0.026 6.241 0.018
2.2 呼吸功能指标比较 与t0相比,患者A-aDO2和PETCO2均明显降低,(P<0.05);t1、t2、t3时刻保护组A-aDO2 和PETCO2降幅大于容量组(P<0.05)。见表2。
表2 患者A-aDO2 和PETCO2对比Tab.2 Comparison of A-aDO2 and PETCO2 in two groups±s
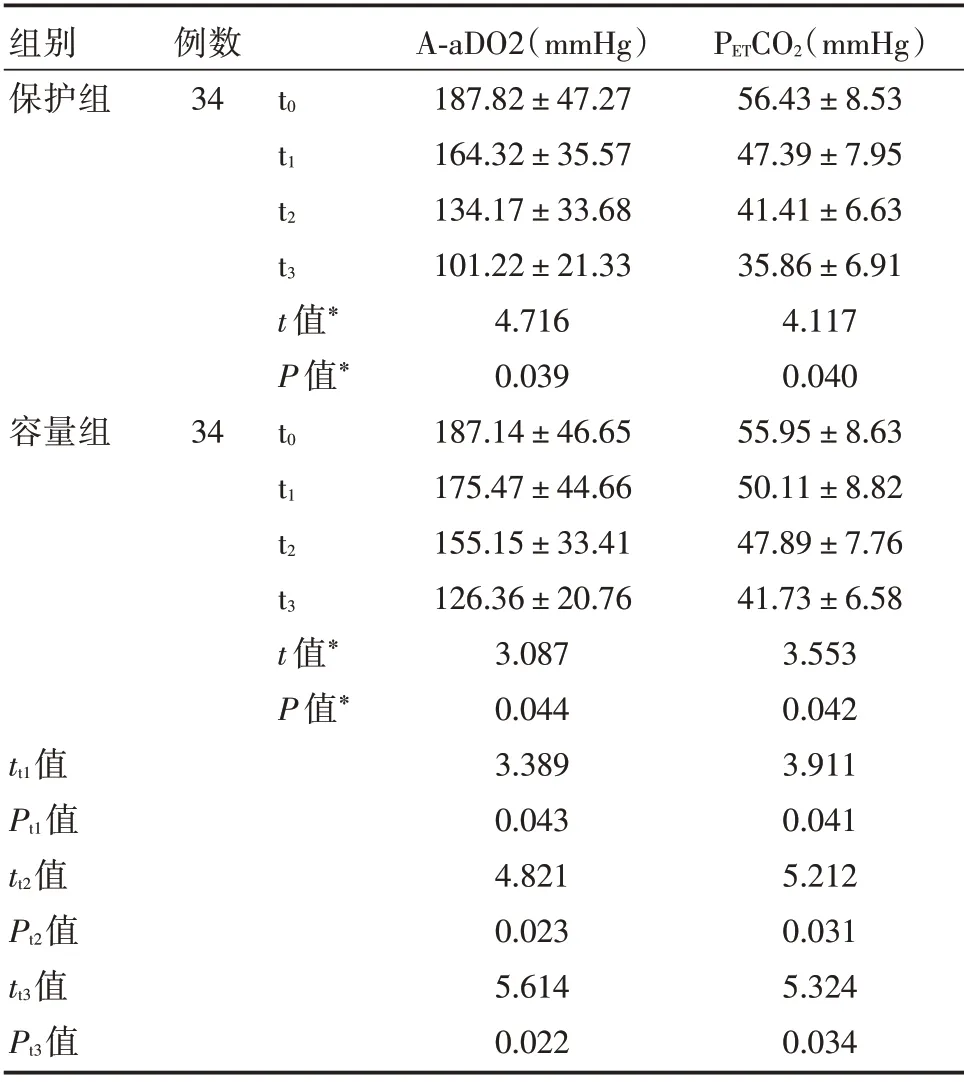
表2 患者A-aDO2 和PETCO2对比Tab.2 Comparison of A-aDO2 and PETCO2 in two groups±s
注:*组内t0与t1时刻比较
组别保护组容量组tt1值Pt1值tt2值Pt2值tt3值Pt3值例数34 34 t0 t1 t2 t3 t 值*P 值*t0 t1 t2 t3 t 值*P 值*A-aDO2(mmHg)187.82±47.27 164.32±35.57 134.17±33.68 101.22±21.33 4.716 0.039 187.14±46.65 175.47±44.66 155.15±33.41 126.36±20.76 3.087 0.044 3.389 0.043 4.821 0.023 5.614 0.022 PETCO2(mmHg)56.43±8.53 47.39±7.95 41.41±6.63 35.86±6.91 4.117 0.040 55.95±8.63 50.11±8.82 47.89±7.76 41.73±6.58 3.553 0.042 3.911 0.041 5.212 0.031 5.324 0.034
2.3 氧合指数、心率和呼吸频率比较 与t0相比,患者OI 和RR 均明显升高,保护组HR 在t1、t2时刻明显降低(P<0.05),容量组HR 各时段变化值与t0时刻相比差异无统计学意义(P>0.05);t1、t2、t3时刻保护组OI、RR增幅大于容量组(P<0.05)。见表3。
表3 患者OI、HR 和RR 对比Tab.3 Comparison of OI,HR and RR in two groups±s
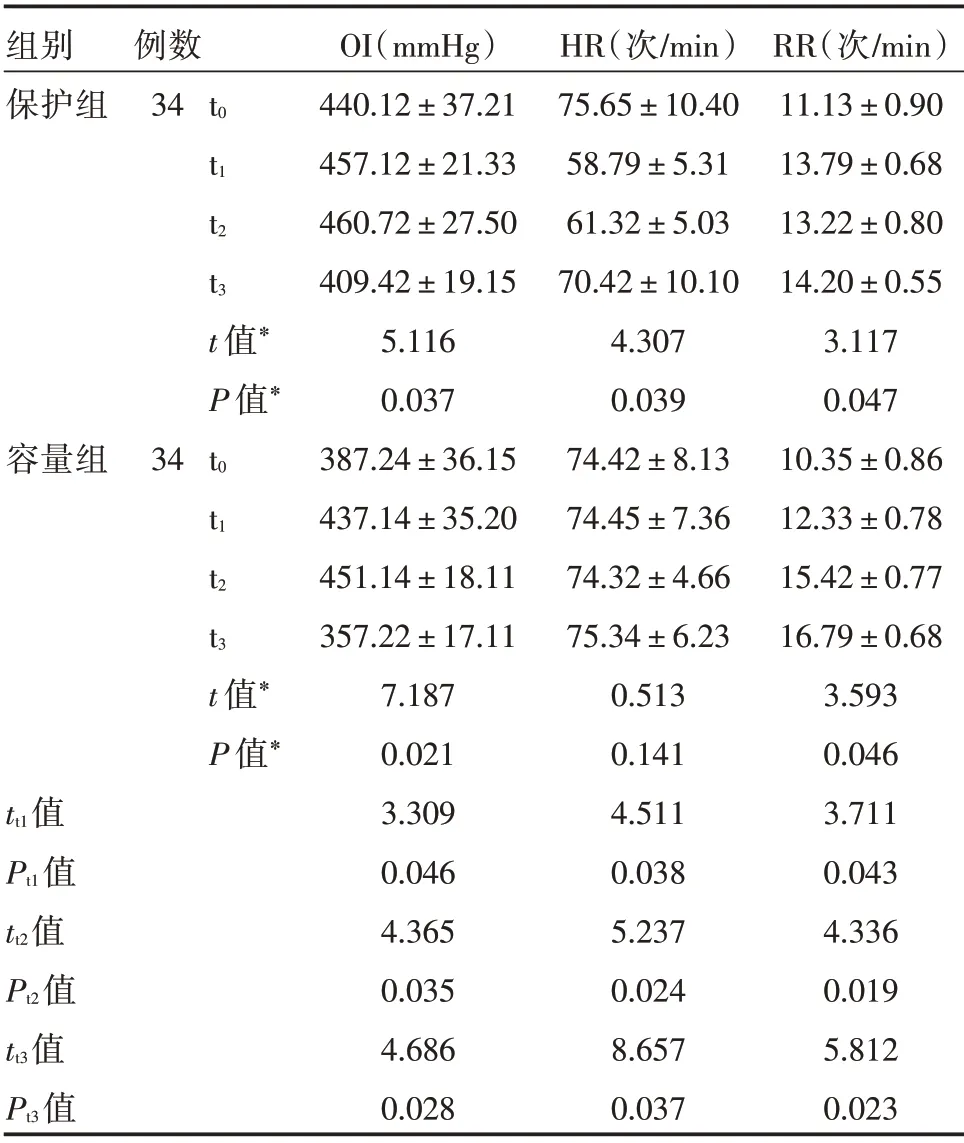
表3 患者OI、HR 和RR 对比Tab.3 Comparison of OI,HR and RR in two groups±s
注:*组内t0与t1时刻比较
组别保护组容量组tt1值Pt1值tt2值Pt2值tt3值Pt3值例数34t0 34t0 t1 t2 t3 t 值*P 值*t1 t2 t3 t 值*P 值*OI(mmHg)440.12±37.21 457.12±21.33 460.72±27.50 409.42±19.15 5.116 0.037 387.24±36.15 437.14±35.20 451.14±18.11 357.22±17.11 7.187 0.021 3.309 0.046 4.365 0.035 4.686 0.028 HR(次/min)75.65±10.40 58.79±5.31 61.32±5.03 70.42±10.10 4.307 0.039 74.42±8.13 74.45±7.36 74.32±4.66 75.34±6.23 0.513 0.141 4.511 0.038 5.237 0.024 8.657 0.037 RR(次/min)11.13±0.90 13.79±0.68 13.22±0.80 14.20±0.55 3.117 0.047 10.35±0.86 12.33±0.78 15.42±0.77 16.79±0.68 3.593 0.046 3.711 0.043 4.336 0.019 5.812 0.023
2.4 并发症比较 保护组相关并发症累计发生率为(20.59%),容量组为(47.06%),保护组相关并发症累计发生率低于容量组(P<0.05)。见表4。
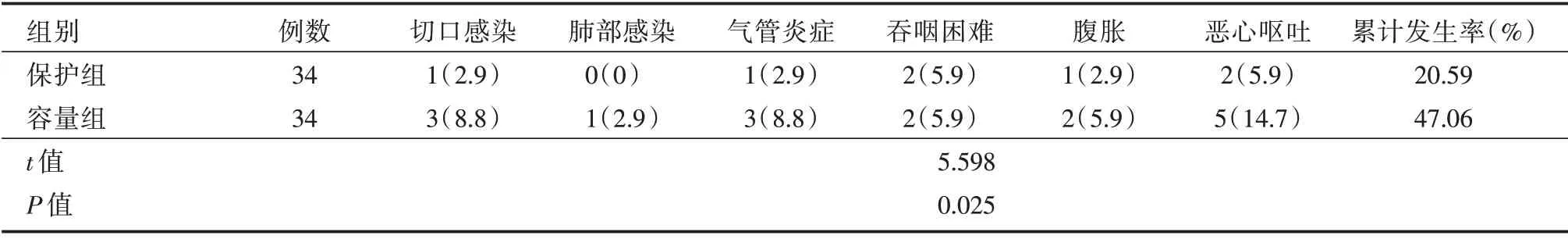
表4 患者相关并发症累计发生率对比Tab.4 Comparison of cumulative incidence of related complications between two groups 例(%)
2.5 住院天数及满意度比较 保护组住院天数(8.2±1.8)d 低于容量组(10.6±1.6)d,差异有统计学意义(P<0.05)。治疗满意度保护组明显高于容量组(88.24%vs.61.76%,P<0.05)。见表5。
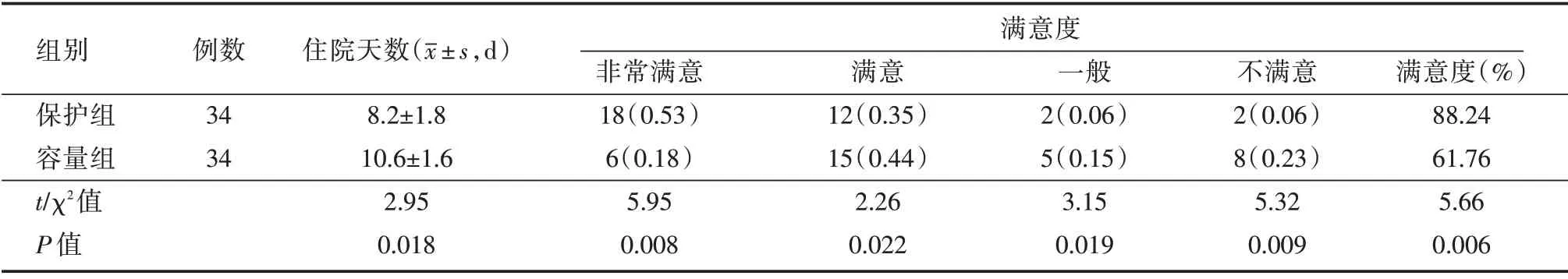
表5 患者住院天数及满意度对比Tab.5 Comparison of hospitalization days and satisfaction of patients 例(%)
3 讨论
传统的固定通气模式不仅通气参数固定,而且潮气量高。虽然这有利于预防患者出现低氧血症和肺不张[8],但也容易导致肺过度通气,引发或加重肺部损伤[9]。本研究结果显示,对腹腔镜下食管裂孔疝合并GERD 患者实施保护性康复干预,有助于促进患者肺通气功能恢复,降低相关并发症的发生率,增强住院疗效,缩短住院时间,增加患者治疗满意度。这是缘于传统固定机械通气的高潮气量容易放大患者的生物反应和肺部通气张力,从而增加了患者肺部并发症的发生风险。同时,肺部过度通气也会引起肺泡过度膨胀,使得肺组织和肺循环处于被撕裂和被破坏的边缘,一旦此情况积累并发生,肺泡极易出现超微结构损伤,继而导致扩大化的肺损伤,最终导致患者出现肺通气功能障碍[10-11]。新型的肺保护性通气策略,恰恰缓解了这类损伤的发生几率,故而有益于腹腔镜下食管裂孔疝合并GERD 患者的肺通气功能恢复。小潮气量是肺保护性通气策略的重要组成部分,能够有效避免肺过度膨胀出现损伤,且可降低气道压、改善肺顺应性,能够加快呼吸频率,提高肺的通气效率[12-13]。但单纯使用小潮气量可能会导致患者肺泡膨胀不全,导致患者出现低氧血症或肺不张等并发症。在小潮气量通气的同时,使用肺复张策略能够使肺泡重新扩张,可有效促进肺完全膨胀,改善肺的氧合功能,同时能够增加表面活性物质的释放,从而增加肺的顺应性,减少肺损伤的发生[14]。SCHWEIGERT 等[15]认为,肺保护性通气策略可以根据患者肺部情况合理调整潮气量来减少患者的肺损伤发生风险。通过降低患者潮气量,可以降低患者肺泡被拉伸所产生的剪应力,从而避免了肺过度膨胀,有效降低了肺泡气压性损伤的发生几率。而SPASSOV 等[16]的研究也证实,保护性康复干预能够有效防止患者因潮气量低引发的肺泡塌陷和肺不张,对恢复患者的肺通气功能有积极意义。FANELLI 等[17]认为,肺保护性通气策略可以有效去除血液中的二氧化碳,使肺获得充分休息,降低肺舒张负担,从而减少了肺水肿和肺损伤的发生几率,有利于保护肺泡上皮。
肺部并发症的发生率体现了通气策略有效性的重要指标,在本研究中,实施肺保护性通气策略的患者累计并发症发生率为20.59%,远低于传统容量控制通气模式的47.06%(P<0.05)。这一结论与PATERNOT 等[18]报道的基本一致,说明保护性干预能够有效减少并发症发生率,改善预后。在机械肺通气过程中,高潮气量容易反复性的启动和关闭远端肺单位,使得通气压力过高,KIMURA 等[19]认为,由此产生肺泡剪应力损伤和气压伤会产生并释放炎性因子。另一方面,如果潮气量过低,又容易导致肺功能退化和肺不张。本研究结果显示,与t0相比,患者A-aDO2 和PETCO2均明显降低(P<0.05);t1、t2、t3时刻保护组A-aDO2 和PETCO2降幅大于容量组(P<0.05)。这与董岩等[20]的结论基本一致。本研究发现,与t0相比,患者OI和RR 均明显升高,保护组HR 在t1、t2时刻明显降低(P<0.05),t1、t2、t3时刻保护组OI、RR 增幅大于容量组(P<0.05)。HEMMES 等[21]通过多中心随机实验得出的结论:保护性康复干预在改善氧合指数(0I)方面的优势,充分说明了其在保护肺功能方面的优越性。BALL 等[22]研究也证实,使用适当水平的5 cmH2O 呼气末正压通气和预氧化处理,可以有效维持患者终末肺活量,降低肺不张的发生率。在改善平均动脉压和中心静脉压方面,本次研究结果发现,与t0相比,患者术后MAP和CVP均明显升高,C 明显降低(P<0.05);t1、t2时刻保护组C 的降幅大于容量组(P<0.05)。说明保护性康复干预并没有明显的优势,但其能够有效地维持肺的顺应性。当然在这个过程中,良好的镇静镇痛干预、呼吸道管理、呼吸机干预、并发症管理及生命体征监测对有效预防和控制并发症的作用是不能忽略的,通过康复干预提高患者的认知程度,改善人机对抗均有积极意义。
综上,保护性康复干预通过降低潮气量以缓解腹腔镜下食管裂孔疝合并GERD 患者肺部过度膨胀,减轻肺脏器损伤,改善患者的肺功能,有利于促进患者肺通气功能的恢复,减少炎性因子释放,降低并发症发生率,增强住院疗效,缩短住院时间,增加患者治疗满意度,值得临床推广。
