阴道分娩次数≤3次女性盆腔脏器脱垂量化分度的影响因素
2022-07-06高振华李天杰申吉泓
彭 彪,高振华,李天杰,申吉泓
(昆明医科大学第一附属医院泌尿外科,中华医学会云南省女性盆底疾病培训基地,云南昆明 650032)
盆腔脏器脱垂(pelvic organ prolapse,POP)定义为阴道前壁、阴道后壁、子宫(子宫颈)、阴道顶端(阴道穹隆或子宫切除后的袖口瘢痕)中的一个或多个下降[1],是女性最常见的慢性疾病之一,影响着全世界数百万妇女。POP具有多种原因,包括年龄、种族、胎次、分娩方式、肠功能失调、结缔组织疾病、肥胖、吸烟和家族史等[2]。我国最近的一项流行病学研究显示,阴道分娩次数≥3次的女性发生症状性POP的几率比未分娩女性高1.91~2.78倍[3]。随着我国计划生育的实施,二胎政策及三胎政策的开放,我国现多数女性阴道分娩次数≤3次,故3次以内的阴道分娩对盆腔脏器脱垂量化分度的影响被提上了研究日程。
1 资料与方法
1.1 研究对象纳入标准:①2018年1月1日-2021年1月1日于昆明医科大学第一附属医院泌尿外一科、妇科住院的POP患者;②阴道分娩后至少1年;③阴道分娩次数≤3次。排除标准:①盆腔手术病史,剖宫产史,难产史,结缔组织疾病,放射治疗史,神经肌肉疾病或曾长期使用类固醇;②体格检查显示子宫颈延长;③POP的家族史、吸烟史。
最终纳入研究的患者297例,查体时由2位经验丰富的泌尿妇科医生使用盆腔脏器脱垂量化分度法(pelvic organ prolapse quantitation,POP-Q)对其进行分度以界定POP的严重程度,因POP-Q Ⅰ度和Ⅱ度,POP-Q Ⅲ度和Ⅳ度很难区分开来,故通过POP-Q分度结果将患者分为两组:其中POP-Q(Ⅰ~Ⅱ度)患者178例,POP-Q(Ⅲ~Ⅳ度)患者119例。
1.2 资料收集与分析已知年龄、分娩方式、阴道分娩次数、绝经、结缔组织疾病、肥胖、吸烟和家族史、引起腹压增加的疾病、代谢综合征及相关组分是POP发生发展的危险因素[2, 4],而年龄、分娩方式、阴道分娩次数、绝经是其发生发展的主要危险因素。本次研究主要分析影响阴道分娩次数≤3次女性POP-Q的因素,故排除了很少见的危险因素(具体见排除标准)。收集两组患者的一般资料,包括患者的年龄、体重指数(body mass index,BMI)、阴道分娩次数、是否绝经、是否有引起腹压增加的疾病(慢性咳嗽、便秘等)、是否有高血压及糖尿病、入院平均血压及空腹血糖、血甘油三酯量、高密度脂蛋白胆固醇量及总胆固醇量,对收集的资料进行对比及统计学分析。资料由2名及以上研究人员进行确认。
1.3 临床资料各标准的定义BMI在18.9~23.9、甘油三酯<1.7 mmol/L、高密度脂蛋白≥1.04 mmol/L、总胆固醇<5.72 mmol/L定义为正常值;高血糖定义为空腹血糖≥6.1 mmol/L或葡萄糖负荷后2 h血糖≥7.8 mmol/L和(或)已确诊为糖尿病并治疗者;高血压定义为血压≥130/85 mmHg及(或)已确认为高血压并接受治疗者。
1.4 POP-Q分度标准[5](表1)

表1 POP-Q分度标准[5]
POP-Q分度的测量方法:以处女膜为参照点,共测量6个解剖测量点(阴道前壁2个、阴道后壁2个、阴道顶端2个)和处女膜水平的关系,以阴道前后壁、子宫颈等标志点脱垂于处女膜上(负数)、下(正数)的厘米数表示,处女膜平面为0。
阴道前壁2点描述:①Aa:位于阴道前壁中线尿道外口上3 cm,Aa点与处女膜距离为-3~3 cm;②Ba:指阴道前穹隆顶端到Aa点阴道前壁脱垂最明显处。在无脱垂情况,Ba点为-3 cm;在阴道完全脱出时,Ba点即阴道前穹隆的顶端。阴道后壁2点描述:①Ap:位于阴道后壁中线处女膜上3 cm,Ap点值为-3~3 cm;②Bp:指阴道后穹隆顶端到Ap点阴道前壁脱垂最明显处。在无脱垂情况,Bp点为-3 cm;在阴道完全脱出时,Bp点即阴道后穹隆的顶端。阴道顶端2点描述:①C(cervix or vaginal cuff):代表宫颈下缘或子宫全切术后阴道断端;②D(posterior fornix):代表有宫颈妇女的后穹隆顶端位置。其他标志包括:①生殖裂孔长度(genital hiatus,gh),尿道外口中点至阴唇后联合之间的距离;②会阴体长度(perineal body,pb),阴唇后联合到肛门中点的距离;③阴道长度(total vaginal length,tvl),当C点或D点恢复到正常位置后阴道全长。
1.5 统计学分析应用SPSS 22.0统计软件行数据分析。所有数据均以例和百分比表示。单因素分析采用卡方检验,单因素分析在P<0.05时,方确定具有统计学意义;将单因素分析中P<0.05的自变量纳入多因素分析,多因素分析采用logistic回归分析,在P<0.05时为差异具有统计学意义。
2 结 果
2.1 研究对象的基本资料本次研究共纳入患者297例,其中POP-Q(Ⅰ~Ⅱ度)患者178例(59.9%),POP-Q(Ⅲ~Ⅳ度)患者119例(40.1%)。POP-Q(Ⅰ~Ⅱ度)患者均有前盆膀胱脱垂,少数患者合并中盆子宫脱垂及后盆直肠脱垂;POP-Q(Ⅲ~Ⅳ度)患者均有中盆子宫脱垂,且脱垂最严重的部位为子宫脱垂,几乎所有患者合并前盆膀胱脱垂及后盆直肠脱垂;两组患者中均未发现单纯的后盆直肠脱垂。
2.2 单因素卡方检验卡方检验中以POP-Q分度作为因变量,阴道分娩次数(1~3次)、绝经、年龄段、BMI、甘油三酯升高、高密度脂蛋白胆固醇降低、总胆固醇升高、高血压、高血糖、引起腹压增加的疾病作为自变量,结果显示POP-Q(Ⅰ~Ⅱ度)组与POP-Q(Ⅲ~Ⅳ度)组在年龄段、绝经、高血压、高血糖、引起腹压增加的疾病中的差异具有统计学意义(P<0.05),而阴道分娩次数、BMI、甘油三酯升高、高密度脂蛋白胆固醇量降低、总胆固醇升高于卡方检验中无统计学意义(表2)。

表2 影响阴道分娩≤3次女性盆腔脏器脱垂量化分度的单因素卡方检验 [例(%)]
2.3 多因素logistic回归分析将卡方检验中有统计学意义(P<0.05)的自变量纳入多因素Logistic回归分析中,结果显示:在阴道分娩次数≤3次的女性中,年龄段和绝经是影响POP-Q(Ⅲ~Ⅳ度)发生的重要危险因素(P<0.05),而高血压、高血糖、引起腹压增加的疾病于多因素分析中无统计学意义(表3)。
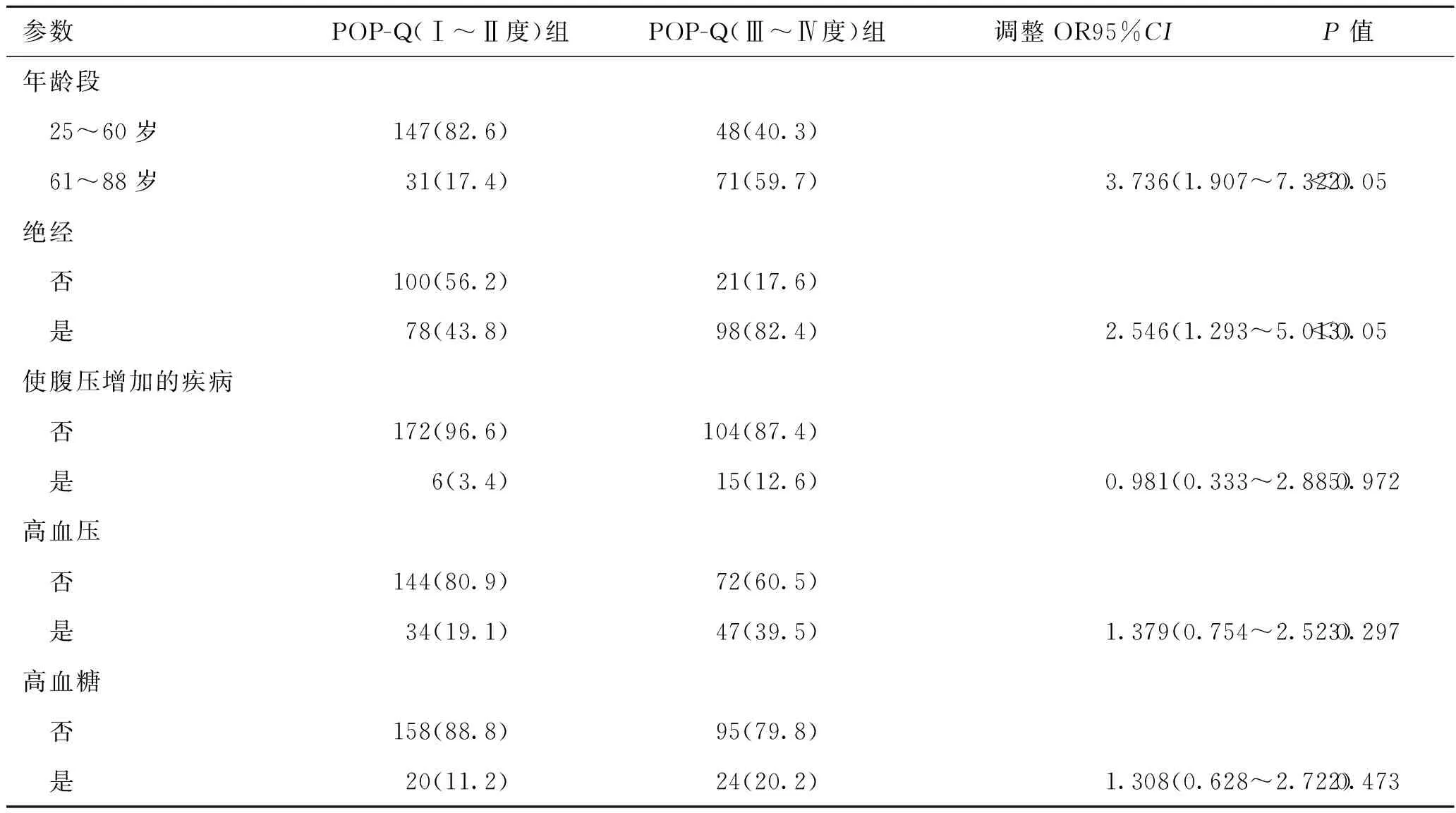
表3 多因素logistic回归分析 [例(%)]
3 讨 论
盆腔脏器脱垂是女性最常见的良性疾病之一,影响了几乎一半年龄超过50岁的女性[6]。阴道分娩作为POP最重要的危险因素之一,随着计划生育的实施,二胎及三胎政策的开放,探讨阴道分娩次数≤3次是否会导致POP(Ⅲ~Ⅳ度)的患病率的增加尤为重要。
阴道分娩是POP发生发展的独立危险因素。有研究发现,一次或多次阴道分娩病史的妇女与体检时脱垂达到或超过处女膜有很强相关性[7],这反映出过度拉伸、撕裂和多次分娩是POP发展的主要产科诱因。阴道分娩会损伤肛提肌、中枢神经系统、韧带,导致支配肛提肌的神经功能受损,并增加肛提肌裂孔的尺寸,这些伤害可能在阴道分娩后持续存在,并导致POP的持续发展[8]。经阴道分娩的产妇肛提肌损伤率为13%~36%[9],肛提肌损伤与肛提肌裂孔持续增大有关[10],进而导致脱垂的发展。超声检查也进一步证实阴道分娩数与肛提肌裂孔增大有关,可能与骨盆支持结构反复创伤有关[11]。在磁共振成像(magnetic resonance imaging,MRI)上已观察到分娩后阴道穹隆的外观改变,这表明分娩过程中的阴道旁损伤可能对阴道前壁脱垂的发展有潜在作用[12]。而本次研究发现,对于阴道分娩次数≤3次的女性,阴道分娩次数与POP-Q分度没有关系,阴道分娩次数增加不会导致POP-Q分度增加。导致如此不同的结论可能的原因是:①研究中没有加入分娩时是否有产伤、器械辅助阴道分娩、新生儿体重、分娩时年龄等因素。与正常分娩相比,器械辅助阴道分娩中肛提肌(levator ani muscle,LAM)撕脱发生率较高,增加了盆底损伤的风险,可能的解释是分娩时更大的空间需求,更快的扩张和更高的牵拉峰值力[13-14]。新生儿的高出生体重以及阴道分娩造成的物理创伤会使骨盆底肌肉承受压力和拉伤,韧带可能受损,无法完全恢复其力量和弹性[15]。对于分娩时产妇年龄是否会引起POP的加重还有待讨论,有研究显示产妇年龄与严重POP的发生无相关性[16]。②阴道分娩引起POP严重度的增加是一个量变到质变的过程,而阴道分娩次数≤3次未达到引起质变的阈值。③大多数POP-Q Ⅰ~Ⅱ的患者几乎没有症状,POP-Q Ⅰ~Ⅱ度女性就诊的主要原因不是盆腔脏器脱垂症状,而是其相关症状(如尿失禁、尿频、排尿不畅、便秘等),故未就诊的女性患者数量更多,导致统计结果产生选择偏移。
年龄增长是被广泛接受的POP的独立危险因素,年龄与症状性脱垂有独立的相关性[17]。有研究对分娩后5~10年的妇女,进行12~18个月的观察发现:年龄与盆底支撑结构恶化密切相关,年龄大于40岁的妇女盆底支撑结构恶化的几率增加60%以上[18]。本次研究发现,年龄段60~88岁的妇女发生POP-Q(Ⅲ~Ⅳ度)的风险较高,表明随着年龄的增长,POP可能呈逐渐加重的趋势。可能的机制是[19-20]:因盆底肌是骨骼肌,从40岁左右开始,骨骼肌质量和强度总体下降,从40岁到80岁,女性继续失去其肌肉质量的30%至50%,进而导致骨盆肌肉收缩力降低,肛提肌裂孔直径增加。与肛提肌裂孔直径较小的女性相比,肛提肌裂孔直径大于或等于2 cm的女性发生盆底支撑结构恶化的可能性要增加1倍[18]。
流行病学研究显示,绝经是POP症状的发展和严重程度增加的主要危险因素[21-24]。有研究对180名绝经前妇女和85名绝经后妇女进行为期3年的随访观察,发现绝经后的妇女比绝经前的妇女有更多的盆腔脏器脱垂,并证明了更年期是脱垂发展到处女膜以外的独立危险因素[25]。本次研究发现,在阴道分娩次数≤3次的女性中,绝经妇女发生POP-Q(Ⅲ~Ⅳ度)的风险较高。表明绝经后雌激素减退对POP的恶化有促进作用。可能的机制是:骨盆底有雌激素受体,由于更年期雌激素水平降低,引起盆底血管的丧失,导致胶原蛋白合成减少,组织修复受到损害从而损害盆底结构的完整性;而绝经导致的神经血管、结缔组织及肌肉萎缩,会降低它们的弹性,进而导致脱垂[26-27]。有学者将46例有症状POP-Q≥Ⅱ度的绝经后妇女与46例泌尿妇科健康的绝经后妇女进行了1∶1匹配(匹配基于更年期状态、年龄、胎次、BMI)进行病例对照研究,结果显示在严重脱垂的患者中,血清雌二醇的浓度显著降低[28]。故对绝经后妇女给予雌激素补充治疗可能可以延缓POP的进展。
体重指数增加是POP的独立危险因素,可能的机制是:①内脏脂肪沉积会导致腹腔压力变大,盆底组织长期受到挤压;②肌肉脂肪沉积会导致骨盆底肌肉的衰弱,进而引起盆底松弛,进而导致盆腔脏器脱垂。本研究显示,在阴道分娩次数≤3次的女性中,BMI与POP的严重程度无关,可能的原因是:体重指数增加会增加POP发生的风险,但对已发生POP的女性,对POP疾病的进展影响不大。
便秘、慢性咳嗽会引起腹压增加,持续性的腹压增加使盆底组织持续受压导致盆底组织损伤,进而引起POP的发生。有研究显示便秘与脱垂症状和脱垂手术均相关[29],但引起腹压增加的疾病与POP严重程度的关系尚不清晰。本研究显示在阴道分娩次数≤3次的女性中,引起腹压增加的疾病与POP-Q分期无关。
代谢综合征引起POP发生可能的机制是:患有代谢综合征的患者可能表现为微血管改变,这是内皮功能障碍和动脉粥样硬化的结果,其还增加了血栓形成和促炎状态的风险,上述病理状况可能与盆底结缔组织重塑有关,导致胶原蛋白和弹性蛋白合成和(或)降解异常;血糖升高可引起骨盆微血管的损伤和糖尿病性神经病,进而导致盆底组织缺血萎缩[4, 30]。已有研究显示与代谢综合征相关的危险因素与POP-Q分期≥Ⅲ期之间的关联,发现甘油三酯升高和高密度脂蛋白胆固醇降低与POP严重程度相关[31]。本研究显示在阴道分娩次数≤3次的女性中,代谢综合征相关的危险因素与POP-Q分期无关,可能的原因是未对影响POP-Q分度最大的因素(如年龄、阴道分娩次数、绝经)进行控制。关于总胆固醇与POP的关系未见相关研究,本次研究显示在阴道分娩次数≤3次的女性中,总胆固醇与POP-Q分度无关。
随着健康知识的普及和人们对自身健康关注的提高,人们不仅仅是担忧再生育一胎会加重家庭的经济负担,也对多次生育会造成盆底损伤,引起压力性尿失禁、盆腔脏器脱垂、大便失禁等问题产生担忧。而本次研究显示,在阴道分娩1~3次的女性中,阴道分娩次数的增加不会增加POP的严重度,仅年龄和绝经会使妇女发生POP-Q(Ⅲ~Ⅳ度)的风险增高。
本次研究的局限性在于:①研究中没有加入分娩时是否有产伤、器械辅助阴道分娩、新生儿体重、分娩时年龄等因素。②POP-Q Ⅰ~Ⅱ度的女性大多数是没有任何症状的,仅小部分因盆腔脏器脱垂的伴随症状就诊,导致本次研究统计结果出现选择偏移;③未设置正常对照组,可能会对结果有所影响;④样本量不够大。
