脊柱非结核分枝杆菌病三例
2022-07-06李翔窦吉辰刘思源陈林饶涛赵衡周奕白平寸新华
李翔 窦吉辰 刘思源 陈林 饶涛 赵衡 周奕 白平 寸新华
非结核分枝杆菌(non-tuberculous mycobacteria,NTM)是指除结核分枝杆菌复合群及麻风分枝杆菌以外的一类分枝杆菌的总称,可引起人体肺、骨关节、淋巴结、软组织等器官和组织的感染,也可引起全身播散性疾病[1]。近年来,NTM病的患病率及发病率均有增加,脊柱NTM病的报道也逐渐增多[2-5],但是脊柱NTM病的磁共振表现及随访影像变化的报道却很少。笔者收集了自2019年10月1日至2021年12月10日收治于昆明市第三人民医院确诊为脊柱NTM病的3例成年患者,通过对3例患者的病史、影像学表现、实验室检查及诊治过程进行分析,总结该病的临床特点,旨在提高对脊柱NTM病的认识及诊断能力。
临床资料
例1患者,女性,52岁,因反复腰部疼痛1年余,于2019年11月19日收住于昆明市第三人民医院骨科。患者1年前无明显诱因出现左侧腰部疼痛,近半年来左侧腰部疼痛加重,期间感到乏力、食欲减退及间断高热。患者2015年在当地医院诊断为“肺结核、结核性胸膜炎、淋巴结结核”,行抗结核治疗,2015—2018年多次住院。2017年在外院曾行“淋巴结活检术”。经当地医院治疗,无明显好转,以腰椎结核收治入昆明市第三人民医院骨科。
入院查体:胸椎下段及腰椎上段压痛,活动受限,四肢肌张力正常,双下肢无水肿。入院外周静脉血白细胞计数为19.11×109/L(正常范围:4×109~10×109/L),中性粒细胞计数为16.22×109/L(正常范围:2.04×109~7.6×109/L),超敏C反应蛋白为53.88 mg/L(正常范围:0~6 mg/L),血红细胞沉降率为90 mm/1 h(正常范围:0~20 mm/1 h)。结核感染T细胞斑点试验阴性,结核抗体阴性,结核菌素皮肤试验(PPD试验)阴性。于2019年11月20日入院行影像学检查,胸椎及腰椎X线摄片提示第10胸椎至第2腰椎不均匀骨质破坏、硬化,腰1~2椎间隙稍变窄(图1);胸椎及腰椎CT提示胸10~11、11~12椎间隙变窄,第10胸椎至第2腰椎、第4和5腰椎椎体不规则骨质破坏,破坏周围骨质硬化,部分骨质破坏内可见点状死骨影像,病椎旁软组织肿胀(图2),腰椎MR提示第10胸椎至第2腰椎,第4腰椎骨质破坏、骨髓水肿,周围软组织肿胀(图3)。
入院后于2019年11月28日行病变椎体活检及脓肿穿刺术,术后脓液送检,2 d后进行GeneXpert MTB/RIF检测,结果为阴性,抗酸杆菌涂片+++,细菌真菌涂片阴性。2019年12月11日行前外侧入路胸腰椎病损切除、椎间盘病灶清除术、椎旁脓肿清除术,术后1周脓液分枝杆菌22项DNA定性检测为鸟分枝杆菌。2020年1月14日脓液BACTEC MGIT 960液体培养鉴定为非结核分枝杆菌,对利福平、利福布汀、阿米卡星、莫西沙星、加替沙星、乙胺丁醇、克拉霉素敏感,利奈唑胺中介,米诺环素、多西环素、阿奇霉素、亚胺培南/西司他丁钠耐药。术后病理提示慢性肉芽肿性炎,结核可疑(图4)。
初步诊断为:(1)播散性非结核分枝杆菌病;(2)非结核分枝杆菌性脊柱炎。根据《非结核分枝杆菌病诊断与治疗指南(2020年版)》[1]及药敏试验结果予以抗非结核分枝杆菌感染治疗(阿米卡星0.4 g,肌肉注射,1次/d;莫西沙星0.4 g,口服,1次/d;乙胺丁醇0.75 g,口服,1次/d;克拉霉素0.5 g,口服,2次/d;利福平0.45 g,口服,1次/d)。
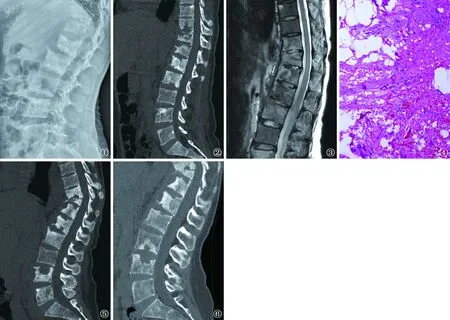
图1~6 病例1,患者,女,52岁。图1 2019年11月20日,胸椎及腰椎X线片提示第10胸椎至第2腰椎不均匀骨质破坏、硬化,腰1~2椎间隙稍变窄 图2 2019年11月20日,胸椎及腰椎CT提示胸10~11、11~12椎间隙变窄,第10胸椎至第2腰椎、第4和5腰椎椎体不规则骨质破坏,破坏周围骨质硬化,部分骨质破坏内可见点状死骨影像,病椎旁软组织肿胀 图3 2019年11月20日,腰椎MR提示第10至第2腰椎骨质破坏、骨髓水肿,周围软组织肿胀 图4 2020年1月14日,胸腰椎病损切除术后病理提示慢性肉芽肿性炎(HE ×10) 图5 2020年4月15日,复查腰椎CT提示第11胸椎压缩变扁,第4腰椎骨质破坏范围增大 图6 2022年3月6日,腰椎CT提示第3腰椎骨质破坏进展
术后2个月余,患者因手术部位引流管口破溃流脓再次于2020年4月15日入院,入院查体可见右侧腰部长约1 cm引流管疤痕,已破溃,见黄色黏稠脓液流出。入院胸腰椎X线摄片及CT扫描可见第11胸椎明显压缩变扁,第4腰椎骨质破坏范围增大(图5)。入院后再次予椎旁脓肿清除术、窦道切除术,术后继续抗NTM治疗。后患者反复因皮肤窦道、脓肿形成入院6次, 2022年3月6日,胸腰椎X线摄片、CT扫描及MR提示第3腰椎骨质破坏进展(图6)。患者因病变范围大、脓肿反复发作、依从性差,预估其手术创伤大、效果可能不佳,未再行手术治疗。2022年5月24日电话随访,患者自感腰背部疼痛较前未加重,能中途不休息行走2 km,能坐车、煮饭等日常生活。
例2患者,女性,62岁,因腰背部疼痛6个月余,加重伴活动困难3个月,于2021年4月20日收住昆明市第三人民医院骨科。患者6个月前无明显诱因出现腰背部疼痛,活动后加重,休息后可缓解,无放射痛。患病期间伴随乏力消瘦,无发热。外院考虑为腰椎结核转入。患者有2型糖尿病病史,长期使用门冬30胰岛素,10单位,皮下注射,每日2次,血糖控制不佳。
入院查体:脊柱无明显畸形,腰椎直接、间接叩击痛阳性,胸腰段棘突压痛,椎旁软组织压痛。入院外周静脉血白细胞计数为7.74×109/L(正常范围:4×109~10×109/L),中性粒细胞计数为5.55×109/L(正常范围:2.04×109~7.6×109/L),超敏C反应蛋白为31.51 mg/L(正常范围:0~6 mg/L),血红细胞沉降率为47 mm/1 h(正常范围:0~20 mm/1 h),结核感染T细胞斑点试验阴性,结核抗体阴性,PPD试验阴性。入院后2021年4月21日腰椎X线摄片及CT扫描提示第4、5腰椎及第1骶椎骨质破坏、边缘硬化,第5腰椎病理性压缩性骨折,局部后突,椎旁软组织肿胀,未见明显脓肿形成(图7)。2021年5月12日,行椎弓根钉内固定术,术后复查X线摄片及CT扫描提示第5腰椎局部后突矫正(图8)。术后考虑化脓性脊柱炎、脊柱结核可能,继续予诊断性抗结核治疗(异烟肼0.3 g,口服,1次/d;利福平0.45 g,口服,1次/d;乙胺丁醇0.75 g,口服,1次/d)。

图7~12 病例2,患者,女,62岁。图7 2021年4月21日,入院腰椎CT扫描矢状位重建,提示第4、5腰椎及第1骶椎骨质破坏、边缘硬化,第5腰椎病理性压缩性骨折,局部后突 图8 2021年5月12日行椎弓根钉内固定术后,5月13日复查CT提示第5腰椎局部后突矫正 图9 2021年7月2日复查腰椎CT显示第4、5腰椎椎体内高密度植骨影 图10 2021年8月10日复查腰椎CT,提示植骨未见融合 图11 2021年11月19日复查腰椎CT,提示第5腰椎椎体进一步坍塌,第4、5腰椎骨质破坏进一步加重 图12 2021年12月7日复查腰椎X线片,提示第5腰椎椎体继续塌陷
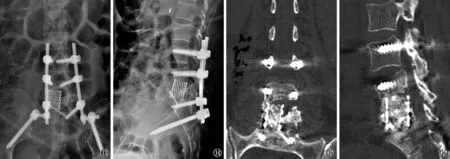
病例2,患者,女,62岁。图13,14 2022年1月7日,行腰椎X线片,提示第3腰椎至骶椎内钉棒内固定物影及钛合金融合物影; 图15,162022 年1月7日,腰椎CT冠状位及矢状位重建,可见钛合金融合物内植骨影像,腰4,5及腰5-骶1椎间隙狭窄
患者术后1个月余,因精神明显好转,体质量增加1 kg,各餐前后血糖控制在10 mmol/L以下,入院行计划内的第二次手术。于2021年7月1日,行前外侧入路腰椎椎体间融合术、椎间盘切除术、椎管减压术及髂骨植骨术,7月2日复查CT可见第4、5腰椎椎体内高密度植骨影(图9)。术后病理提示软组织慢性肉芽肿性炎,局部坏死,骨髓慢性肉芽肿性炎,骨组织坏死。术后脓液GeneXpert MTB/RIF检测阴性,抗酸杆菌涂片检出2条/300视野。术后1个月余进行脓液结核分枝杆菌BACTEC MGIT 960液体培养,鉴定为非结核分枝杆菌,药敏试验结果显示利福平、利福布汀、阿米卡星、妥布霉素、莫西沙星、克拉霉素、米诺环素、多西环素、加替沙星、亚胺培南/西司他丁钠敏感,乙胺丁醇、阿奇霉素中介,利奈唑胺耐药,根据《非结核分枝杆菌病诊断与治疗指南(2020年版)》[1]及药敏试验结果调整用药为利福平0.45 g,口服,1次/d;阿米卡星0.4 g,肌肉注射,1次/d;莫西沙星0.4 g,口服,1次/d;克拉霉素0.5 g,口服,2次/d,抗非结核分枝杆菌感染治疗。术后1个月余,2021年8月10日,复查腰椎CT,提示植骨未见融合(图10);术后4个月余,2021年11月19日,复查腰椎CT,提示第5腰椎椎体进一步塌陷,第4、5腰椎骨质破坏进一步加重,右侧钢棒断裂(图11)。
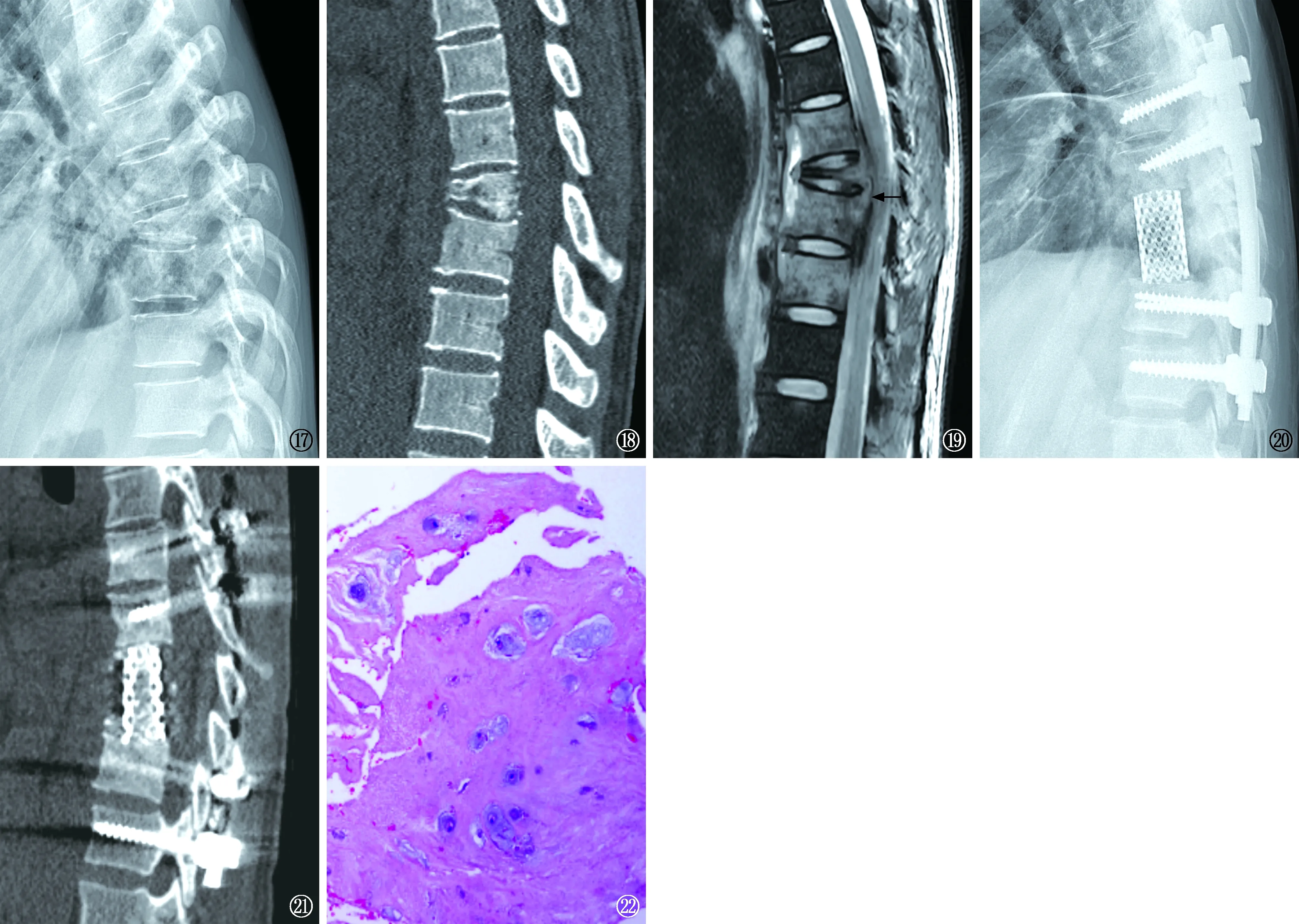
图17~22 病例3,患者,女,33岁。图17 入院后2021年4月18日胸椎X线片提示第8胸椎压缩变扁,第7、9胸椎椎体骨质密度降低,胸7,8、8,9椎间隙未见明显狭窄 图18 2021年4月18日胸椎CT提示第8胸椎压缩变扁,可见第7、8、9胸椎椎体内不规则骨质破坏,胸椎骨性椎管未见狭窄 图19 2021年4月18日胸椎MR提示第8胸椎压缩变扁,第6~10胸椎椎体内骨髓水肿,第8胸椎水平硬膜外条状脓肿影(黑箭),相应胸段脊髓稍受压 图20,21 胸椎术后于2021年11月5日复查胸椎X线摄片及CT,提示第6~7、9~10椎体内高密度钉棒影,第8胸椎内可见高密度钛笼影 图22 2021年11月9日,胸椎术后病理提示慢性炎(HE ×10)
第二次手术术后5个月余,2021年12月6日,患者因腰痛加重,第5腰椎椎体塌陷,双侧钢棒断裂再次入院,12月7日,复查腰椎X线摄片及CT扫描提示第4、5腰椎椎体骨质破坏进展,第5腰椎椎体继续塌陷,双侧钢棒断裂(图12)。后于2021年12月14日行3次手术,手术方式为后路腰椎翻修术、髂骨取骨、前外侧入路腰椎病灶清除、腰椎椎体切除术、钛合金脊柱融合物植入术、腰椎椎体间融合术,术后2022年1月7日行X线摄片及CT扫描提示第3腰椎至骶椎内钉棒内固定物,第5腰椎内可见高密度钛合金融合物影,其内可见高密度植骨影像,腰4、5及腰5-骶1椎间隙狭窄(图13~16)。术后好转出院。患者术后3个月,于2022年3月10日复查,无腰痛情况,能自行步入诊室,无腰椎畸形,手术切口愈合佳。复查腰椎正侧位片未见病灶复发,未见内固定松动或断裂,未见腰椎稳定性丢失情况。2022年5月26日电话随访,自诉无腰痛症状,能步行约2 km。
例3患者,女性,33岁,因胸背部疼痛5个月余,于2021年4月17日收住于昆明市第三人民医院骨科。患者5月前无明显诱因出现胸前疼痛,疼痛呈阵发性,活动后加重,背部牵涉痛,1个月前疼痛加重伴咳嗽、咳痰,1周前出现发热,最高体温40.4 ℃,期间感乏力、食欲减退。2个月前外院诊断为“右侧胸壁结核脓肿”予以手术治疗,具体手术方式及术后病理不详。外院予以抗感染、诊断性抗结核治疗无明显好转,疼痛加剧伴行走困难,遂转入昆明市第三人民医院骨科。
入院查体:右侧胸壁可见陈旧性手术疤痕,愈合可。第8~9胸椎压痛及叩击痛,椎旁软组织压痛,无畸形,双下肢直腿抬高试验阴性,双下肢感觉及肌力正常,双下肢无水肿。入院外周静脉血白细胞计数为16.0×109/L(正常范围:4×109~10×109/L),中性粒细胞计数为13.18×109/L(正常范围:2.04×109~7.6×109/L),超敏C反应蛋白为230.58 mg/L(正常范围:0~6 mg/L),白细胞介素-6(IL-6)为247.5 pg/ml(正常范围:0~7 pg/ml),血红细胞沉降率为116 mm/1 h(正常范围:0~20 mm/1 h)。结核感染T细胞斑点试验阴性,结核抗体阴性,PPD试验阴性。入院后2021年4月18日行胸椎及胸部影像学检查,胸椎X线摄片提示第8胸椎压缩变扁,第7、9胸椎椎体骨质密度降低,胸7~8、8~9椎间隙未见明显狭窄(图17);胸部及胸椎CT提示双侧胸腔积液,双肺下叶压迫性肺不张,第8胸椎压缩变扁,可见第7、8、9胸椎椎体内不规则骨质破坏,胸椎骨性椎管未见狭窄(图18);胸椎MR提示第8胸椎压缩变扁,第6~10胸椎椎体内骨髓水肿,第8胸椎水平硬膜外条状脓肿影,相应胸段脊髓稍受压(图19)。患者行双侧胸腔及胸椎旁脓肿穿刺置管引流术,胸腔引流液及脓肿引流液分别送检结核分枝杆菌DNA阴性,GeneXpert MTB/RIF检测阴性;双侧胸腔引流液及胸椎旁脓肿引流液分别行结核分枝杆菌BACTEC MGIT 960液体培养,均鉴定为非结核分枝杆菌,对利福平、利福布汀、阿米卡星、莫西沙星、加替沙星敏感,乙胺丁醇、妥布霉素、克拉霉素中介,米诺环素、利奈唑胺、多西环素、亚胺培南/西司他丁钠耐药。脓液分枝杆菌22项DNA定性检测为鸟分枝杆菌阳性。
初步诊断:(1)播散性非结核分枝杆菌病;(2)鸟-胞内复合分枝杆菌感染;(3)胸椎椎体感染;(4)胸膜炎。根据《非结核分枝杆菌病诊断与治疗指南(2020年版)》[1]及药敏试验结果予以氯法齐明100 mg,口服,1次/d;左氧氟沙星(患者对莫西沙星过敏)0.4 g,口服,1次/d;阿米卡星0.4 g,肌肉注射,1次/d;盐酸乙胺丁醇0.75 g,口服,1次/d;利福布汀0.3 g,口服,1次/d。抗非结核分枝杆菌治疗3个月后,于2021年7月29日行后路胸椎椎弓根钉内固定术,术后病情好转出院,患者术后1个月余,因身体恢复可,入院行计划内的二次手术,于2021年11月4日行前外侧入路胸膜剥脱术、病灶胸椎椎体切除术、钛合金脊柱融合物植入术、胸椎椎体间融合术及椎管减压术,术后患者胸背部疼痛较前好转。术中再次取病变椎体死骨行结核分枝杆菌BACTEC MGIT 960液体培养,鉴定为非结核分枝杆菌。术后于2021年11月5日复查胸椎X线摄片及CT扫描,提示第6~7、9~10椎体内高密度钉棒影,第8胸椎内可见高密度钛笼影(图20,21),2021年11月9日,术后病理右侧胸膜符合增生胸膜病理改变,伴慢性炎,胸椎病理软组织慢性炎,伴骨、软骨组织变性、坏死(图22)。术后继续抗非结核分枝杆菌治疗。2022年2月10日,患者来院随访,能自行步入诊室,未诉胸背部疼痛,自诉已回归患病前生活,胸椎影像学检查未见力学失稳情况,植骨可见融合征象。
讨 论
NTM是指除结核分枝杆菌复合群及麻风分枝杆菌以外的一类分枝杆菌的总称,NTM病是人体感染NTM引起相应器官和组织的病变,其中NTM肺病最为常见,占70%~80%[1],NTM感染骨关节系统可导致骨髓、滑膜、腱鞘等的病变[6],脊柱NTM病报道较少。
在临床症状诊断上,脊柱NTM病起病较慢,与结核相似,与脊柱结核鉴别困难,可长期误诊为脊柱结核[7]。本研究中3例脊柱NTM病,病例1、病例2在外院误诊为结核病。病史影像学检查初筛考虑脊柱结核的患者,需进一步查明结核感染T细胞斑点试验、结核抗体、PPD试验,排除免疫缺陷后,如果结核感染T细胞斑点试验、结核抗体、PPD试验均为阴性,则应行脊柱病灶穿刺活检,标本予结核分枝杆菌培养、普通细菌培养及非结核分枝杆菌22项检查以明确诊断,可明显降低误诊率。在术前有明确的诊断,一方面有利于术前针对性用药,减轻组织病变程度,清晰的解剖层次能降低术中损伤周围重要器官及组织的几率。另一方面,术前明确诊断为非结核分枝杆菌脊柱炎,可根据药敏试验在手术部位使用缓释药物,这样能提高病灶部位1000倍药物浓度[8],杀灭非结核分枝杆菌从而降低骨吸收风险,促进骨融合。最后,术前诊断明确能排外化脓性感染对手术方案的干扰,可顺利制定手术方案。本研究中病例3虽然发病急、症状重,但是术前诊断NTM病明确,并给予了3个月的敏感药物治疗,术后预后较好。病例1、病例2因术前没有明确的诊断而没有进行抗NTM治疗,术后恢复较病例3差。其中病例1即使多次手术后病灶仍然存在,脊柱稳定性缓慢持续丢失,病例2因术后才明确诊断,抗NTM治疗延后,导致腰椎前方植骨融合失败,最后钢棒断裂。
在病理上,NTM病与结核病病理改变类似,二者鉴别困难[9]。该组3例病例中,1例曾在外院行手术治疗,术后病理未确诊,在昆明市第三人民医院术后病理中,提示慢性肉芽肿性炎;NTM病的确诊依赖菌种鉴定,故在临床诊疗过程中,脊柱NTM病诊断困难;3例病例中,菌种鉴定均为鸟分枝杆菌,这与昆明市第三人民医院既往收治NTM病的菌种类型相符合[10]。在以往的研究中,脊柱结核对比非特异性脊柱感染,其白细胞计数通常为正常,C反应蛋白水平较后者低[11]。本研究3例病例中,白细胞总数及中性粒细胞总数升高明显,血常规是否具有鉴别诊断价值,需要日后收集更多的病例进行对照研究。
在影像表现上,3例脊柱NTM病患者表现为骨质破坏、硬化,病灶周围可有脓肿形成,多节段、跳跃椎体累及,椎间盘累及较少见,影像表现与梁瑞云等[3]的研究结论相似。本研究中1例病例出现脊柱外的骨质破坏及脓肿形成,其骨质破坏类似骨转移;1例病例在治疗过程中短期内出现压缩性骨折;1例病例出现无椎间盘破坏的明显的病理性压缩性骨折。故在临床诊疗过程中,伴脓肿形成的多骨累及、多椎体累及、跳跃累及及无椎间盘破坏的压缩性骨折患者,需要考虑NTM病的可能,脓液的分枝杆菌培养及药敏试验很有必要。
在药物治疗上,大多数NTM对抗分枝杆菌药物耐药,且治疗效果不确切[12]。本研究中,病例1在抗分枝杆菌治疗过程中,骨质破坏不断加重,引流窦道不愈合及脓肿反复出现,病例2在椎弓根钉内固定术及植骨术后,感染不能控制,出现渐进性加重的骨质破坏及植骨不融合情况,最后导致内固定物断裂。
在手术治疗上,术前考虑脊柱结核但不能排外非结核分枝杆菌感染的患者,术前诊断性抗结核3周。术前诊断明确NTM,需抗NTM3个月。对于感染中毒症状严重可以不考虑术前使用药物时间长短,行脓肿清除、引流术。但如果手术需进行必要的内植物植入,笔者更倾向于病灶清除术前抗非结核分枝杆菌治疗6个月后再行手术治疗,病例3就是术前诊断明确,并予抗NTM 6月余行前路病灶清除、植骨融合、钛笼支撑术治疗。病例3的预后较术前诊断不明的且没有抗NTM治疗的病例1、病例2更佳。
脊柱结核的手术方式主要以前外侧入路病灶清除、植骨融合内固定为主[13],对于脊柱非结核分枝杆菌病的手术方式没有统一的标准。本研究中3例患者根据术后症状、体征及影像学检查,予手术方式对预后影响的排序为:后路椎弓根钉内固定加前方病灶清除、植骨融合钛笼支撑术优于后路椎弓根钉内固定加前方病灶清除自体髂骨植入术,优于单纯椎体前方病灶清除术。
在术中所见上,病灶较结核分枝杆菌有所不同,结核分枝杆菌引起组织病变的典型表现为干酪样坏死,但非结核分枝杆菌引起组织病变主要以渗出水肿病变为主。本研究中3例患者中均未见明显干酪样坏死软组织及骨组织,病灶部位软组织肿胀、粘连,与周围组织分界模糊,周围多为质稍浑浊的组织渗出液。
综上所述,临床中遇到不典型脊柱结核患者时,需把控术前检验、影像学检查、术前穿刺活检结果以明确诊断,降低误诊率。脊柱NTM病术前需充分用药以降低手术风险、改善预后;在术中未发现明显干酪样坏死病灶时,要考虑脊柱NTM病诊断,积极进行病原体培养及鉴定,对患者的预后可能产生积极影响。
利益冲突所有作者均声明不存在利益冲突
作者贡献李翔:起草文章、采集数据;窦吉辰:采集数据;刘思源、陈林、饶涛、赵衡、周奕、白平:实施研究;寸新华:对文章的知识性内容做批评性审阅、获取研究经费
