超声引导下短轴法与长轴法在新生儿颈内静脉置管中的比较
2022-06-30翟玉霞王嘉嘉邱仲贤苏鸿辉
陈 哲,翟玉霞,王嘉嘉,邱仲贤,苏鸿辉
(1.汕头大学医学院第二附属医院超声科,广东 汕头 515041;2.汕头大学医学院第二附属医院超声介入科,广东 汕头 515041)
新生儿科患儿住院治疗期间通常需要留置静脉通路,一般的头部、四肢浅静脉套管针可以满足护理需求。但对于部分皮肤浅薄、浅静脉收缩的早产儿,找到合适的浅静脉有一定难度,另外部分病情危重的患儿需要长期输注大量液体或刺激性液体,这时候留置中心静脉导管则成为临床首选方案[1-2]。常见的中心静脉导管包括经外周静脉穿刺的中心静脉导管(peripherally inserted central venous catheter,PICC)以及经深静脉穿刺中心静脉导管术(central venous catheter,CVC)[3-4],PICC同样受制于患儿的浅静脉大小,部分患儿无法操作完成,因而CVC则成为目前新生儿危重患儿建立静脉通路最后的保障。经颈内静脉穿刺的CVC是临床上最常选择的血管入路,超声引导下经颈内静脉留置中心静脉导管术成功率高,并发症少,穿刺时间短,在临床上得到极大的推广。对于穿刺手法而言,常见的有长轴及短轴穿刺方法[5-6],新生儿因脖子短小、超声切面受限等原因,穿刺方式不同于成人。因此,本研究旨在比较两种穿刺方法在超声引导下新生儿颈内静脉置管中的应用价值,为临床提供参考依据。
1 资料与方法
1.1 一般资料
回顾性分析2018年1月—2021年12月在汕头大学医学院第二附属医院新生儿科住院并行超声引导下颈内静脉穿刺置管术的69例患儿的临床资料。按照穿刺方式分为长轴组(35例)和短轴组(34例)。其中男性37例,女性32例,年龄1~29 d。纳入标准:(1)有完整的临床病历资料;(2)有完善的超声检查及操作记录;(3)经超声引导下成功穿刺并留置经颈内静脉中心静脉导管。排除标准:(1)穿刺部位存在感染或皮肤破溃;(2)颈内静脉或无名静脉存在血栓;(3)颈部畸形。本研究获得汕头大学医学院第二附属医院伦理委员会审查批准。
1.2 仪器与方法
1.2.1 仪器GE Logiq E9彩色多普勒超声诊断仪及高频探头9L;ARROW公司小儿颈静脉导管,规格型号REF ES-04150,内径20 Ga,1.1 mm。1.2.2 操作流程所有患儿均采用仰卧位,一般于术前5~10 min使用药物镇静,以防操作时患儿不配合,已行气管插管辅助通气的患儿无需特殊镇静处理。长轴组采用棉枕头垫于患儿肩膀,使头部明显后仰,1名护理人员固定患儿头部及肩部,尽量暴露患儿颈部。短轴组术前无需特殊准备。使用高频探头对患儿颈内静脉进行超声扫查,确定好穿刺点,长轴组因考虑超声探头的扫查需要,一般选择远心端的颈内静脉(近下颌处)为穿刺点,而短轴组无需考虑探头置放位置,穿刺点可以选择近心端的颈内静脉(近锁骨处)。常规消毒、铺巾,盐酸利多卡因注射液局部麻醉,长轴组以15°~45°穿刺,在实时超声引导下显示穿刺针长轴穿刺,直至针尖突破颈内静脉并见暗红色静脉血流出,短轴组以45°~75°穿刺,在实时超声引导下显示穿刺针点状针尖穿刺,探头随穿刺针尖移动,至针尖突破颈内静脉并见暗红色静脉血流出;而后两组均继续置入导丝,拔出穿刺针,用扩皮管扩皮,置入中心静脉导管;最后在穿刺点周围缝皮2针固定导管并使用肝素钠盐水冲管,贴上固定敷贴。所有操作均由2名具有8年以上超声介入操作经验的医师完成。
1.2.3 观察指标术前准备时间:长轴组为摆正患儿仰卧位体位、用棉枕头垫于患儿肩膀和消毒铺巾的时间,短轴组为摆正患儿仰卧位和消毒铺巾的时间。首次穿刺成功时间:从局部浸润麻醉到穿刺针突破静脉壁、静脉血流出的时间。穿刺血管次数:穿刺针突破静脉壁的总次数。穿刺总耗时:从局部麻醉到置管成功并贴好敷料的总时间。术后拔管前并发症发生率。两组术后缝皮口出现轻微的渗血以及穿刺口周围皮肤轻微瘀青,无需临床特殊干预,不作为并发症统计。
1.3 统计学方法
应用SPSS 25.0统计软件进行分析。正态分布的计量资料以±s表示,两组间比较采用独立样本t检验;非正态分布的计量资料以中位数和四分位数间距[M(Q1,Q3)]表示,组间比较采用Mann-WhitneyU检验;计数资料以百分率表示,组间比较用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿的一般资料比较
两组患儿的性别、年龄、体重、静脉内径、有无气管插管辅助通气等一般资料差异无统计学意义(P值均>0.05),具有可比性。见表1。
2.2 两组颈内静脉置管操作的观察指标比较
短轴组颈内静脉置管操作的术前准备时间、首次穿刺成功时间和穿刺总耗时均短于长轴组,差异具有统计学意义(P值均<0.05),见表2。
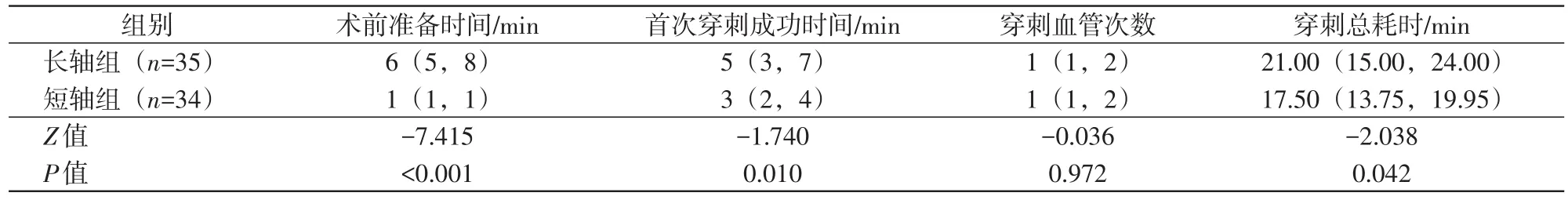
表2 两组颈内静脉置管操作观察指标比较
2.3 两组颈内静脉置管术后并发症比较
长轴组术后出现脱管1例、管道堵塞2例、管道感染1例,短轴组术后出现脱管2例、管道堵塞2例、管道感染0例。长轴组与短轴组术后拔管前并发症发生率分别为11.4%、11.8%,差异无统计学意义(χ2=0.002,P=0.965)。
3 讨论
新生儿医学的快速发展给更多的重症早产儿提供了更加有效的治疗,而新生儿的静脉通道成为治疗的一座重要的桥梁,对于重症的新生儿而言,往往住院时间长,同时因为其多脏器发育尚不成熟,特别是早期消化系统发育不完善,需要较长时间的肠外营养支持[7],另外一些病情危重的患儿需要大量输注高级抗生素及电解质,普通的浅静脉留置针需反复穿刺置换,特别是对于早产儿,浅静脉压瘪后穿刺难度极大,而且浅静脉留置针的使用时间不长,反复地穿刺也给患儿带来痛苦。因此,为了保证患儿得到充足的营养支持及药物治疗,深静脉置管成为最后的静脉通路保障[2-3]。超声引导下经皮颈内静脉穿刺置管是一种安全有效的置管手段,Rossi等[7]研究认为对于成人颈内静脉穿刺,长轴法比短轴法更具有效率。但对于新生儿来说,因其受体位限制且静脉管径小,两种方法是否具有同等效率值得探讨。
长轴法穿刺又称平面内穿刺,使用该方法时,能够将穿刺针全程实时显示在影像上,对操作者技术要求偏低,但一般穿刺路径较长。而短轴法穿刺又称平面外穿刺,穿刺时图像上仅能显示穿刺针的横截面和短轴面,此种方法对操作者技术要求高,但穿刺路径短,对于一些操作空间有限的部位,使用短轴法则更有优势。本研究分别使用两种穿刺方法对新生儿颈内静脉进行穿刺置管,研究结果表明,在术前准备时间、首次穿刺成功时间、穿刺总耗时上短轴法更具有优势。新生儿在体型及配合程度上与成人有着明显差别,新生儿脖子短小,常规的探头无法全部在长轴观上全部显示,另外即使使用镇静剂或者局部浸润麻醉,想要患儿保持同一姿势也存在一定的难度。因此,使用长轴法引导穿刺,除了2名介入医师外,另外至少需要多1名护理人员在术前帮忙摆好并固定患儿体位,将患儿肩膀垫高并把脖子拉伸,保持头后仰的姿势,才能在一定程度上显示长轴;而使用短轴法引导穿刺,患儿无需特殊体位准备,也无需多1名护理人员固定体位,这对于操作者来说,可以争取更短的时间快速开始操作。另外,穿刺成功效率对于一些危重患儿具有重大意义,使用短轴法可以快速命中目标,原因在于新生儿血管内径细小,即便使用20G的穿刺针进行穿刺,在长轴切面上仍然会出现影像的容积效应,很多时候超声图像显示针尖到达静脉管腔内,但其实穿到了静脉侧壁,而使用短轴法,穿刺针短轴面可以清晰显示针尖到达静脉中央还是侧壁,从而可以实时准确、快速突破静脉壁。
本研究发现在穿刺次数上,无论使用长轴法还是短轴法,两组病例对比差异无统计学意义。原因可能是,当穿刺针突破颈内静脉,见暗红色静脉血回流后,无论是使用长轴法还是短轴法,即使使用局部浸润麻醉或者镇静处理,患儿仍会出现身体摆动,且颈内静脉内径小,引流穿刺针易脱位[8]。另外,本研究表明两种穿刺方法的并发症发生率差异无统计学意义,两组病例都出现了少数的管道堵塞和脱管的并发症,主要是因为新生儿血管细小,置入的中心静脉导管内径也相对较小,容易造成管腔堵塞,同时,新生儿皮下组织浅薄,导管缝皮固定时,无法穿刺到更深组织来固定导管,容易导致脱管。在长轴组中,仅有的1例感染患儿是因为穿刺后,穿刺旁的头皮因其他原因发生感染,位置靠近导管,这也是引起导管发生感染并发症的主要原因,其他患儿未发生感染情况。总的来说,使用超声引导下经皮颈内静脉置管,对于新生儿是安全可靠的[9-11]。
当然,本研究也存在一些局限性。首先,操作都由具有多年经验的超声介入医生完成,不仅能最大程度减少并发症的发生,也能保证具有一定难度的短轴观操作能顺利完成,而对于经验不足的医师来说,是否具有同等效能尚不明确;其次,仍需要加大样本量,更全面地评估短轴法的优势。
综上所述,对于有经验的超声介入医师来说,使用短轴法超声引导下经皮新生儿颈内静脉穿刺置管具有更快速、便捷的优势,值得临床推荐使用。
