经皮肾镜碎石取石术治疗肾结石的结石清除率及对患者肾功能的影响
2022-06-29张少武
张少武
肾结石与不良饮食习惯、感染有关,可引起肾绞痛、尿路梗阻、急性肾损伤等严重不良后果,属于泌尿外科常见病、多发病。在药物保守治疗不能顺利排出结石时,应及时接受手术治疗以缓解患者的痛苦,阻止病情恶化[1]。传统的开放性手术取石效果好,但其创伤大、并发症多,已逐渐被临床所摒弃。近年来随着微创手术技术的发展,微创碎石取石术已成为泌尿外科治疗肾结石的主流术式[2]。
现临床治疗较大肾结石多采取经皮肾镜碎石取石术(percutaneous nephrolithotomy ,PCNL)、输尿管软镜钬激光碎石术(ureteroscopy holmium laser lithotripsy,FURSL)等微创疗法。FURSL对复杂肾结石、解剖或发育异常的肾结石效果较好[3]。PCNL对于体积较大的结石碎石效果好,但该方法需要穿刺、扩张肾实质建立工作通道,不可避免会损伤肾实质[4]。由于术后肾功能对患者的预后产生直接影响,也是评估手术安全性的重要指标。因此本研究探讨了PCNL治疗肾结石的效果及对肾功能的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取汉川市中医院2016年7月-2018年6月收治的89例肾结石患者,纳入标准:(1)肾结石的诊断标准参考文献[5]人民卫生出版社《诊断学基础》中的标准;(2)单肾结石直径范围2.00~3.00 cm;(3)术前经腹部CT、平片检查确诊肾结石。排除标准:(1)伴有其他原因引起的肾功能障碍(高血压、糖尿病);(2)泌尿系统感染、肿瘤;(3)心肺功能障碍;(4)凝血功能疾病。采用随机数字表法分为PCNL组45例和FURSL组(采用输尿管软镜钬激光碎石术)44例。PCNL组,年龄26~69岁,平均(45.3±10.5)岁,男26例,女19例,结石直径 2.00~3.00 cm,平均(2.50±0.28)cm;其中单侧肾结石43例,双侧肾结石2例。FURSL组,年龄25~69岁,平均(43.8±9.2)岁,男22例,女22例,结石直径2.00~3.00 cm,平均(2.45±0.25)cm;其中单侧肾结石41例,双侧肾结石3例。PCNL组与FURSL组结石直径、患侧分布等上述各项基线资料统计学比较,差异无统计学意义(P>0.05),具有均衡可比性。本研究获得医学伦理委员会的批准、患者的知情同意。
1.2 手术方法
PCNL组患者行气管插管全身麻醉,取截石位,留置F5输尿管导管。改为俯卧位,腹部垫枕。在B超定位辅助下第11肋间、肩胛下角线、腋后线穿刺,拔除针芯后见尿液流出。放置斑马导丝,切开1 cm皮肤、筋膜,扩张通道并置入工作鞘。钬激光于结石边缘击碎结石。结石碎块可从肾镜鞘中冲出。检查肾集合系统,无残余结石者沿导丝置入J管,置入肾造瘘管并固定。术后3 d复查腹部平片。
FURSL组:术前2 h双J管置入,全身麻醉后取膀胱截石位。与尿道外口插入输尿管镜并至膀胱。拔除双J管,插入斑马导丝并在导丝引导下置入扩张鞘。退出斑马导丝,纤维输尿管软镜推进至肾盂并插入钬激光光纤,在结石边缘不断调整角度击碎结石。术中生理盐水灌注冲洗保证术野清晰,并促进结石碎片排出,较大的结石碎片利用取石篮取出。术毕退出扩张鞘,留置双J管。术后3 d复查腹部平片。
1.3 观察指标及评价标准
记录并比较PCNL组与FURSL组患者的手术时间、手术总出血量、患者的平均住院时间、一期结石清除率、术后不同时间的疼痛程度评分[采用视觉模拟疼痛量表(VAS)进行评分,0~10分,分数越高疼痛越明显]、血肌酐(Scr)、尿素氮(BUN)、中性粒细胞明胶酶相关脂质运载蛋白(NAGL)。
分别于术前、术后24 h、术后72 h时抽取患者外周静脉血,采用日本日立株式会社7600型全自动生化分析仪及其配套试剂检测Scr、BUN。另取一份血标本,10 min 离心(3 000 r/min),取上层血清采用多功能酶标仪(美国伯腾公司,型号ELX800)检测NAGL,酶联免疫吸附法检测,南京建成生物工程研究所提供试剂盒。
1.4 统计学处理
2 结果
2.1 两组手术情况比较
FURSL组手术时间、出血量均显著优于PCNL组,差异有统计学意义(P<0.05),两组住院时间、一期结石清除率比较,差异无统计学意义(P>0.05),见表1。
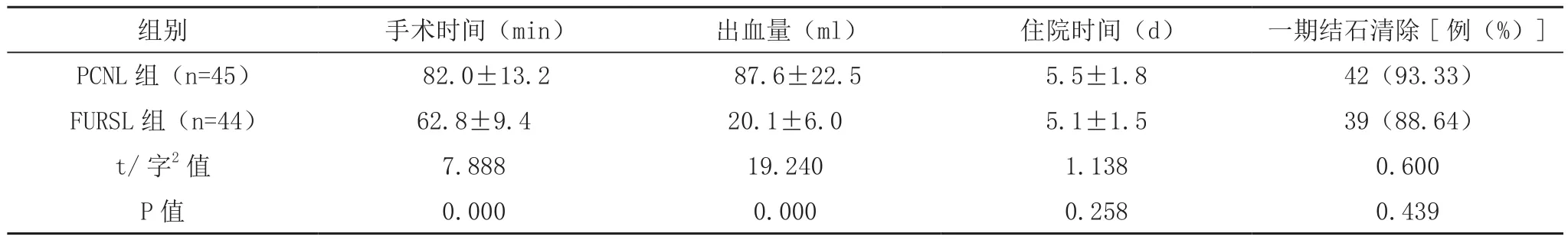
表1 两组手术情况比较
2.2 两组肾功能指标比较
术前,PCNL组和 FURSL组的 Scr、BUN、NAGL水平比较,差异无统计学意义(P>0.05);术后 24、72 h,FURSL组的 Scr、BUN、NAGL水平均显著低于PCNL组,差异有统计学意义(P<0.05),见表2。
表2 两组肾功能指标比较(±s)
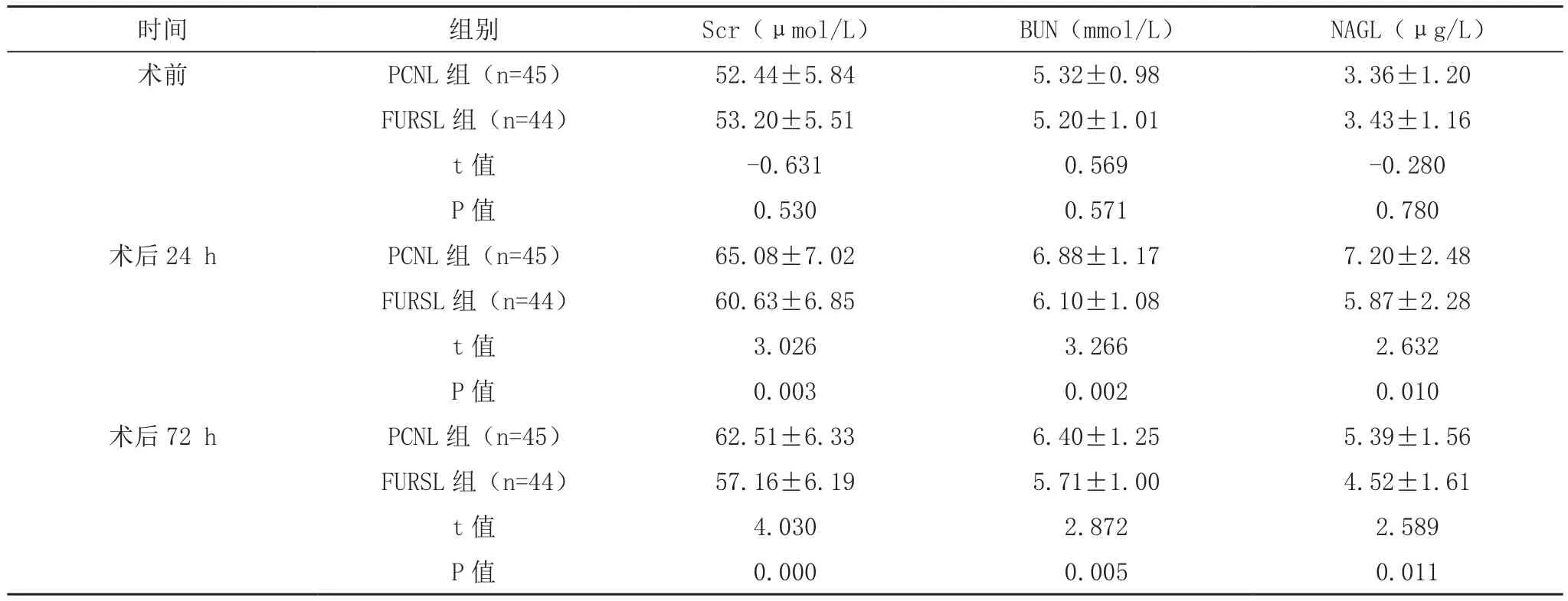
表2 两组肾功能指标比较(±s)
时间 组别 Scr(μmol/L) BUN(mmol/L) NAGL(μg/L)术前 PCNL组(n=45) 52.44±5.84 5.32±0.98 3.36±1.20 FURSL 组(n=44) 53.20±5.51 5.20±1.01 3.43±1.16 t 值 -0.631 0.569 -0.280 P 值 0.530 0.571 0.780术后 24 h PCNL 组(n=45) 65.08±7.02 6.88±1.17 7.20±2.48 FURSL 组(n=44) 60.63±6.85 6.10±1.08 5.87±2.28 t 值 3.026 3.266 2.632 P 值 0.003 0.002 0.010术后 72 h PCNL 组(n=45) 62.51±6.33 6.40±1.25 5.39±1.56 FURSL 组(n=44) 57.16±6.19 5.71±1.00 4.52±1.61 t 值 4.030 2.872 2.589 P 值 0.000 0.005 0.011
2.3 两组VAS评分比较
术后4、12、24 h,FURSL组的VAS评分均显著低于PCNL组患者,差异有统计学意义(P<0.05),见表3。
表3 两组VAS评分比较[分,(±s)]
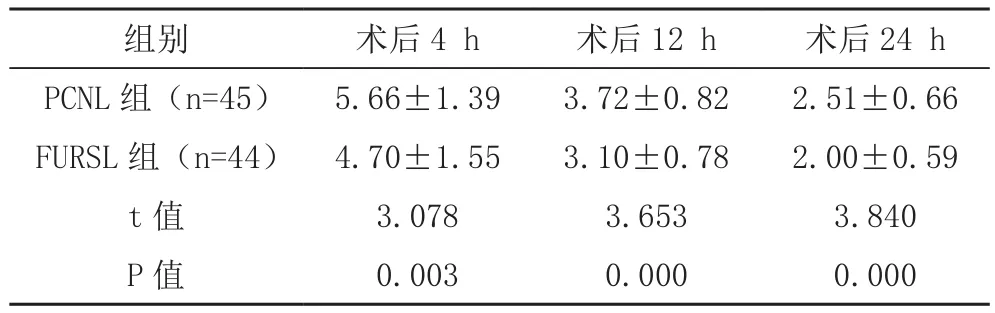
表3 两组VAS评分比较[分,(±s)]
组别 术后4 h 术后12 h 术后24 h PCNL 组(n=45) 5.66±1.39 3.72±0.82 2.51±0.66 FURSL 组(n=44) 4.70±1.55 3.10±0.78 2.00±0.59 t 值 3.078 3.653 3.840 P 值 0.003 0.000 0.000
3 讨论
近年来肾结石的发病率越来越高,已成为泌尿外科临床的常见病,其中以青壮年男性比较常见[6]。肾结石的发病原因比较复杂,除了与人们饮食结构的变化有关外,还与机体代谢异常、营养缺乏、尿路感染、药物等多种因素有关[7]。肾结石发作时可引起肾区绞痛、呕吐、发热,给患者造成巨大的痛苦,结石嵌顿还可引起尿路梗阻、急性肾损伤,甚至肾功能衰竭而危及生命[8]。临床肾结石的治疗首选手术治疗,可迅速清除结石,阻止肾功能的进一步恶化[9]。由于传统的开放性手术创伤大、并发症多,患者往往不易接受,泌尿外科微创手术技术的发展给肾结石患者带来福音,在临床工作中的应用越来越多,已逐步取代传统开放性手术[10]。
PCNL、FURSL等均是目前治疗肾结石的微创治疗方法,治疗效果各有千秋。PCNL又被称为“打洞取石术”,B超引导下经皮肾手术穿刺,扩张通道后置入肾镜,再进行碎石、取石处理[11]。PCNL具有视野清晰、结石清除率高的优点。但该方法对肾实质可造成损伤,在一定程度上影响肾功能[12]。FURSL在输尿管软镜下进行操作,输尿管软镜是一条纤长的内窥镜,其转动幅度大,几乎可到达肾内各个部位,可清晰地观察到并找到结石,对复杂肾结石、解剖或发育异常的肾结石效果较好[13]。
本研究对比了PCNL和FURSL治疗肾结石的手术情况发现,采用FURSL治疗者的手术时间、出血量均显著优于采用PCNL治疗者,这一结果提示,FURSL治疗肾结石更具有微创优势,手术操作也更加简便。这是由于PCNL需要建立经皮肾通道,不可避免地引起术中出血并延长手术时间,增加手术治疗难度。术后4、12、24 h的VAS评分结果也证实,采用FURSL治疗的术后疼痛程度更加轻微,具有更大的微创优势。本研究中两组患者的住院时间、一期结石清除率比较,差异无统计学意义(P>0.05)。这一结果提示,两种术式对肾结石的治疗效果相仿,均具有满意的治疗效果。尽管PCNL的手术创伤较大,但并未影响其术后康复进程。
肾结石患者术后肾功能的下降不仅与肾结石引起的急性肾损害有关,还与手术治疗过程中对肾实质造成的医源性损伤有关[14]。Scr、BUN不被肾小管重吸收,几乎全部经肾小球滤过,因而异常升高的血Scr、BUN水平可提示肾小球滤过功能下降,是临床常用的肾功能损伤评估指标[15]。NAGL是由中性粒细胞、肾小管上皮细胞等分泌的微量蛋白,在肾损伤发生后2 h内,肾小管上皮细胞可大量表达NAGL,进而引起血清NAGL升高,是早期、敏感的肾功能损伤指标[16]。本研究中术后24、72 h时采用FURSL治疗者的血清Scr、BUN、NAGL水平均显著低于采用PCNL治疗者。这一结果提示,PCNL治疗肾结石后对患者的肾功能损害更加明显。这可能与建立经皮肾通道时损伤肾实质、手术操作时更长有关。此外,术中为了保持手术视野清晰、促进结石碎块排出而持续使用生理盐水冲洗可增加肾盂压力,进而对肾功能造成不利影响。
综上所述,PCNL治疗肾结石的效果与FURSL方法相当,但是创伤程度较大,术后对患者的肾功能影响更明显。
