注射用帕瑞昔布联合地佐辛对老年股骨颈骨折手术患者的术后镇痛及炎症因子的影响
2022-06-23梁一凡
梁一凡,李 娅,谢 婷
0 引言
股骨颈骨折是老年人群中常见的骨折类型之一[1]。目前股骨颈骨折多采用髋关节置换术治疗,通过重建髋关节的生理结构,来恢复正常的活动功能。临床上麻醉方案的应用与患者手术效果、术后并发症及恢复情况密切相关,充分及有效的麻醉是老年股骨颈骨折手术的基础条件[2]。然而,骨折自身、手术器械切割及术中应激反应不可避免地引起疼痛,疼痛作为一类应激保护性机制,当麻醉药物镇静及镇痛效应过后,患者往往难以忍受,严重影响患者的术后恢复。近年来,超前镇痛模式被应用于麻醉及术后镇痛上,在疼痛产生前预防性应用镇痛药以减少术后疼痛和麻醉药物用量[3-4]。帕瑞昔布和地佐辛是常用的超前阵痛药物,二者作用机制不同,镇痛效果、起效及持续时间也存在差异[5-6]。本研究将帕瑞昔布与地佐辛联用,探讨其对老年股骨颈骨折手术患者的术后镇痛作用及对炎症因子的影响,现报道如下。
1 资料与方法
1.1 一般资料 以2018年1月至2019年11月期间来我院治疗的股骨颈骨折且需行髋关节置换术的老年患者为研究对象,按照纳入及排除标准筛选患者,共计67例。男34例,女33例,年龄62~73岁,发病至入院时间4~13 h,ASAⅠ~Ⅱ级,骨质疏松症35例,骨折原因:交通意外伤31例,高空坠落伤17例,跌碰伤12例,其他7例。按照随机数字表法,分为2组,对照组(34例,地佐辛超前镇痛)和观察组(33例,帕瑞昔布+地佐辛超前镇痛),两组患者一般资料比较,差异无统计学意义(P>0.05),见表1。

表1 两组患者一般资料比较[例(%)]
1.2 入组标准 纳入标准:①入院行X线或CT检查,确诊为单侧股骨颈骨折患者,择期行髋关节置换术;②年龄>60岁,有完整的病历资料;③患者生命体征稳定,且意识清楚。排除标准:①合并其他多部位骨折,或脏器破损、大出血危及生命者;②原发性器官功能障碍,如急性心脑血管疾病、恶性心律失常、恶性肿瘤者;③因各种原因不能耐受手术,或观察资料不全者;④过敏体质,有帕瑞昔布或地佐辛使用禁忌者;⑤原发焦虑症、抑郁症、躁狂症等精神障碍性疾病,麻醉或精神药物使用史。
1.3 麻醉方案 两组患者采用单侧髋关节置换手术,由同一组手术医师和麻醉医师共同完成。两组患者均采用全凭静脉全麻方式。麻醉诱导期:将芬太尼4 μg/kg、咪达唑仑0.1 mg/kg、丙泊酚2.0 mg/kg、阿曲库铵0.2 mg/kg依次静脉输注,麻醉诱导完成后进行气管插管且机械通气,维持呼吸机参数:呼吸频率12~15次/min、潮气量9~11 ml/kg。麻醉维持期:瑞芬太尼0.3 μg/(kg·min)、丙泊酚5 mg/(kg·h)、阿曲库铵1.5 μg/(kg·min)泵入。术中持续监测生命体征,间断静注阿曲库铵维持肌松,保证血流动力学稳定,心率<50次/min时采用阿托品,MAP下降幅度>20%时采用麻黄碱,术前停止所有麻醉药物,待睁眼、咽喉反射恢复后拔出气管插管,送入观察室。术后心电监护,予以抗凝、抗感染治疗,并配合积极的康复训练。按照超前镇痛方案的不同,观察组采用注射用帕瑞昔布联合地佐辛超前镇痛,于切皮前20 min静注地佐辛10 mg、帕瑞昔布40 mg;对照组采用地佐辛超前镇痛,于切皮前20 min静注地佐辛10 mg和等量生理盐水。
1.4 临床观察指标
1.4.1 各项观察量表 ①视觉模拟量表评分(VAS),采用0~10分评定法,1分为无痛,10分为剧烈疼痛;②简易精神状态检测法(MMSE),总计30分。
1.4.2 炎症因子指标 应用酶联免疫法测定血清肿瘤坏死因子α(TNF-α)、白介素-6(IL-6)水平。
1.4.3 不良反应状况 比较两组患者苏醒期不良反应状况,包括恶心呕吐、躁动、嗜睡、头晕等。
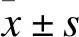
2 结果
2.1 VAS评分 两组术后4 h、6 h、12 h、24 h时VAS评分逐渐下降;与对照组比较,观察组术后4 h、6 h、12 h、24 h时VAS评分较低,差异有统计学意义(P<0.05)。见表2。
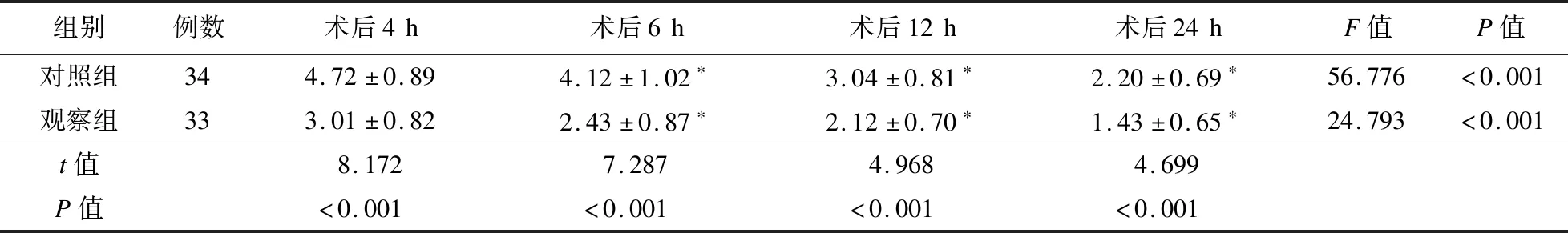
表2 两组患者不同时间VAS评分比较
2.2 MMSE评分 与术前比较,对照组术后6 h、12 h、24 h时MMSE评分降低,观察组术后6 h、12 h时MMSE评分降低;与对照组比较,观察组术后6 h、12 h、24 h时MMSE评分较高,差异有统计学意义(P<0.05)。见表3。

表3 两组患者不同时间MMSE评分比较
2.3 炎症因子指标 与术前比较,对照组术后12 h、24 h、72 h时血清TNF-α、IL-6水平升高,观察组术后12 h、24 h时血清TNF-α、IL-6水平升高;与对照组比较,观察组术后12 h、24 h、72 h时血清TNF-α、IL-6水平较低,差异有统计学意义(P<0.05)。见表4。
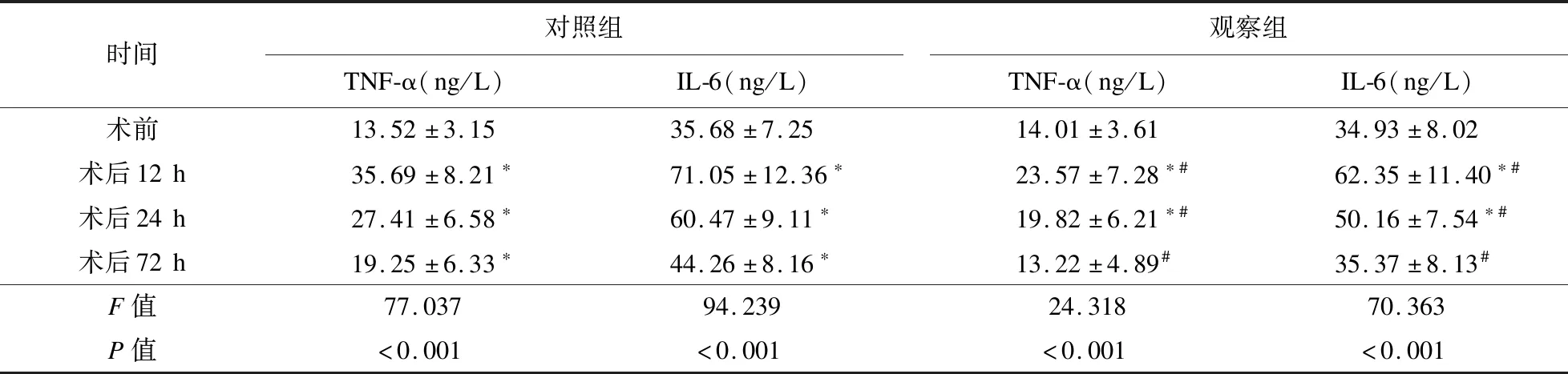
表4 两组患者不同时间血清TNF-α、IL-6水平比较
2.4 不良反应 观察组不良反应发生率低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组患者不良反应比较[例(%)]
3 讨论
随着交通工具、家庭用车和建筑产业的蓬勃发展,由于车祸、机械创伤或高空坠落来诊的患者逐渐增多,大多数可见骨折现象,其中股骨颈骨折占3.6%以上[7]。股骨颈骨折在各个年龄均可见,与其他类型骨折比,以60岁以上老人最多。随着年龄增长,老年人的骨代谢及骨骼承受力减弱,若不慎受外力冲击,脆弱的股骨颈区极易出现骨折,且伴有血管、神经及软组织损伤[8-9]。股骨颈骨折一般采用髋关节置换术,由于股骨颈生理结构、血流学特性及老年人的自身特点,术中血流动力学极不稳定,一旦有外界不良刺激,很可能导致血压及心率大幅波动,严重时引发不良心脑血管事件[10]。近年来我国医疗环境有了很大的改善,老年人股骨颈骨折对麻醉和手术要求更为严格,麻醉迅速、平稳及术后恢复快、痛苦小[11]。疼痛是机体一种不良感受,也是困扰患者术后的主要难题,老年人对于术后疼痛的耐受性低,术后疼痛不仅增加患者痛苦,且与术后躁动、谵妄及认知障碍相关[12-14]。进行超前镇痛可以阻断疼痛不良刺激及相关介质,是一种行之有效的方案[15]。
临床上常用的超前镇痛药物类型很多,包括非甾体抗炎药、阿片类等,在镇痛效应上各有优劣,临床上需谨慎组合[16]。疼痛的产生是一系列病理及生理变化的结局,可涉及多重作用机制。有学者认为术后疼痛的发生与炎症和应激刺激、痛觉过敏、切口疼痛有关[17-19]。骨折急性期应激反应、器械切割、手术缝合及骨膜广泛剥离、组织和神经损伤均属于伤害性刺激,可以诱导大量炎症因子和前列腺素等止痛物质的分泌,与机体损伤程度密切相关。另外痛觉过敏是术后疼痛产生的重要环节,全麻过程中芬太尼、瑞芬太尼等药物属于阿片类,有着强效的镇痛及镇静效应,以确保麻醉诱导及维持的平稳进行,然而,一旦停止或减弱输注阿片类药物,会出现类似“反跳现象”,即原有的神经元痛阈降低,对于痛觉的敏感性升高[20-21],因而导致患者疼痛感较之前加重。大量临床试验证实,阿片类药物可诱导痛觉过敏现象,推测与强啡肽的释放、NMDA受体有关[22]。因此,单一药物作用机制无法作用于所有止痛途径,药物联合成为超前镇痛的首要选择。有研究表明,非甾体抗炎药与阿片类联合应用可产生协同作用[23]。
地佐辛是一类新型阿片类药物,与其他阿片类药物相比,地佐辛的成瘾性低,对呼吸、内分泌系统和胃肠道影响小,其镇痛效应与吗啡类似,可提供良好的术后镇痛。有报道,单独应用地佐辛也有一定限制,具有封顶效应,当地佐辛用量达到一定程度时,地佐辛的镇痛效果已达峰值[24]。此时更多的地佐辛用量,也很难起到更好的镇痛效果,反而带来更多的不良反应[25]。近年来,临床上主张超前镇痛以地佐辛与帕瑞昔布为主,充分发挥二者的药效学特性,有协同镇痛的效果。帕瑞昔布作为一类非甾体抗炎药物,可同时影响中枢和外周COX-2表达,抑制前列腺素的释放,发挥镇痛效果[26]。一方面,帕瑞昔布与地佐辛组合,防止阿片类所致疼痛器官敏感化,可以减少阿片类药物的痛觉过敏;另一方面,可减少COX-2表达和前列腺素的释放。有报道,帕瑞昔布的镇痛时效长达6~12 h,与地佐辛组合可以延长镇痛时效,从而减轻术后疼痛[27-28]。本研究发现,与对照组比较,观察组术后不同时间VAS评分、MMSE评分和血清TNF-α、IL-6水平均有明显优势,说明了帕瑞昔布联合地佐辛的超前镇痛方案,对老年股骨颈骨折手术患者的术后镇痛效果确切,可降低炎症因子,提高患者认知功能。
综上所述,本研究结果表明,帕瑞昔布联合地佐辛方案可用于老年股骨颈骨折手术的超前镇痛,与降低炎症因子有关,但本研究样本数较少,仍需要进一步大样本研究。
