CT引导下胸腔引流微管对肺气肿合并巨大肺大疱患者的疗效及安全性
2022-06-21陈健杨莉金杰王磊孙建军董敏柴国祥
陈健 杨莉 金杰 王磊 孙建军 董敏 柴国祥
1甘肃省肿瘤医院胸外一科(兰州730050);甘肃省中医院2心内科,5呼吸科(兰州730050);兰州市肺科医院3呼吸内科,4检验科,6胸外科(兰州 730000)
肺气肿合并巨大肺大疱极易导致突发肺泡壁破裂融合,形成严重肺气肿甚至自发性气胸[1]。临床上该类患者症状危急,缺氧严重,内科保守治疗无效,同时也难以耐受全身麻醉和外科手术的风险[2]。随着微创术式的发展和应用,胸腔镜下肺大疱切除以及肺减容术治疗应用增多,展现了一定的临床疗效[3-4],但由于患者病因复杂、手术风险高等因素,患者往往得不到及时有效的治疗,从而耽误了治疗时机,如何结合患者自身特点,选择及时有效的治疗手段,成为临床研究的热点[5]。胸腔引流微管在CT 引导下可实现精准定位穿刺肺大疱并置入,局麻下即可完成,不需要特殊体位以及复杂的麻醉方式,手术时间短,创伤小,成为肺气肿患者的一种新选择[6-7]。目前,胸腔引流微管已应用于自发性气胸、结核性和肿瘤性胸腔积液的临床治疗中[8-9],但是在肺气肿合并肺大疱患者中应用还较少。基于此,本研究通过观察CT 引导下胸腔引流微管对肺气肿合并巨大肺大疱患者的临床疗效及安全性,以期提供相关临床经验。
1 资料与方法
1.1 一般资料 选取2019年11月至2020年11月确诊的肺气肿合并巨大肺大疱患者共74 例纳入研究,患者内科治疗均无效,根据治疗方法不同将患者分为对照组(接受外科胸腔镜手术)30 例和观察组(采用CT 引导下置入胸腔引流微管)44 例。纳入标准:(1)术前CT 提示肺大疱占一侧胸腔30%以上;(2)年龄>18 岁;(3)首次接受置管治疗,均康复出院;(4)签署手术同意书,临床资料完整。排除标准:(1)合并肺癌、气胸、胸腔积液;(2)既往胸部外伤、手术、放化疗史;(3)严重心肝肾功能障碍,凝血功能异常,自身免疫性疾病,营养障碍性疾病,脓毒症。对照组男17例,女13例、年龄44 ~78 岁,平均(60.2±11.3)岁。吸烟10 例,三凹征消失21 例。观察组男29 例,女15 例、年龄45 ~76 岁,平均(61.3 ± 12.4)岁。吸烟15 例,三凹征消失29 例。两组患者的一般临床资料比较差异无统计学意义(P>0.05),基线资料均衡可比。本研究经过伦理委员会批准,所有患者知情同意。
1.2 治疗方法 入院完善相关胸部检查如X 线、超声、CT 以及血生化,评估疾病严重程度,制定恰当的干预策略。对照组患者采用胸腔镜下肺泡切除术,全身麻醉后,经第四肋间前外侧做3 cm 微创切口,腔镜下距离肺大疱基底部正常肺组织内1 cm 进行楔形切除,然后胸腔内注水15 mL,肺通气后确认无明显漏气后行胸膜固定术,吸尽胸腔残液;术后经手术切口放置28fr 9.33 mm 硅胶引流管,外接水封瓶。观察组采用CT 引导下置入胸腔引流微管,患者取半卧位,持续氧气吸入,盐酸利多卡因局部麻醉后,在CT 定位下于体表确定肺大疱位置,然后引导穿刺针刺入肺大疱置入导丝,扩皮器略微扩张后,置入8fr 2.8 mm 胸腔引流微管,接闭式引流瓶,见有气泡溢出后再于穿刺点的下两肋,穿刺置入胸腔引流导管接闭式引流瓶,将第一次穿刺大泡置管时漏入胸腔的气体引出,利于肺复张(图1)。术后常规抗感染,密切观察引流情况,指导尽快下地活动,促进肺功能康复。
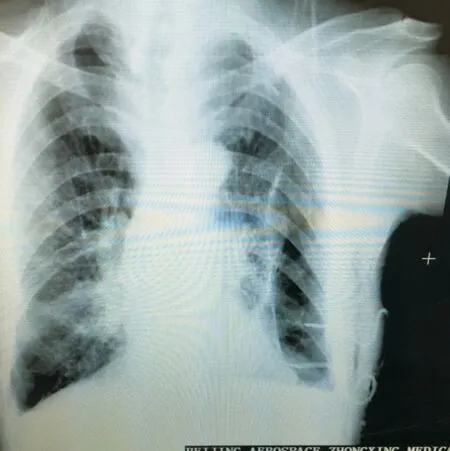
图1 CT 引导下胸腔引流微管置入,X 线片示引流管位置理想Fig.1 The chest drainage microtubule was placed under the guidance of CT and X-ray showed that the drainage tube was in an ideal position
1.3 观察指标 比较两组患者手术指标,包括手术时间、出血量、切口感染、术后引流时间、术后住院时间、带管时间和肺复张时间,术后1、3、7 d 疼痛视觉模拟量表(visual analogue scale,VAS)评分,肺大疱消失时间和复发率,并发症包括置管移位或脱落、术后持续漏气和再次置管,术前和术后2 d 血清C 反应蛋白(C-reactive protein,CRP)和白细胞介素-6(interleukin-6,IL-6)水平,术前和术后1 d 动脉血氧分压(partial arterial oxygen pressure,PaO2)、末梢血氧饱和度(oxyhemoglobin saturation,SaO2)和第一秒用力呼气量(forced expiratory volume in the first second,FEV1)。VAS 总分10 分,评分越高疼痛越严重。酶联免疫吸附试验(enzyme linked immunosorbent assay,ELISA)检测外周抗凝静脉血CRP 和IL-6,试剂购自江苏碧云天科技有限公司,根据说明书步骤进行。采用麦邦肺功能检测仪MSA99 检测FEV1,在专用检查师指导下完成。
1.4 统计学方法 采用SPSS 20.0 统计软件进行统计学分析,计量资料以均数±标准差表示,组间比较采用独立样本t检验,组内治疗前后比较采用配对t检验,计数资料以例(%)表示,组间比较用χ2检验;P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术指标的比较 与对照组相比,观察组手术时间、术后住院时间和肺复张时间缩短,出血量减少,带管时间延长,差异有统计学意义(P<0.05)。两组切口感染和引流时间比较,差异无统计学意义(P>0.05)。见表1。
表1 两组手术指标的比较Tab.1 Comparison of surgical indicators between the two groups ±s
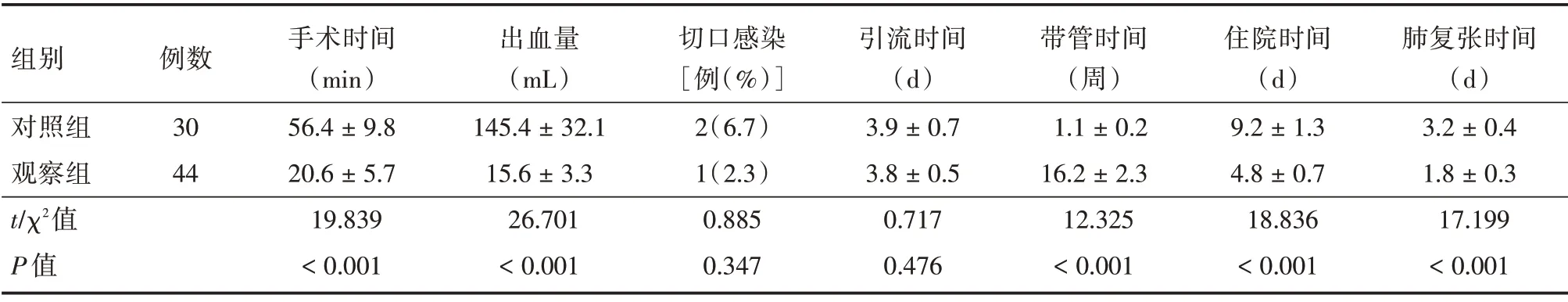
表1 两组手术指标的比较Tab.1 Comparison of surgical indicators between the two groups ±s
组别对照组观察组t/χ2值P 值例数30 44手术时间(min)56.4±9.8 20.6±5.7 19.839<0.001出血量(mL)145.4±32.1 15.6±3.3 26.701<0.001切口感染[例(%)]2(6.7)1(2.3)0.885 0.347引流时间(d)3.9±0.7 3.8±0.5 0.717 0.476带管时间(周)1.1±0.2 16.2±2.3 12.325<0.001住院时间(d)9.2±1.3 4.8±0.7 18.836<0.001肺复张时间(d)3.2±0.4 1.8±0.3 17.199<0.001
2.2 两组疼痛VAS 评分比较 观察组术后1、3 d疼痛VAS 评分均低于对照组,差异有统计学意义(P<0.05)。2 组术后7 d 疼痛VAS 评分比较差异无统计学意义(P>0.05),见表2。
表2 两组疼痛VAS 评分的比较(分)Tab.2 Comparison of VAS score for pain between the two groups ±s

表2 两组疼痛VAS 评分的比较(分)Tab.2 Comparison of VAS score for pain between the two groups ±s
组别对照组观察组t 值P 值例数30 44 1 d 5.2±0.7 3.5±0.4 13.266<0.001 3 d 3.0±0.4 1.2±0.2 25.579<0.001 7 d 1.0±0.2 1.0±0.1<0.001 1.000
2.3 两组肺大疱消失时间和复发率以及并发症的比较 两组肺大疱消失时间和复发率以及并发症发生率比较,差异无统计学意义(P>0.05)。见表3。

表3 两组肺大疱消失时间、复发率及并发症的比较Tab.3 Comparison of the disappearance time,recurrence rate and complications of pulmonary bullae between the two groups 例(%)
2.4 两组炎症因子水平的比较 观察组术后血清CRP 和IL-6 水平低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组炎症因子水平的比较Tab.4 Comparison of levels of inflammatory factors between the two groups ±s

表4 两组炎症因子水平的比较Tab.4 Comparison of levels of inflammatory factors between the two groups ±s
组别对照组观察组t 值P 值例数30 44 CRP(mg/L)术前15.2±3.1 15.6±3.4-0.515 0.608术后18.9±3.6 12.4±2.9 8.578<0.001 IL-6(ng/L)术前23.9±5.0 24.2±4.6 0.266 0.791术后35.2±9.6 20.1±4.2 9.238<0.001
2.5 两组肺功能的比较 观察组术后PaO2、SaO2和FEV1 均高于对照组,差异有统计学意义(P<0.05)。见表5。
表5 两组肺手术前后功能比较Tab.5 Comparison of lung function between the two groups before and after operation ±s
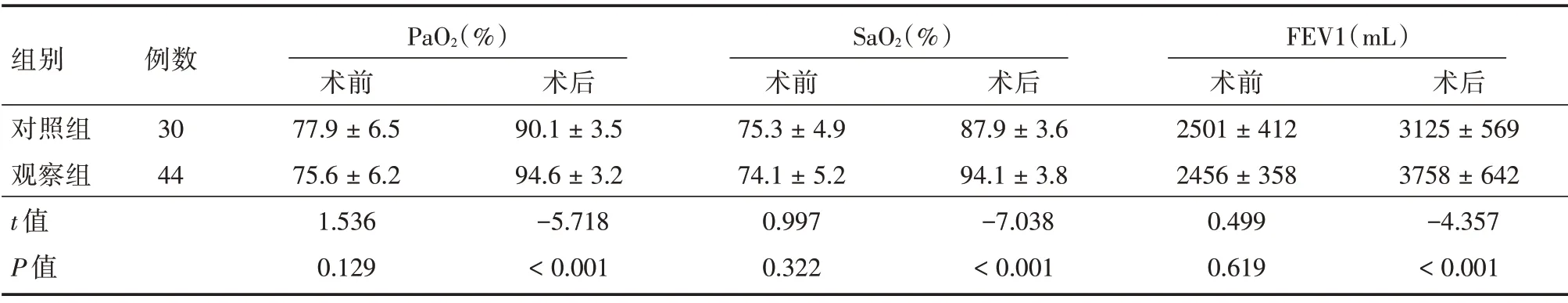
表5 两组肺手术前后功能比较Tab.5 Comparison of lung function between the two groups before and after operation ±s
组别对照组观察组t 值P 值例数30 44 PaO2(%)术前77.9±6.5 75.6±6.2 1.536 0.129术后90.1±3.5 94.6±3.2-5.718<0.001 SaO2(%)术前75.3±4.9 74.1±5.2 0.997 0.322术后87.9±3.6 94.1±3.8-7.038<0.001 FEV1(mL)术前2501±412 2456±358 0.499 0.619术后3125±569 3758±642-4.357<0.001
3 讨论
肺气肿合并巨大肺大疱患者往往缺氧症状十分严重,病情变化快,无法耐受外科手术,即使微创胸腔镜的风险也较高,临床医生往往较为谨慎。此时以更简单、创伤更小的胸腔引流微管置入就成为了一种较好的选择。徐建康等[10]研究指出,与传统硅胶管引流相比,单根微管引流应用于胸腔镜手术治疗自发性气胸安全、有效,减少了手术创伤和并发症,围手术期疼痛更小,活动受限少,术后康复更快。与常规胸腔闭式引流术相比,胸腔引流管结合微管治疗气胸疗效更佳,可有效减轻炎症反应和疼痛程度,改善肺功能,促进病情快速恢复[11]。本研究将胸腔引流微管用于肺气肿合并巨大肺大疱的患者,有一定的创新性和临床指导价值。
本研究显示,观察组手术时间比对照组显著缩短,在CT 引导下可实现精准定位,仅需局部麻醉就可完成,也无需患者特殊体位配合;较胸腔镜下视野更全面,能覆盖所有肺大疱,防止遗漏,无需肺组织切除和缝合,不会增加新的手术创伤[12-13]。因此,术后住院时间比对照组明显缩短。此外,胸腔引流微管无需辅助机械通气,无需单肺通气技术和术后恢复肺通气[14-16],肺复张时间也就明显缩短,对肺功能的损伤也就更轻。胸腔引流微管直接刺入肺大疱内,无需暴露肺组织、切除和缝合,出血量减少。由于胸腔引流微管是通过刺入肺大疱后引导气体流出,常常需要患者携管回家1 ~2 个月后返院复查肺大疱有无消失后再拔管,因此,带管时间比胸腔镜较长,但是基本不影响患者的日常生活和工作,十分方便,患者也易于接受。两组切口感染和引流时间相当,安全性较好。
本研究显示,观察组术后1、3 d 疼痛VAS 评分均低于对照组,提示疼痛反应较轻,更利于术后康复。胸腔镜创伤和术后放置传统引流管对胸膜、肋间神经及肺的刺激作用,是术后疼痛的主要原因[17-18]。术后血清CRP 和IL-6 水平低于对照组,提示炎症反应较轻,更利于肺功能恢复。胸腔引流微管比胸腔镜的创伤更轻,减少了对肺组织的牵拉、切除和缝合操作;并且8Fr 较传统28Fr 硅胶引流管口径更小,对患者的刺激性更小,携带更方便,引流气体和液体与传统引流管相当,肺复张更快,疼痛更轻[19-20]。留置单根引流微管时,为了引流微管首次刺入时气体或者液体漏入胸腔,需要额外增加一根侧壁胸管,但不会增加患者不适反应。
本研究显示,观察组术后PaO2、SaO2和FEV1均高于对照组,提示缺氧改善和肺功能恢复更佳。临床中可以观察到,在引流微管刺入肺大疱后数分钟,就可以观察到患者缺氧症状明显改善,SaO2迅速回升,效果十分明显。携管回家1 ~2 个月后复查多数可实现肺大疱消失和肺功能明显改善,患者生活质量十分满意。并且,两组肺大疱消失时间和复发率以及并发症发生率比较无差异,提示胸腔引流微管置入治疗肺气肿合并巨大肺大疱有较好的安全性。
综上所述,CT 引导下胸腔引流微管置入治疗肺气肿合并巨大肺大疱有较好的临床疗效和安全性,比胸腔镜切除术创伤更小、康复更快、疼痛和炎症反应更轻、肺功能改善更佳,值得临床推广应用。
