甲状腺相关激素水平变化对甲状腺单侧腺叶切除术的疗效评估及预后预测价值
2022-06-21蒋晓张龙陈涵尤玉成王振乾
蒋晓 张龙 陈涵 尤玉成 王振乾
中国人民解放军海军第905 医院普外科(上海 200052)
甲状腺癌根据组织学可以分类为分化型和未分化型[1-2],分化型甲状腺癌(differentiated thyroid carcinoma,DTC)约占全部甲状腺癌的94%~95%,是最常见的甲状腺恶性肿瘤[3]。目前临床上针对DTC 主要采用手术治疗,其中甲状腺单侧腺叶切除术是应用最广泛的手术方法之一[4]。由于DTC恶性程度较低、发展缓慢以及生存期较长,大部分患者术后预后较好,但是依旧有部分患者的治疗疗效不显著,还有部分患者在术后复发[5]。研究表明[6],各种治疗方案都需要根据甲状腺相关激素的水平来制定,而DTC 患者术后的治疗也需要考虑到甲状腺相关激素的含量,因此甲状腺相关激素的水平与患者的手术疗效以及术后预后可能有着密切联系。本研究对甲状腺相关激素水平变化与甲状腺单侧腺叶切除术疗效的关系进行探究,并探讨甲状腺相关激素水平对DTC 患者术后复发的影响,以期为临床治疗DTC 提供参考依据。
1 对象与方法
1.1 研究对象 选择2015年7月至2019年3月我院收治的325 例DTC 患者作为研究对象,其中男170 例,女155 例,患者年龄38 ~67 岁,平均(57.62 ± 6.39)岁。根据甲状腺单侧腺叶切除术后疗效,将患者分为显效组(117 例)、有效组(192 例)和无效组(16 例)。又根据术后两年的复发情况将患者分为复发组(n= 21)和未复发组(n= 304)。纳入标准:(1)所有患者均符合DTC 的诊断标准[7];(2)首次治疗;(3)术前甲状腺功能各项指标稳定。排除标准:(1)未成年患者;(2)妊娠期或哺乳期患者;(3)术前服用碘制剂;(4)合并下丘脑以及垂体方面疾病。本研究获我院伦理委员会批准,所有患者及其家属均知情并签署知情同意书。
1.2 一般资料收集 通过电子病例收集325 例患者的临床资料,包括年龄、性别、体质量指数、肿瘤大小、转移情况、浸润程度、临床病理分型、分化程度。患者术前和术后1、2、4、5、7 d 采集静脉血5 mL,检测三碘甲腺原氨酸(triiodothyronine,T3)、游离三碘甲腺原氨酸(free triiodothyronine,FT3)、甲状腺素(thyroxin,T4)、游离甲状腺素(free thyroxin,FT4)和促甲状腺激素(thyroid stimulating hormone,TSH)。
1.3 手术方法 甲状腺单侧腺叶切除术:患者进行全身麻醉后在患者胸骨切迹上2 横指,顺皮纹方向做领式横切口,两端达胸锁乳突肌外侧缘。切开皮肤,显露甲状腺后,分离切断甲状腺悬韧带,处理甲状腺上极血管,继而结扎切断甲状腺中、下静脉。处理甲状腺下动脉,将其结扎、切断,在靠近颈动脉内侧,或采用囊内结扎法处理甲状腺下动脉。切断甲状腺峡部,于气管前用弯止血钳钝性分离甲状腺峡部,并将其切断。切除甲状腺侧叶,可由上极向下或由下极向上,也可由峡部切断处起始分离甲状腺背面。这时应仔细辨认喉返神经和甲状旁腺,注意保护,勿使损伤。彻底止血后,放置引流,逐层缝合,关闭切口。
1.4 疗效评估[8]显效:患者甲状腺肿胀消退,甲状腺各功能恢复正常;有效:患者甲状腺肿块消退,临床症状明显改善;无效:患者甲状腺肿胀情况以及临床现象均未好转,同时甲状腺功能指标出现恶化。总有效率=显效率+有效率。
1.5 风险评分模型的构建 转移情况赋值19 分,肿瘤分期Ⅲ+Ⅳ期赋值27 分,低分化赋值22 分,T3 >1.5 nmol/L赋值31分,T4 >80 nmol/L赋值25分,TSH <6.5 mU/L 赋值18 分。根据X-tile 软件获得的截断值,将患者划分为低危组(≤34 分)、中危组(>34分且≤87分)和高危组(>87分),见图1。
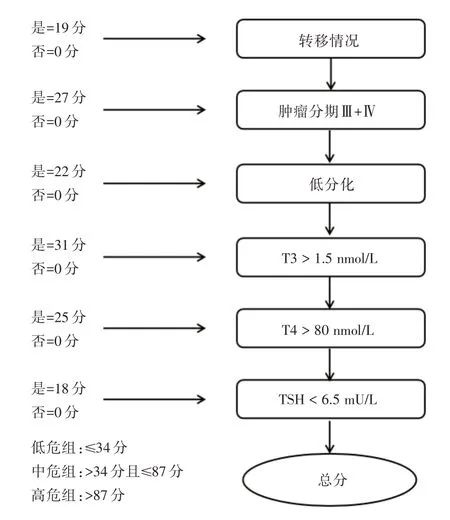
图1 预测DTC 患者术后复发的风险评分模型Fig.1 Risk score model for predicting postoperative recurrence in patients with DTC
1.6 随访 对出院后的患者随访两年,随访方式以门诊随访和电话随访为主,患者术后出院1年内每月复查1 次,1年后每两月复查1 次,随访结局终点事件为患者复发或到达截止时间。
1.7 统计学方法 利用SPSS 23.0 统计软件进行数据统计分析,计量资料均以()表示,多组间比较进行方差分析,组间比较采用t检验;计数资料使用百分数(%)表示,组间比较采用χ2检验;构建风险评分模型,采用X-tile 软件获得评分的截断值;采用受试者工作特征(receiver operating characteristics,ROC)曲线评价模型的区分度,采用校准曲线评价模型的准确性;采用Kaplan-Meier 法绘制生存曲线,比较不同复发风险患者的复发情况。以P<0.05 为差异有统计学意义。
2 结果
2.1 患者术后疗效及甲状腺相关激素水平变化 325 例患者的临床治疗总有效率为95.08%,117 例患者对治疗显效,192 例患者对治疗有效,16 例患者对治疗无效。对比不同疗效的患者术前和术后1、2、4、5、7 d 的甲状腺相关激素水平。结果显示:显效组和有效组患者术后7 d 的T3、FT3、T4 以及FT4 水平显著低于术前,TSH 水平显著高于术前,而无效组患者的甲状腺相关激素水平变化不明显,差异有统计学意义(P<0.05),见表1。
表1 不同疗效患者术后甲状腺相关激素水平变化Tab.1 Changes of thyroid related hormone levels in patients with different curative effects ±s

表1 不同疗效患者术后甲状腺相关激素水平变化Tab.1 Changes of thyroid related hormone levels in patients with different curative effects ±s
注:与术前比较,aP <0.05;与显效组比较,bP <0.05;与有效组比较,cP <0.05
甲状腺相关激素水平T3(nmol/L)术前术后1 d术后2 d术后4 d术后5 d术后7 d FT3(pmol/L)术前术后1 d术后2 d术后4 d术后5 d术后7 d T4(nmol/L)术前术后1 d术后2 d术后4 d术后5 d术后7 d FT4(pmol/L)术前术后1 d术后2 d术后4 d术后5 d术后7 d TSH(mU/L)术前术后1 d术后2 d术后4 d术后5 d术后7 d显效组(n=117)1.68±0.54 1.21±0.42a 1.33±0.48a 1.16±0.17a 1.13±0.08a 0.79±0.02a 4.96±0.16 3.58±0.12a 3.32±0.09a 3.21±0.11a 2.46±0.03a 2.33±0.01a 103.23±3.56 105.45±3.75a 117.28±5.47a 89.32±4.25a 73.84±2.51a 69.05±1.33a 15.66±0.45 17.32±0.34a 18.25±0.30a 12.46±0.29a 11.52±0.17a 9.98±0.08a 3.46±0.15 1.35±0.06a 1.24±0.02a 5.36±0.73a 6.44±0.81a 8.92±0.76a有效组(n=192)1.71±0.47 1.24±0.39a 1.36±0.50a 1.23±0.18ab 1.16±0.10ab 0.83±0.04ab 4.96±0.21 3.56±0.11a 3.34±0.13a 3.26±0.08ab 2.53±0.02ab 2.35±0.01ab 103.41±3.49 105.33±3.68a 116.96±5.29a 90.28±4.19a 74.25±2.43a 70.32±1.35ab 15.76±0.51 17.27±0.36a 18.31±0.28a 12.49±0.32a 11.62±0.18ab 10.13±0.05ab 3.50±0.14 1.34±0.09a 1.26±0.03a 5.33±0.69a 6.42±0.78a 8.89±0.82a无效组(n=16)1.72±0.51 1.67±0.53bc 1.70±0.49bc 1.65±0.36bc 1.65±0.29bc 1.63±0.35bc 5.01±0.17 4.82±0.21bc 4.78±0.22bc 4.72±0.19bc 4.68±0.08bc 4.55±0.10bc 104.59±3.52 103.91±2.79bc 104.73±2.33bc 103.68±3.36bc 98.42±3.17bc 95.71±2.76bc 15.81±0.47 15.78±0.39bc 15.92±0.33bc 14.97±0.31bc 14.55±0.23bc 15.01±0.15bc 3.49±0.17 3.38±0.13bc 3.72±0.19bc 3.68±0.20bc 4.65±0.18bc 5.33±0.25bc F值0.077 2.194 2.075 9.541 9.862 7.584 0.547 5.676 5.039 8.238 7.524 5.336 0.762 0.787 4.662 6.541 9.131 7.687 0.362 8.633 5.956 5.869 4.149 3.774 0.131 6.764 6.345 4.580 4.455 9.398 P值0.939 0.030 0.043<0.001<0.001<0.001 0.585<0.001<0.001<0.001<0.001<0.001 0.447 0.433<0.001<0.001<0.001<0.001 0.718<0.001<0.001<0.001<0.001<0.001 0.896<0.001<0.001<0.001<0.001<0.001
2.2 术后复发的单因素分析 术后出院两年内,有21 例患者出现复发情况,复发率为6.46%。两组患者在肿瘤大小、转移情况、浸润程度、肿瘤分期以及T3、T4、FT3、FT4、TSH 甲状腺相关激素水平方面的差异有统计学意义(P<0.05),两组患者的年龄、性别等其他临床资料差异无统计学意义(P>0.05),见表2。
表2 两组患者临床资料的比较Tab.2 Comparison of clinical data between the two groups ±s
项目年龄(岁)性别[例(%)]男 女体质量指数(kg/m2)肿瘤大小[例(%)]<3 cm≥3 cm转移情况[例(%)]是 否浸润程度[例(%)]包膜外包膜内病理类型[例(%)]乳头状滤泡状肿瘤分期[例(%)]Ⅰ+ⅡⅢ+Ⅳ分化程度[例(%)]高中分化低分化T3(nmol/L)FT3(pmol/L)T4(nmol/L)FT4(pmol/L)TSH(mU/L)复发组(n=21)58.74±6.21 10(47.62)11(52.38)24.76±3.12 6(28.57)15(71.49)13(61.90)8(38.10)14(66.67)7(33.33)11(52.38)10(47.62)9(42.86)12(57.14)8(38.10)13(61.90)1.60±0.32 4.63±0.14 95.69±3.01 14.98±0.13 5.33±0.25未复发组(n=304)58.82±6.33 160(52.63)144(47.37)24.65±2.89 215(70.72)89(29.28)97(31.91)207(68.09)101(33.22)203(66.78)159(52.20)145(47.70)200(65.79)104(34.21)207(68.09)97(31.91)0.79±0.02 2.35±0.01 68.71±2.76 9.27±0.09 8.92±0.76 χ2/t 值0.077 0.198 0.221 16.040 79.894 9.609 0.000 4.501 79.894 22.460 14.406 56.459 12.119 16.988 P 值0.939 0.656 0.825<0.001<0.001 0.002 0.994 0.034<0.001<0.001<0.001<0.001<0.001<0.001
2.3 术后复发的多因素分析 将上述两组间差异有统计学意义的指标作为自变量,将DTC 患者甲状腺单侧腺叶切除术后的复发情况(未复发=0,复发=1)作为因变量,采用多因素logistic 回归分析影响患者术后复发的因素,转移、肿瘤分期Ⅲ+Ⅳ期、低分化、T3 以及T4 是影响DTC 患者术后复发的独立危险因素(P<0.05),TSH 是保护因素(P<0.05),见表3。

表3 术后复发的多因素分析Tab.3 Multivariate analysis of postoperative recurrence
2.4 甲状腺相关激素水平对术后复发的预测价值 采用ROC 曲线评价甲状腺相关激素水平对DTC 患者术后复发的预测价值,T3、T4、TSH、FT4和FT3 的ROC 曲线下面积(area under curve,AUC)均>0.7,提示甲状腺相关激素水平对患者术后复发具有一定的预测价值。见图2。
2.5 预测模型的评价 依据独立影响因素构建风险评分模型,转移情况赋值19 分,肿瘤分期Ⅲ+Ⅳ期赋值27 分,低分化赋值22 分,T3 >1.5 nmol/L 赋值31 分,T4 >80 nmol/L 赋值25 分,TSH <6.5 mU/L赋值18分。采用ROC曲线评价风险模型的区分度,模型的AUC 为0.854(95%CI:0.809 ~0.878,P<0.001),灵敏度、特异度分别为90.36%和86.75%,区分度较好(图3A)。校准曲线结果显示,当事件发生概率为18%、51%和79%时,模型预测复发概率和实际复发概率一致,当事件发生概率为<18%、51%~79%时,模型低估风险,当事件发生概率为18%~51%和79%~100%时,模型高估风险,模型整体预测的准确性较高(图3B)。
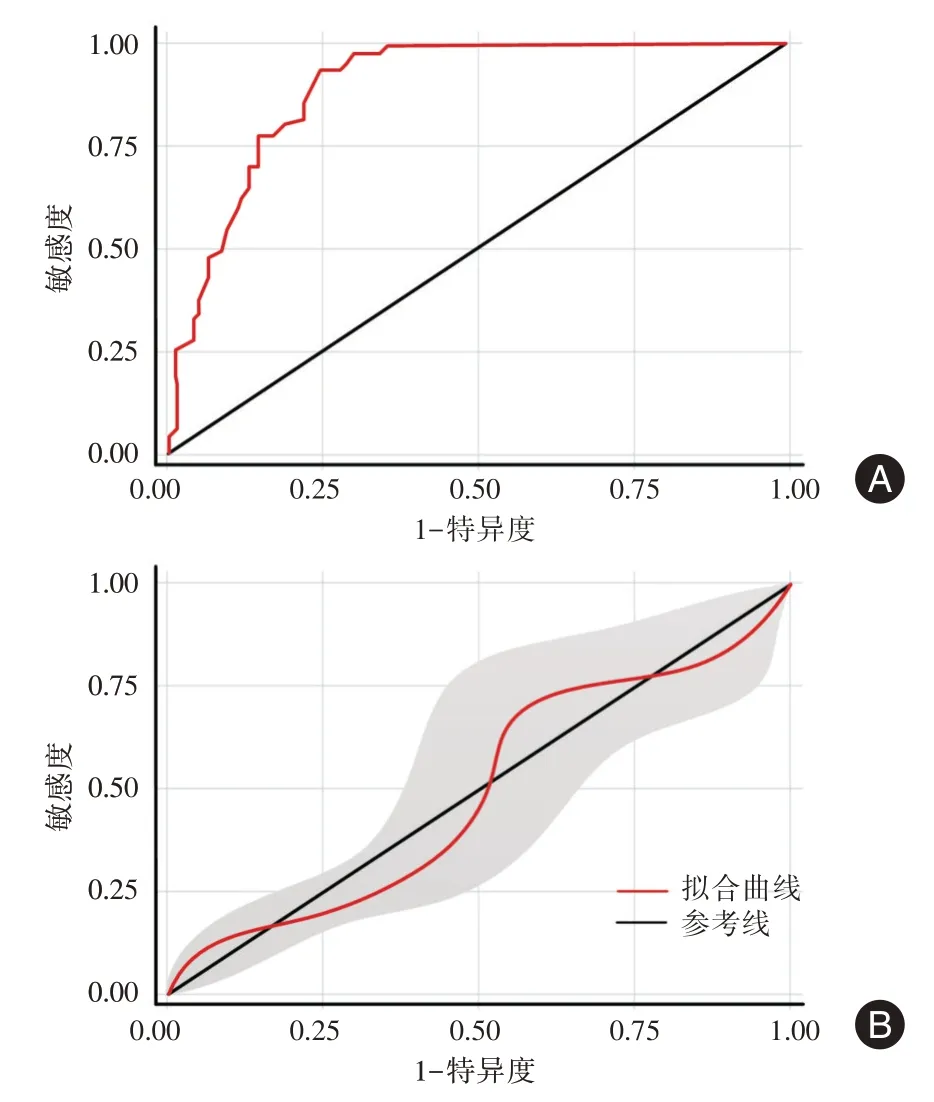
图3 风险评分模型的区分度和校准度评价Fig.3 Evaluation of discrimination and calibration of risk scoring model
2.6 生存曲线分析 325 例DTC 患者根据不同复发风险分为低危组(n= 155),中危组(n= 147)和高危组(n= 23),低危组复发人数1 例(0.65%),中危组复发人数5 例(3.40%),高危组复发人数14 例(60.87%)。采用Kaplan-Meier 法绘制生存曲线,比较不同复发风险患者的复发情况,高危组患者甲状腺单侧腺叶切除术后复发率明显高于低危组和中危组,中危组明显高于低危组,三组间差异有统计学意义(P<0.001)。见图4。
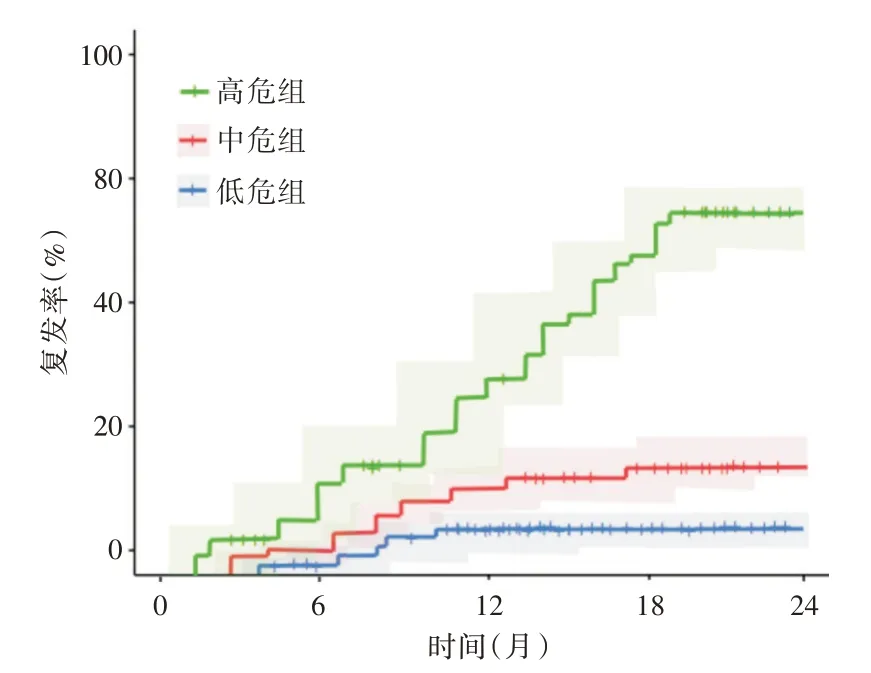
图4 生存曲线分析比较不同风险人群术后复发情况Fig.4 Survival curve analysis and comparison of postoperative recurrence in different risk groups
3 讨论
DTC 占全部甲状腺癌的94%,多数DTC 患者预后良好,但也有少数患者发生远处转移而导致死亡[9]。手术切除是治疗DTC 的有效方法,目前临床上最常用的两种手术方法为全甲状腺切除和单侧腺叶切除。全切除术虽然可以彻底清除病灶,但是会对正常甲状腺造成额外的损伤,导致患者部分功能丧失[10-11]。而单侧腺叶切除手术方式比较简单,减少了对甲状旁腺的损伤,治疗效果更显著,因此临床应用更广泛[12]。虽然甲状腺单侧腺叶切除术后患者预后较好,但是仍然有部分患者存在疗效不明显以及术后复发的情况[13],本研究猜测这可能与术后相关激素水平变化有关。
研究表明[14],下丘脑和垂体控制着甲状腺激素的合成与分泌,下丘脑分泌的促甲状腺激素释放激素作用到腺垂体产生TSH[15-16],并促进T3 和T4 的合成。同时,甲状腺激素分泌过高会抑制TSH 的分泌[17],若血液中T3 和T4 的水平增高到超过阀值,这时又会刺激垂体分泌TSH,使各激素保持在一个动态的平衡状态[18-19]。另有研究显示[20],在DTC 的临床治疗中,往往需要根据甲状腺相关激素的水平来制定治疗方案,此外,术后TSH抑制治疗也需要依据甲状腺相关激素的水平来调整药物剂量[19]。因此,患者术前和术后的甲状腺相关激素水平可能是评估患者手术疗效以及患者预后的重要指标。在本研究中,显效组和有效组患者的T3 水平在术后1 d 显著降低,在术后第2 天又有所回升,在术后第4 天后稳定下降,在术后1 周基本稳定,总体呈稳定下降趋势;FT3 水平在术后呈下降趋势,在术后第5 天有所上升后继续降低;T4 和FT4 水平在术后呈一次性过高,在术后第2 天达到峰值后稳定下降,在术后1 周基本稳定;TSH 水平在术后呈一次性过低,在术后第4 天稳定上升,而无效组患者的甲状腺相关激素水平术后变化幅度不明显。提示各激素都有其各自的特点并且保持在动态之中,且可作为评估手术疗效的有效指标,这与刘燕霞等[21]的研究结果相符。DTC 术后复发是患者不良转归的主要原因[22],给患者的生活质量造成了严重的负面影响。本研究中甲状腺癌术后复发的发生率为6.46%,与既往相关报道中的复发率基本一致。RYU 等[23]的报道中显示肿瘤大小、淋巴结因素、淋巴管浸润和甲状腺外扩展与甲状腺癌复发显著相关。另外,徐志勇等[24]的研究中显示,DTC 复发率较高一方面是由于病情严重,另一方面是由于患者机体内甲状腺相关激素紊乱,动态平衡被破坏。本研究通过单因素及多因素分析发现,转移、肿瘤分期Ⅲ+Ⅳ期、低分化、T3 以及T4 是影响DTC 患者术后复发的独立危险因素,TSH 是保护因素。通过ROC 曲线发现各甲状腺相关激素水平均对患者复发具有较好的预测价值。构建了预测DTC 患者术后复发的风险预测模型,并根据X-tile 软件获得的截断值,将患者划分为低危组、中危组和高危组,模型预测的区分度较高,准确性较好。生存曲线结果显示高危组患者术后复发率明显高于低危组和中危组,表明风险评分模型在不同复发风险患者间有较好的区分能力。
综上所述,DTC 患者甲状腺单侧腺叶切除术后甲状腺相关激素水平保持在动态之中,可作为评估手术疗效的有效指标,并对患者病情复发具有一定的预测价值。
