预测重症肺炎患者发生鲍曼不动杆菌多重耐药的风险列线图模型建立
2022-06-16王鹏宋秋鸣
王鹏 宋秋鸣
(安徽医科大学合肥第三临床医学院(合肥市第三人民医院),合肥 230022)
随着重症医学的不断发展和各种侵入性操作的增多,约半数以上的重症监护室(intensive care unit,ICU)患者出现各类感染,病死率较高[1]。各类致病菌的感染则是肺炎发生的主要原因,主要为革兰阴性菌、革兰阳性菌以及真菌等,其中以鲍曼不动杆菌为代表的革兰阴性菌,由于具有极强的生存能力和克隆繁殖能力现已在全世界范围内播散,且成为了我国院内感染的主要条件致病菌之一[2]。鲍曼不动杆菌多重耐药(Acinetobacter baumanniimultidrugresistance, ABMR)的发生率也逐年增加主要表现为对至少3类以上抗菌药物出现耐药的现象,如抗铜绿芽胞杆菌头孢菌素、碳青霉烯类、β-内酰胺酶抑制剂的复方制剂、氨基苷类抗生素、氟喹诺酮类等[3]。碳青霉烯类药物曾在鲍曼不动杆菌治疗中显示了一定的敏感性,但近年来碳青霉烯类耐药现象也屡见不鲜,已从31.0%增长至66.7%[4]。广泛耐药、多重耐药以及全面耐药已成为困扰医学界的重要难题[5]。研究表明,鲍曼不动杆菌发生多重耐药的机制极为复杂,治疗失败后的死亡率高达28.57%[6],同时延长了患者住院时间。为此,找出影响重症肺炎患者发生ABMR的危险因素并及早采取干预措施,在降低耐药发生率和病死率方面均具有关键意义。研究指出,碳青霉烯类用药史、入住ICU时间均与ABMR密切相关[7-8],但目前对于重症肺炎在该领域的深入研究较少。因此,本研究选取2015年5月至2020年5月我院ICU收治的重症肺炎150例,通过调取所有患者的一般资料,采用Logistic回归分析筛选出影响重症肺炎患者发生ABMR的危险因素,并建立相应的列线图模型。
1 资料与方法
1.1 一般资料
选取2015年5月至2020年5月我院ICU收治的鲍曼不动杆菌阳性的重症肺炎患者150例,根据是否发生ABMR分为发生组和未发生组。纳入标准:①所有患者均符合美国胸科协会和中华医学会制定的重症肺炎的诊断标准[9];②所有患者均检出痰液细菌鉴定以及血培养均检出鲍曼不动杆菌感染;③ABMR患者的诊断标准[10],即患者痰液细菌鉴定和药敏试验均显示多重耐药;④患者知情同意,自愿参加本研究。排除标准:①合并恶性肿瘤患者;②具有精神神经科疾病,认知功能受损患者;③临床信息资料不全患者。本次研究经医院伦理委员会审批通过。
1.2 观察指标
调取所有患者的一般信息资料,并在单因素分析基础上进行Logistic多因素回归分析。患者的临床资料主要包括性别、年龄、糖尿病、高血压、凝血异常、血清降钙素原、C反应蛋白(C reactive protein,CRP)、机械通气、APACHE Ⅱ评分[11]、抗生素种类、入住ICU时间、感染控制窗出现时间、血清白蛋白、碳青霉烯类用药史等,以上危险因素均存在于ABMR发生之前。
1.3 统计学分析
本研究所有试验数据均采用SPSS20.0进行统计分析,如果计量资料为正态分布,则采用t检验进行单因素分析,若为偏态分布,则采用秩和检验或转换为正态分布数据利用t检验进行统计分析;计数资料采用χ2检验进行统计分析,P<0.05视为差异具有统计学意义。利用Logistic多因素回归分析筛选出影响重症肺炎发生ABMR的独立危险因素,采用R软件建立列线图预测模型,caret程序包进行Bootstrap法进行内部验证,结合rms程序包计算一致性指数(C-index),利用ROCR结合rms制作ROC曲线。其中C-index小于0.5视为模型无预测能力,C-index为0.5-0.7视为模型具有较差的准确度,C-index为0.7-0.9视为模型具有较高的准确度和区分度,C-index>0.9视为模型具有高度的准确性。AUC小于0.5视为模型无预测能力,AUC=1视为完美分类器(理论上不存在),0.5<AUC<1视为优于随机猜测,具有一定的预测价值,且越接近于1预测效能更高。
2 结果
2.1 重症肺炎患者病原菌分布及耐药情况
共纳入150例重症肺炎患者,年龄为57~89岁,平均(80.19±8.34)岁。经统计发现,重症肺炎患者发生ABMR有35例,耐药率为23.33%(35/150),未合并ABMR的有115例,分别设为发生组和未发生组。150 例重症肺炎患者病原菌种类及检出率除鲍曼不动杆菌外,依次有铜绿假单胞菌27.33%(41/150)、肺炎克雷伯菌19.33%(29/150)、大肠埃希菌14.00%(21/150)、耐甲氧西林金黄色葡萄球菌11.33%(17/150)、溶血性葡萄球菌8.66%(13/150)、其他3.33%(5/150)。本研究中一共分离出鲍曼不动杆菌127株,提示本试验中35例发生ABMR患者出现了广泛耐药、多重耐药现象,具体耐药情况见表1。
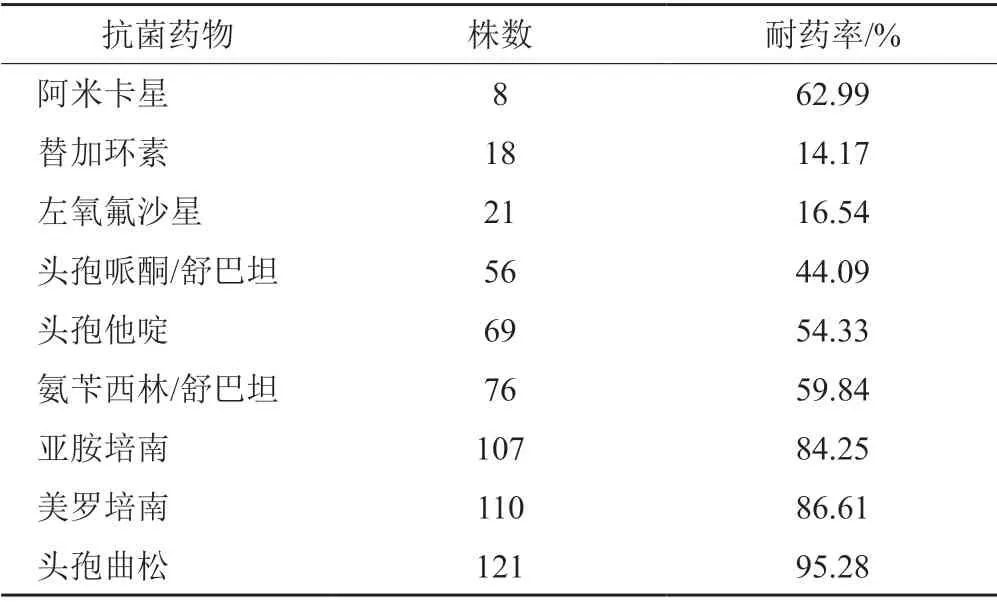
表1 鲍曼不动杆菌对抗菌药物耐药发生情况Tab.1 The occurrence of resistance of Acinetobacter baumannii to antibiotics
2.2 两组患者一般资料单因素分析
两组患者性别、高血压、凝血异常等指标差异无统计学意义(P>0.05),予以剔除,两组患者年龄、糖尿病、血清降钙素原、CRP、机械通气、APACHE Ⅱ评分、抗生素种类、入住ICU时间、感染控制窗出现时间、血清白蛋白、碳青霉烯类用药史差异具有统计学意义(P<0.05),具体见表2。

表2 两组患者基本信息资料单因素分析Tab.2 Single factor analysis of basic information of patients in the two groups
2.3 两组患者Logistic回归分析结果
根据发生耐药与未发生耐药组一般信息资料对比结果,对两组患者年龄、糖尿病、血清降钙素原、CRP、机械通气、APACHE Ⅱ评分、抗生素种类、入住ICU时间、感染控制窗出现时间、血清白蛋白、碳青霉烯类用药史进行Logistic二元回归分析,结果显示:糖尿病、血清降钙素原、CRP、感染控制窗出现时间、血清白蛋白P值大于0.05,予以剔除;筛选出年龄(OR=0.036,95%CI:0.096~0.194)、机械通气(OR=0.086,95%CI:0.023~0.346)、APACHE Ⅱ评分(OR=8.126,95%CI:3.126~15.236)、抗生素种类(OR=0.093,95%CI:0.094~0.316)、ICU时间(OR=45.856,95%CI:13.649~69.125)、碳青霉烯类用药史(OR=66.945,95%CI:36.946~79.120)为重症肺炎患者发生ABMR的危险因素,差异具有统计学意义(P<0.05),具体见表3。

表3 两组患者Logistic二元回归分析结果Tab.3 Logistic binary regression analysis results of the two groups of patients
2.4 预测重症肺炎患者发生ABMR的风险列线图模型的建立
本研究基于年龄、机械通气、APACHE Ⅱ评分、抗生素种类、ICU时间、碳青霉烯类用药史等6项重症肺炎患者发生ABMR的危险因素,建立预测重症肺炎患者发生ABMR的风险的列线图模型,具体如图1所示;采用计算机模拟重复采样的方法(Bootstrap法)对该模型进行内部验证,进行重复抽样1000次以后利用校正曲线与ROC曲线对模型的预测效果进行评估,校正结果显示趋近理想曲线,模型的C-index为0.863 ,具体如图2;ROC曲线显示该模型的AUC值为0.831(95%CI:0.769~0.893),具体见图3,提示该模型具有较精准的预测能力。
3 讨论
鲍曼不动杆菌现已成为临床广泛耐药、多重耐药且较易出现交叉感染的“超级细菌”之一,而重症病房则是院内发生细菌耐药的主要科室,耐药机制可能主要与以下几个方面[5,12]有关:①产生复杂的碳青霉烯酶;②改变细菌的外膜蛋白结构;③改变青霉素结合蛋白结构;④产生细菌外排泵。发生鲍曼不动杆菌感染和耐药的部位主要为肺部,重症肺炎是呼吸科极为严重的疾病,80%以上患者病因为合并各类细菌感染,患者常伴有呼吸系统严重紊乱、疾病进展较快、常合并多器官功能障碍综合征,死亡率高且预后较差[4,13]。研究表明,鲍曼不动杆菌发生多重耐药导致的死亡率是其他类细菌耐药导致死亡率的3倍左右,且产生的住院时间以及花费更长更高[14]。为此,找出影响重症肺炎患者发生ABMR的危险因素在指导临床治疗中具有重要作用。
文献报道,年龄大于65岁患者发生ABMR率和死亡率更高,同时也是发生各类疾病的风险因素[4]。亦有研究表明,机械通气和入住ICU时间是影响ABMR的危险因素[7]。为此,本研究基于以上文献报道的呼吸相关疾病患者发生ABMR的危险因素,通过调取患者的一般资料及临床信息资料,较为系统的筛选出影响重症肺炎发生ABMR的危险因素。结果显示:本研究150例重症肺炎患者中,发生ABMR患者35例,比例为23.33%(35/150),与国内外文献报道基本一致。年龄、机械通气、APACHE Ⅱ评分、抗生素种类、ICU时间、碳青霉烯类用药史ABMR与重症肺炎患者发生ABMR密切相关,对于重症肺炎患者应充分考虑以上因素,采取积极有效的措施以降低ABMR发生率。
本研究中ABMR,由于高龄患者器官功能明显衰退,机体防御能力显著降低且并发症居多,各类细菌感染的机会较多,抗菌药物使用率也普遍较高,产生耐药风险增加,耐药导致的治疗失败和病死率也相应增加[4,15],因此,对于65或70岁以上的重症肺炎患者应高度重视其综合治疗。ABMR机械通气设备可使患者气道直接与外界环境相通,同时鲍曼不动杆菌可长期以生物膜的形式寄存于人工设备上,且患者病情一般较非机械通气更危重,破坏了患者机体内本就存在的较弱生理防御屏障,增加了患者感染、耐药甚至死亡的风险[6,16]。APACHE Ⅱ评分是目前重症医学科最权威最广泛的评估患者病情的参考指标之一,主要包括年龄、急性生理以及慢性健康3部分组成,APACHE Ⅱ评分越高,表明患者的疾病严重程度越高,同时发生感染和耐药的风险就越大[17]。一项对于84例合并鲍曼不动杆菌的回顾性研究发现,APACHEⅡ评分大于20的重症肺炎患者发生鲍曼不动杆菌感染明显增加[7],而本研究中耐药率的增加的机制除以上原因外,可能也与患者病情危重期间持续使用抗菌药物导致机体耐药性增加有关。与此同时,重症肺炎患者入住ICU时间的增加与肺炎患者发生鲍曼不动杆菌感染密切相关的原因与上述基本一致。ABMR现今抗菌药物的广泛使用并导致的耐药现象已成为全球性的公共卫生问题,而由于多重用药产生耐药性的机制已逐渐明确,主要与改变细菌内各类酶及蛋白结构密切相关[18]。ABMR碳青霉烯类是目前已知最容易引起ABMR的细菌种类,近年来,其耐药率也逐年增加,2009年有关统计结果指出,亚太地区患者亚胺培南的用药不敏感率高达62.6%,而我国的耐药率从2007年至2010年的3年间从37.6%增加到了62.1%[19]。同时也有研究指出,患者一旦对碳青霉烯类药物出现耐药性,对其他多数抗菌药物也会产生相应的耐药性[20],因此,抗菌药物尤其是碳青霉烯类药物的合理应用仍需更高度重视。此外本研究中感染控制窗出现时间未发现与ABMR密切相关,原因可能与样本量不够大有关,因此仍需进一步扩大样本量进行。
综上所述,对于重症肺炎患者需要及时考虑年龄、机械通气、APACHE Ⅱ评分、抗生素种类、ICU时间、碳青霉烯类用药史等因素,尽可能减少机械通气、控制APACHE Ⅱ评分、抗生素种类、ICU时间,减少或避免碳青霉烯类药物不必要的使用。本研究通过列线图建立的预测重症肺炎患者发生ABMR的发生率,具有较高的临床价值。
