血府逐瘀汤联合奥拉西坦对脑梗死后血管性痴呆患者认知功能及NO、ET-1、IL-6水平的影响
2022-06-16融劭民张京苗
融劭民,张京苗,高 嘉,曲 萌
(1.中国人民解放军陆军第八十二集团军医院,河北 保定 071000;2.保定市第二医院,河北 保定 071000)
脑梗死又称缺血性脑卒中,会导致认知功能障碍,继而有诱发为血管性痴呆的风险。血管性痴呆是一种渐进性或持久性的疾病,临床表现为记忆力、学习能力减退,情绪变化,语言表达和日常社交困难等,是仅次于阿尔茨海默病(AD)的第二大常见痴呆类型[1]。伴随我国老龄化现象加重,血管性痴呆给我国带来的社会与经济负担会日益严重[2]。目前胆碱酯酶抑制剂和谷氨酸受体拮抗剂常被用于血管性痴呆患者的治疗,但效果有限[3]。脑卒中后血管性痴呆可归属于中医学“痴症”“呆痴”范畴,属本虚标实,多因气虚血瘀导致机体脏腑阴阳失衡所致[4]。血府逐瘀汤具有活血化瘀、行气止痛之功效,是治疗心脑血管病的经典方剂[5]。本研究探究了血府逐瘀汤加减联合奥拉西坦对脑梗死后血管性痴呆认知功能影响及可能机制,现报道如下。
1 资料与方法
1.1诊断标准 ①脑卒中经CT、MRI等确诊,血管性痴呆诊断参照《血管性痴呆的诊断、辨证及疗效判定标准》[6]。②血管性痴呆中医辨证参照文献[7],属于瘀血阻滞型。主症为神昏、反应迟钝、言语不利,次症为眩晕、面色无华、烦躁、心悸、痰多、呃逆、手足或偏身肿胀;舌脉:舌胖淡暗或舌有瘀点,苔薄白、白腻、黄或黄腻,脉细缓或弦滑。
1.2纳入标准 ①符合上述诊断标准;②年龄45~80岁;③发病后经脑CT或MRI检查证实至少存在1个缺血性病灶;④简易精神状态量表(MMSE)评分<24分;⑤认知功能障碍发生于卒中后3~12个月内,且症状出现时间≥3个月;⑥患者家属知情同意本研究并签字。
1.3排除标准 脑出血患者;其他原因所致痴呆者;伴严重肝肾功能异常者;不能配合治疗或资料不全者;对研究用药不耐受者;研究期间不能按要求随访者。
1.4一般资料 本研究经中国人民解放军陆军第八十二集团军医院伦理委员会批准(2021014),选取2020年5月—2021年5月在该院治疗的82例脑梗死后血管性痴呆患者,随机分为2组:西药组41例,男21例,女20例;年龄46~80(57.4±3.5)岁;病程4~12(8.6±2.2)个月;痴呆程度:轻度23例,中度18例。联合组41例,男20例,女21例;年龄45~78(58.5±3.8)岁;病程5~12(8.4±2.5)个月;痴呆程度:轻度21例,中度20例。2组患者一般资料比较差异均无统计学意义(P均>0.05)。
1.5治疗方法 2组患者均给予降压、降脂、抗血小板聚集、营养支持等常规治疗。西药组同时给予奥拉西坦(湖南健朗药业有限责任公司,国药准字H20030037,规格:400 mg/片)口服,每次2片,每日3次。联合组奥拉西坦用法同西药组,同时给予血府逐瘀汤口服,组方:桃仁12 g,红花、当归、生地黄、牛膝各9 g,川芎、桔梗各4.5 g,赤芍、枳壳、甘草各6 g,柴胡3 g,治疗过程中辨证加减用药,1剂/d,分早、晚温服。2组疗程均为3个月。
1.6观察指标
1.6.1中医症状总积分 治疗前后对主症和次症进行赋分,计算总积分,分数越高说明症状越重[7]。
1.6.2神经功能缺损评分 治疗前后根据美国国立卫生院神经功能缺损程度(NIHSS)量表评定神经功能,主要包括上下肢运动、面瘫、意识水平、视野、语言等11项,分数0~42分,分数越高神经损伤越严重[8]。
1.6.3认知功能评分 治疗前后根据MMSE量表评定认知功能,主要包括记忆、语言、注意力、时间、地点定向等,评分范围为0~30分,评分越高认知程度越好[9]。
1.6.4痴呆程度评分 治疗前后根据临床痴呆量表(CDR)评定痴呆程度,主要包括记忆、定向、判断和理解、社会事务等。CDR评分分为5个等级:0分为健康,0.5分为疑似痴呆,1分为轻度痴呆,2分为中度痴呆,3分为严重痴呆[10-11]。
1.6.5炎性因子和血管内皮功能指标水平 2组患者分别于治疗前后采用ELISA法检测血清中炎性因子白细胞介素-6(IL-6)水平,采用放射性免疫法检测血清中血管内皮活性物质[一氧化氮(NO)、内皮素-1(ET-1)]水平。
1.6.6安全性 在研究期间,监测2组患者血常规和肝肾功能,记录不良反应发生情况。

2 结 果
2.12组治疗前后中医症状总积分比较 2组患者治疗后中医症状总积分均较治疗前明显降低(P均<0.05),且治疗后联合组中医症状总积分明显低于对照组(P<0.05)。见表1。
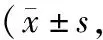
表1 2组脑梗死后血管性痴呆患者治疗前后中医症状积分比较分)
2.22组治疗前后NIHSS评分比较 2组患者治疗后NIHSS评分均较治疗前明显降低(P均<0.05),且治疗后联合组NIHSS评分明显低于对照组(P<0.05)。见表2。
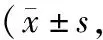
表2 2组脑梗死后血管性痴呆患者治疗前后神经功能NIHSS评分比较分)
2.32组治疗前认知功能及痴呆程度比较 与治疗前比较,2组患者治疗后MMSE评分均明显增高(P均<0.05),CDR评分均明显降低(P均<0.05);治疗后组间比较,联合组MMSE评分明显高于西药组(P<0.05),CDR评分明显低于西药组(P<0.05)。见表3。
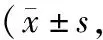
表3 2组脑梗死后血管性痴呆患者治疗前后认知功能及痴呆程度评分比较分)
2.42组治疗前后血清IL-6、NO、ET-1水平比较 与治疗前比较,2组患者治疗后血清IL-6、ET-1水平均明显降低(P均<0.05),NO水平均明显升高(P均<0.05);治疗后组间比较,联合组血清IL-6、ET-1水平均明显低于西药组(P<0.05),NO水平明显高于西药组(P<0.05)。见表4。
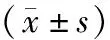
表4 2组脑梗死后血管性痴呆患者治疗前后血清IL-6、NO、ET-1水平比较
2.52组安全性比较 2组患者均未发生药物不良反应。
3 讨 论
血管性痴呆是缺血性脑卒中常见并发症,认知障碍(尤其是执行功能障碍)是血管性痴呆的主要表现。血管性痴呆的发病机制目前尚不清楚,其发生与脑缺血、缺氧、低灌注以及随后对特定神经组织的损伤密切相关,主要危险因素包括高血压、高血脂症、糖尿病、遗传、缺乏运动和肥胖等[12-13]。目前临床上单独或长期使用胆碱酯酶抑制剂等药物往往疗效欠佳,且易出现厌食、恶心、呕吐和腹泻等不良反应事件[14],因此寻找新的替代治疗方案显得尤为重要。
脑卒中后血管性痴呆主要病机为瘀血内阻,气机郁滞,属于血瘀证。血府逐瘀汤是王清任治疗“胸中血府血瘀”之证的代表方。血瘀胸中,气机阻滞,清阳郁遏不升,则胸痛、头痛日久不愈,痛如针刺,且有定处;胸中血瘀,影响及胃,胃气上逆,故呃逆干呕,甚则水入即呛;瘀久化热,则内热瞀闷,入暮潮热;瘀热扰心,则心悸怔忡,失眠多梦;郁滞日久,肝失条达,故急躁易怒。血府逐瘀汤方中桃仁质重沉降,性善破血;红花质轻升浮,长于祛在经在上之瘀血,两药合用,活血通经、祛瘀生新,共为君药。赤芍活血化瘀止痛,川芎行气活血,二药配用,助君药活血行血破滞之功。牛膝补益肝肾,性善下行,与赤芍、川芎共为臣药。生地甘寒质润,养阴润燥;当归长于补血活血;桔梗辛散苦泄,开宣肺气,祛痰利气;枳壳辛行苦降,长于行气开胸,宽中除胀,与桔梗伍用,共奏升降上下气机、宣胸利膈、止咳祛痰之功。柴胡善于疏肝解郁而升清,枳壳善于行气消积、宽中除胀而降浊,二者配伍,能和肝脾、理气机,使气机升降有序。甘草调和诸药,合而用之,使血活瘀化气行。相关研究表明,血府逐瘀汤可显著改善血液循环,促进血管新生,明显减轻脑梗死后神经功能受损程度[15-16]。
本研究通过对中医症状进行赋分,并采用NIHSS量表、MMSE量表、CDR量表分别评估神经功能、认知功能及痴呆程度评价治疗效果,结果显示治疗后联合组的中医症状总积分、NIHSS评分、CDR评分明显低于西药组,MMSE评分明显高于西药组,说明中西医联合治疗能更好地改善患者神经功能、认知功能,明显减轻痴呆程度。
目前研究认为,神经炎症和免疫抑制与脑梗死后血管性痴呆的发生有关。与未发生血管性痴呆的脑梗死患者相比,发生血管性痴呆的脑梗死患者机体免疫平衡失调,常伴随有严重的炎症反应,IL-6、IL-8水平明显升高,通过增强抗炎细胞因子和神经免疫功能的策略可能有助于预防认知功能障碍[17]。另外在中枢神经系统中,NO不仅是最重要的内皮源性血管舒张因子,参与调节基础血管张力和功能性充血,而且在维持神经功能方面起着重要作用[18]。因此,它被认为是判断血管功能是否正常的重要指标。除了NO外,其他血管活性物质如ET-1的释放也容易受到脑灌注不足的影响,且研究显示高浓度的ET-1会损害血管内皮功能,引起神经功能受损,导致血管性痴呆进展[19]。本研究结果显示,治疗后联合组患者血清ET-1、IL-6水平明显低于西药组,NO水平明显高于西药组,提示血府逐瘀汤联合西药治疗可减轻炎症反应,保护血管内皮功能。
综上所述,血府逐瘀汤加减联合奥拉西坦治疗不仅可有效缓解脑梗死后血管性痴呆患者临床症状,而且可能通过抑制炎症反应、改善血管内皮功能而起到保护神经功能及提高认知能力的作用,且安全,值得临床推广应用。
利益冲突:所有作者均声明不存在利益冲突。
