多模式镇痛对髌骨骨折患者术后膝关节功能及疼痛程度的影响
2022-06-14支振亚
支振亚
商丘市第一人民医院创伤骨科,河南 商丘 476100
髌骨骨折是由直接或间接暴力导致髌骨连续性与完整性中断的一种关节内骨折,其发生率约占所有骨折的1%,患者常于骨折后出现膝关节疼痛、肿胀及伸膝功能障碍等表现[1]。手术治疗可有效实现髌骨的解剖复位、恢复固定稳固性、促进膝关节伸膝功能正常等。外科加速康复理念认为外科手术术后的剧烈疼痛是影响患者身心恢复及预后转归的重要因素,故而在围术期的疼痛管理尤为重要[2]。对疼痛发生机制的研究表明,中枢及外周疼痛机制的共同参与使得常规单一的镇痛模式难以实现最佳的镇痛效果,多模式镇痛(multimodal analgesia,MMA)可达到良好的镇痛效果且能预防单一用药造成的不良反应[3]。近年来,MMA在骨科手术中的应用日益广泛,尤其在膝关节骨性关节炎终末期围术期疼痛管理的应用中取得突破性进展[4]。但目前临床尚无统一标准的髌骨骨折患者围术期管理的MMA方案,本研究探讨MMA对髌骨骨折患者术后膝关节功能及疼痛程度影响,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2018年1月—2020年6月商丘市第一人民医院接受髌骨骨折手术治疗的126例患者,按随机数表法分为对照组和观察组,每组各63例。其中对照组:男性27例,女性15例为年龄27~56岁,平均年龄(41.34±7.49)岁;骨折原因为摔伤29例,车祸伤13例;骨折位置为左侧19例,右侧23例。观察组:男性24例,女性18例;年龄28~57岁,平均年龄(42.54±7.37)岁;骨折原因为摔伤27例,车祸伤15例;骨折位置为左侧20例,右侧22例。两组患者性别、年龄、骨折原因等基础资料具有可比性(P>0.05)。本研究获医院医学伦理委员会同意,所有患者或其家属均签署知情同意书。
1.2 纳入标准
年龄18~60岁,术前影像学检查诊断为髌骨横行骨折且骨折位移>3 mm,单侧闭合性骨折,骨折至手术时间<7 d且均为首次髌骨骨折,骨折前患肢髌骨功能良好。
1.3 排除标准
髌骨粉碎性骨折、纵行骨折、多发性骨折、陈旧性骨折、开放性骨折及病理性骨折,对麻醉药物、非甾体抗炎药(NSAIDs)过敏及对手术不耐受,出凝血功能障碍,伴严重认知障碍或精神疾病,伴严重心肺肝肾等器质性疾病或恶性肿瘤等。
1.4 麻醉方法
对照组于术中行股神经阻滞(FNB)+坐骨神经阻滞(SNB):术中于超声探头及神经刺激仪引导下进针,回抽无血后分别将0.5%罗哌卡因30 mL+5 mg地塞米松的混合药液注射至股神经及坐骨神经阻滞点。观察组于术前3 d每日口服200 mg塞来昔布预防性镇痛,术中行FNB+SNB,方法同上,术后3 d均予以帕瑞昔布钠40 mg加生理盐水100 m L静滴,输液速度为60滴/min,bid。康复运动后进行冰敷,20min/次,tid。两组患者术后突发剧烈疼痛时予以盐酸哌替啶、强痛定等阿片类药物临时补救。
1.5 观察指标
(1)疼痛程度:入院时及术后6 h、12 h、24 h、48 h,使用疼痛视觉模拟评分(VAS),评估两组患者膝关节在静息与运动状态下的疼痛程度,分值范围为0~10分(无痛~难以忍受的疼痛),分值越高,代表疼痛程度越高。(2)膝关节评估:入院时及术后1月,使用关节量角器测量两组患者的膝关节活动度(ROM),ROM越大代表膝关节活动功能恢复越好。使用膝关节Lysholm评分量表评估两组患者的膝关节功能,Lysholm评分量表包含疼痛、跛行、交锁、支持、肿胀、上楼、下蹲、不稳定8个项目,100分满分制,分数越高,代表膝关节功能恢复越好。(3)认知功能:入院时及术后24 h、48 h,使用简易智力状态量表(MMSE),评估两组患者的认知功能水平,30分满分值,术后<24分表示存在认知功能障碍。(4)镇痛补救及不良反应:记录两组患者术后使用哌替啶、强痛定等镇痛药物补救及出现头晕、嗜睡、恶心、呕吐、尿潴留等不良反应的例数。
1.6 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者不同时间点VAS评分情况
术后不同时间点,两组患者在静息与运动状态下的VAS评分均低于入院时,且观察组均低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者静息与运动状态下不同时间点VAS评分(±s) 分

表1 两组患者静息与运动状态下不同时间点VAS评分(±s) 分
a表示与同组入院时比较,P<0.05;b表示与同期对照组比较,P<0.05。
组别对照组(n=63)静息运动观察组(n=63)静息运动入院时5.79±1.32 7.53±1.14 5.81±1.43 7.48±1.25术后6 h 3.46±1.23a 4.48±1.72a 2.62±1.37ab 3.66±1.32ab术后12 h 3.85±2.58a 4.57±1.65a 2.67±1.42ab 3.82±1.69ab术后24 h 3.51±1.24a 4.47±1.52a 2.45±1.92ab 3.83±1.01ab术后48 h 2.64±1.33a 4.18±1.06a 1.83±1.21ab 3.57±1.24ab
2.2 两组患者膝关节ROM与Lysholm评分情况
术后1月,两组患者膝关节ROM及Lysholm评分均高于入院时,且观察组均高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者膝关节ROM与Lysholm评分情况(±s)
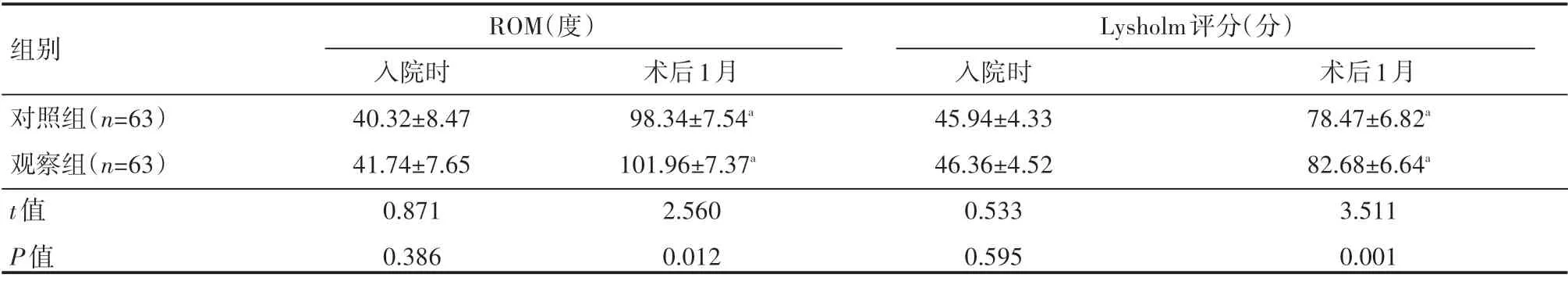
表2 两组患者膝关节ROM与Lysholm评分情况(±s)
a表示与同组入院时比较,P<0.05。
组别对照组(n=63)观察组(n=63)t值P值ROM(度)入院时40.32±8.47 41.74±7.65 0.871 0.386术后1月98.34±7.54a 101.96±7.37a 2.560 0.012 Lysholm评分(分)入院时45.94±4.33 46.36±4.52 0.533 0.595术后1月78.47±6.82a 82.68±6.64a 3.511 0.001
2.3 两组患者不同时间点MMSE评分情况
两组患者不同时间点的MMSE评分比较,差异无统计学意义(P>0.05),两组患者组间比较差异无统计学意义(P>0.05),见表3。
表3 两组患者不同时间点MMSE评分情况(±s) 分
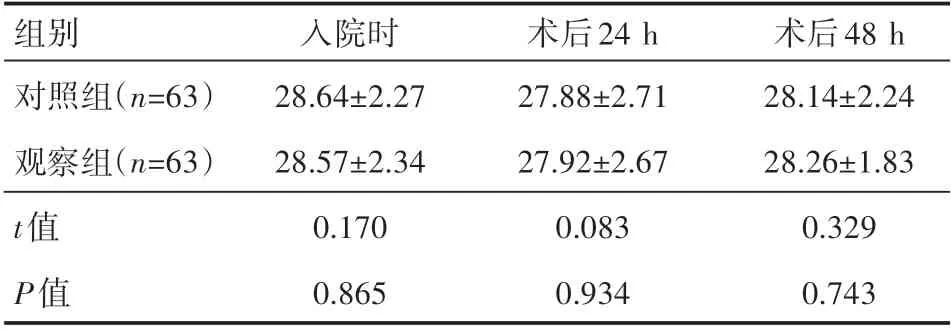
表3 两组患者不同时间点MMSE评分情况(±s) 分
组别对照组(n=63)观察组(n=63)t值P值入院时28.64±2.27 28.57±2.34 0.170 0.865术后24 h 27.88±2.71 27.92±2.67 0.083 0.934术后48 h 28.14±2.24 28.26±1.83 0.329 0.743
2.4 两组患者术后镇痛补救及不良反应发生情况
观察组术后镇痛补救率为20.63%,低于对照组的39.68%,差异有统计学意义(P<0.05)。两组患者术后出现头晕、嗜睡、恶心、呕吐、尿潴留等不良反应的发生率比较,差异无统计学意义(P>0.05),见表4。
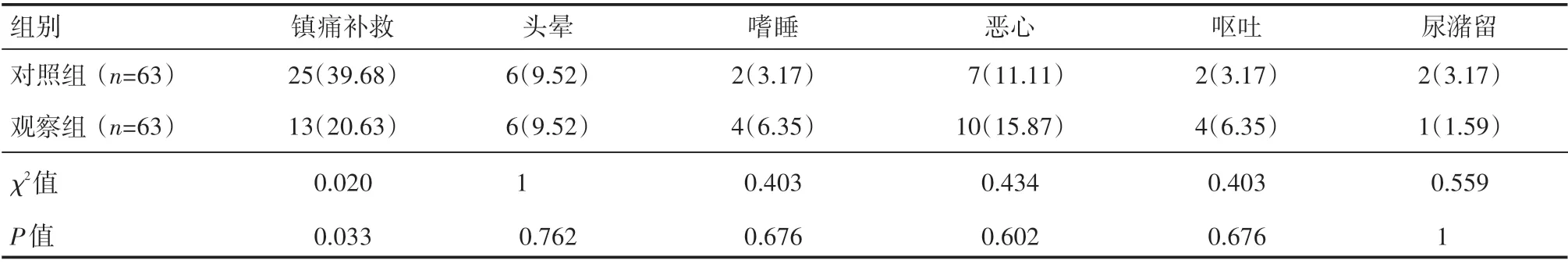
表4 两组患者术后镇痛补救及不良反应情况比较 例(%)
3 讨论
髌骨骨折手术后,患者膝关节功能受限,术后早期的康复训练是有效预防患肢肌肉功能性萎缩及膝关节僵硬的重要举措,然而内固定手术导致的术后痛以及康复训练引起的强烈痛是阻碍患者病情恢复的重要因素。联合应用不同作用机制的镇痛药物或镇痛技术,使其作用于疼痛传导通路的不同靶点,进而发挥镇痛的相加或协同作用的MMA是中等以上手术术后镇痛的基础[5]。根据我国术后疼痛管理“阶梯”方案及最新版《成人日间手术后镇痛专家共识》[6],膝关节类手术术后预期痛多为中重度疼痛,超声引导下外周神经阻滞或与切口局部浸润麻醉(LIA)相伍的局部给药法+口服NSAIDs药物或与阿片类药物联合应用的MMA方案是目前四肢与躯体部位术后镇痛的主流趋势。
本研究结果显示,术后不同时间点两组患者在静息与运动状态下的VAS评分均低于入院时,且观察组均低于对照组。提示FNB+SNB复合全身镇痛药物口服或静滴,可为髌骨骨折内固定术提供较为完善的术后镇痛,且其镇痛效果优于单用局部神经阻滞的镇痛方案。王敬等[7]认为,不同的用药配方及给药方法可产生不同的镇痛效应,罗哌卡因是目前临床最常用的局麻药之一,其具有较强的缩血管作用,可减弱手术导致的伤害性刺激,减轻疼痛且对术口愈合及功能恢复无不良影响。苏晚英等研究[8]指出,罗哌卡因伍以少量的地塞米松与生理盐水稀释至适宜浓度后进行麻醉治疗可有效缩短罗哌卡因的起效时间,延长阻滞时间,镇痛效果确切,与本研究结果部分吻合。此外,术前口服塞来昔布、术后静滴帕瑞昔布,二者均为特异性COX-2抑制剂,具有NSAIDs抗炎、镇痛、解热的作用,起效快、疗效久,可迅速改善患者受损关节的功能状态,降低患者术后的急性疼痛,缩短其术后下床活动时间[9]。
本研究显示,术后两组患者的膝关节ROM及Lysholm评分均高于入院时,且观察组均高于对照组。说明两种镇痛方案均利于髌骨骨折患者膝关节功能的恢复,但MMA因其更强的镇痛效应而更有助于患者的早期功能训练。分析其原因:FNB+SNB是兼顾L2-L4及L4-S3脊神经支配区域的外周神经阻滞方案,即兼顾到膝关节前部及后部范围,通过阻滞及阻滞过程中麻醉药物的扩散阻断外周神经从而减弱中枢神经感受疼痛刺激的效应,减少机体应激,缓解疼痛,加以塞来昔布、帕瑞昔布的联合应用,能显著降低髌骨骨折患者的术后痛,故而有利于其患肢康复训练的尽早开展及功能恢复[10]。
本研究结果还显示,两组患者术前术后不同时间点的MMSE评分比较差异无统计学意义,两组组间比较差异亦无显著性,术后观察组的镇痛补救率低于对照组,两组术后不良反应发生率比较差异无统计学意义。说明本研究多模式镇痛方案所采取的用药配方及剂量对患者术后认知功能及不良反应发生的影响均不大,且有利于节省术后阿片类药物的使用。分析其原因:罗哌卡因是半衰期短、脂溶性不高的长效酰胺类局麻药,对中枢神经系统有着较小的毒性作用[11]。塞来昔布、帕瑞昔布是疗效确切而毒副作用更小的特异性COX-2抑制剂,可有效减少非选择性NSAIDs相关的胃肠道不良反应[12]。地塞米松是具有抗炎、抗毒、抗过敏、抗休克及免疫抑制等作用的一种人工肾上腺皮质激素,适用于患者术后恶心、呕吐、疼痛等不良反应的减轻与预防[13]。由此可见,安全、规范药物浓度与剂量下的MMA方案不仅具有良好的术后镇痛效果,还可以通过药物与镇痛技术之间的协同作用、药物与药物之间的药理作用以降低术后阿片类药物的补救及用药后的不良反应。
综上,MMA方案可有效缓解髌骨骨折患者的术后疼痛,促进膝关节功能恢复,值得临床推广应用。
