探讨内镜黏膜切除术治疗大肠广基息肉在临床中的应用价值及SDS 评分研究
2022-06-14钟谊堂黄启聪黄海兵
钟谊堂,黄启聪,黄海兵
大埔县人民医院消化内科,广东梅州 514200
大肠广基息肉是一种比较常见的临床消化内科疾病,该病是一种腺瘤性息肉,其病变与大肠癌具有直接关系[1]。 疾病发作后,患者会表现出明显的临床症状,因此有必要及时采取治疗措施[2]。 经临床研究分析发现, 以内镜黏膜切除术作为对患者的一种手术治疗,可以帮助患者控制病情。且在内镜辅助手术切除治疗过程中,能够具有较高的预后特性,为患者治疗和预后的质量控制奠定了基础, 所以得到了患者的广泛认可[3]。该研究方便选取大埔县人民医院消化内科 2019 年 3 月—2021 年 2 月收治的 256 例大肠广基息肉治疗患者为研究对象, 研究内镜黏膜切除术治疗大肠广基息肉在临床中的应用价值及SDS评分,现报道如下。
1 资料与方法
1.1 一般资料
方便选取在大埔县人民医院消化内科接受治疗的大肠广基息肉患者256 例为研究对象, 根据治疗方法的不同, 将128 例接受内镜黏膜切除术的患者作为研究组, 其余128 例接受常规治疗的患者作为对照组。研究组男 64 例,女 64 例;年龄 26~76 岁,平均(49.68±2.52)岁。 对照组男 88 例,女 40 例;年龄25~78 岁,平均(49.85±2.63)岁。 两组一般资料差异无统计学意义(P>0.05),具有可比性。
纳入标准:①均符合《大肠广基息肉》诊断标准;②年龄≥18 岁;③未行血运重建治疗;④所有患者及家属均详细了解该研究内容后自愿参与该研究。
排除标准:①恶性肿瘤患者;②合并严重肺部、免疫功能及脏器疾病患者;③研究药物过敏者;④妊娠及哺乳期妇女; ⑤稳定型心绞痛患者; ⑥精神异常,沟通、认知障碍者;⑦不配合研究中途退出者。
1.2 方法
对照组实施常规治疗, 即给予患者无痛镜辅助手术,方法如下:给予患者静脉麻醉,随后进行电凝切除术,在镜辅助下,对直径<5 mm 的患者实施一次性电切除术[4]。 如果息肉直径在20 mm 左右,则应给予电凝环切术,帮助患者完全切除息肉。术后帮助患者实施清洗消毒,随后缝合伤口,给予患者术后1 周抗生素用药指导[5]。术后3~6 个月内为患者进行术后复检,了解恢复情况。研究组患者实施内镜黏膜切除术,具体方法如下:(1)术前做好相关准备工作,帮助患者调整各项指标,然后在患者手术处置前,给予其复方聚乙二醇电解质进行肠道准备工作[6]。 (2)选择的器械为富士601 型电子结肠镜, 在给予患者麻醉处置后, 对其进行手术。 ①在病灶处置过程中,以0.5%的美蓝进行黏膜染色[7]。 ②在距离病灶1 cm 处注射0.9%氯化钠溶液,待病灶完全隆起时,进行圈套切除处置,并且在切除后,对创面残端进行染色,以放大结肠镜进行观察, 做好病灶的切除和清理处置工作,并且按照病灶大小及切除情况进行患者1~2 d 禁食处置,全程实施流质饮食3 d 以上。 静脉补充液体及抗生素, 同时在术后1、3、6 个月进行结肠镜复查[8]。
1.3 观察指标
①疗效判定,显效表示患者治疗后,患者临床症状完全消失,患者的息肉切除率达99.99%,无并发症出现;有效表示患者治疗后相关指标改善明显,各项指标控制效果显著,患者治疗的整体性指标较好;无效表示患者治疗无效果。总有效率=(显效例数+有效例数)/总例数×100.00%。 ②并发症发生率=并发症发生例数/总例数×100.00%, 并发症主要包括术后出血、术后感染等。③SDS 评分:借助SCL-90 量表抑郁项目进行评估,总分100 分。得分越高,抑郁越严重。④观察记录患者手术时间和术后饮食时间。
1.4 统计方法
采用SPSS 19.0 统计学软件进行数据处理,符合正态分布的计量资料以()表示,采用t 检验;计数资料以[n(%)]表示,采用 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床疗效对比
研究组总有效率98.44%高于对照组88.28%,两组比较差异有统计学意义(P<0.05),见表1。
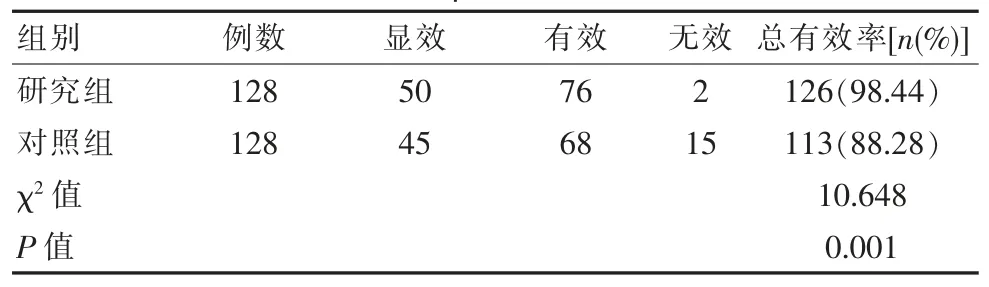
表1 两组患者临床疗效对比Table 1 Comparison of clinical efficacy between the two groups of patients
2.2 两组患者并发症发生率对比
研究组并发症发生率2.34%低于对照组12.50%,差异有统计学意义(P<0.05),见表 2。

表2 两组患者并发症发生率对比[n(%)]Table 2 Comparison of the incidence of complications between the two groups of patients [n(%)]
2.3 两组患者治疗前后SDS 评分对比
两组患者治疗前SDS 评分比较,差异无统计学意义(P>0.05);治疗后,研究组 SDS 评分低于对照组,差异有统计学意义(P<0.05),见表 3。
表3 两组患者治疗前后SDS 评分对比[(),分]Table 3 Comparison of SDS scores between the two groups of patients before and after treatment [(),points]
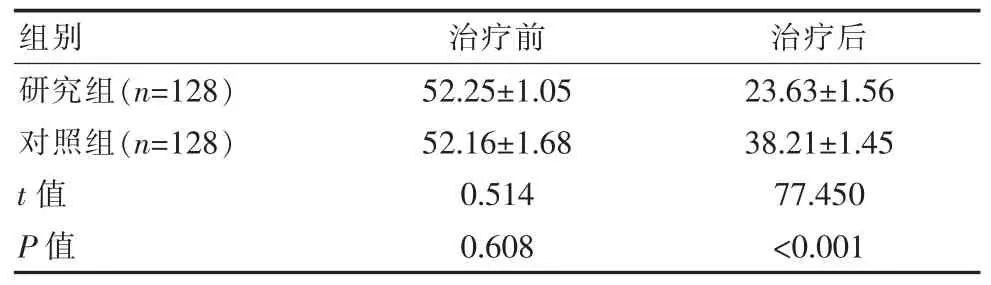
表3 两组患者治疗前后SDS 评分对比[(),分]Table 3 Comparison of SDS scores between the two groups of patients before and after treatment [(),points]
组别 治疗前 治疗后研究组(n=128)对照组(n=128)t 值P 值52.25±1.05 52.16±1.68 0.514 0.608 23.63±1.56 38.21±1.45 77.450<0.001
2.4 两组患者手术时间及术后饮食时间对比
研究组、对照组手术时间及术后饮食时间比较,差异有统计学意义(P<0.05),见表 4。
表4 两组患者手术时间及术后饮食时间对比()Table 4 Comparison of operation time and postoperative diet time between the two groups ()

表4 两组患者手术时间及术后饮食时间对比()Table 4 Comparison of operation time and postoperative diet time between the two groups ()
组别 手术时间(min) 术后饮食时间(h)研究组(n=128)对照组(n=128)t 值P 值17.15±1.02 23.24±1.54 37.300<0.001 13.32±1.03 18.89±1.54 34.013<0.001
3 讨论
近年来, 放大内镜与染色内镜技术取得了理想发展成就, 且内镜医师对于内镜下早癌形成了更系统化的认知, 而且临床中明确指出结肠腺瘤是结肠癌的起源。很多大肠癌都是从大肠腺瘤性息肉形成,最终发展至腺癌。一般情况下,大肠早癌与腺瘤样癌前病变可在肠镜条件下全部切除病灶, 以实现治愈目的。其中,内镜黏膜切除术一般可分成两种不同类型,即黏膜下注射-切除法、黏膜下注射-吸引法。 临床最常用的就是黏膜下注射-切除法,并且逐渐发展成息肉切除与癌前病变的主要手段。
内镜黏膜切除术是目前临床外科治疗中常见的手术治疗方法,其可对患者进行手术治疗,控制疾病进展[9];还可以帮助患者在实施该手术过程中调整手术治疗模式,对控制患者病灶切除率有重要保障[10]。此外,内镜黏膜切除术能够将息肉完整切除,对于内镜设备的要求较低,而且手术耗材不贵,实际操作方便。较之于其他手术形式,此术式使患者疼痛感明显缓解,可为患者保留正常的生理结构。而且手术操作难度明显下降,使患者经济负担明显减轻。以大肠广基息肉切除治疗为例,大肠无蒂息肉的基底宽广,也是大肠息肉中最难切除的一种病变, 手术的难度极大,出血与穿孔等并发症发生率较高,而内镜黏膜切除术黏膜下注射则能够对并发症予以有效预防。 通常选择口侧进针并注射,保证病变倾向于肛侧,以提供更加完整的视野。如果息肉较大,应在两侧进行补充注射, 且注射液体量要充足, 能够抬举其整个病灶,使得黏膜层与肌层被分离。此外,在注射期间,要准确把握进针的角度与深度, 以保证呈斜角向黏膜刺入, 注射量在2~5 mL 之间。 在患者的临床治疗中,内镜黏膜切除术在患者治疗中的应用,可以提高患者的治疗指导能力,有助于提高患者的治疗水平,有效控制患者在治疗过程中的抑郁症状, 其治疗有效性、安全性已被患者认可[11]。 大肠广基息肉患者治疗中,科学地切除息肉是至关重要的,只有处理好患者治疗过程中的息肉,才能在后续治疗指导过程中,做好患者治疗筛查工作[12]。 而内镜黏膜切除术的实施无疑是满足患者治疗需求的, 所以可在临床治疗指导中,将该术推广,以此为患者治疗的整体能力提升奠定基础,提高患者治疗指导优势[13]。 并且在临床治疗研究过程中, 应该不断地调整患者手术治疗方式, 进而保障在患者手术治疗指导处置策略实施过程中,可以更为有效地突出患者治疗特色[14-18];也能够在患者治疗过程中,改善患者治疗方式,突出患者治疗特色。
该研究结果表明,患者治疗效果显著,各项指标改善明显。①研究组治疗总有效率98.44%高于对照组88.28%,该研究结果与曾艳丽等[19]的研究结果(研究组总有效率为98.00%,对照组总有效率为83.00%)相符。 ②研究组并发症发生率2.34%低于对照组的12.50%。该研究结果与吴晨[20]的研究结果(研究组并发症发生率为3.00%, 对照组并发症发生率为21.00%)相一致。 ③两组患者治疗前SDS 评分比较,差异无统计学意义(P>0.05);治疗后,研究组 SDS 评分低于对照组(P<0.05),与吕振涛等[21]的研究结果一致。 ④研究组、 对照组手术时间及术后饮食时间比较,差异有统计学意义(P<0.05),该研究结果与王晶等[22]的研究结果一致。 说明研究组患者治疗后的质量相对较高,可以为患者治疗的质量控制奠定基础,在给予患者治疗指导的过程中可以具有较高的临床指导特点。患者经该项治疗后,其整体的治疗水平较高,相应的治疗指标控制效果显著,表明该项治疗技术应用的优势是非常显著的, 将其应用到临床可以满足患者的治疗需求。
综上所述,大肠广基息肉的患病人数逐年增加,很多患者发病后会表现出明显的临床症状。因此,为了提高患者的治疗指导和处置水平, 应对治疗方法的选择进行科学分析。 内镜黏膜切除术作为患者的一种治疗方法,满足了患者的治疗需求,对患者治疗质量控制有重要保障,可将其应用到临床,以此为患者的临床治疗质量提升奠定基础。
