术前细针穿刺活检应用在甲状腺手术中的效果观察
2022-06-14蓝容官.陈文辉
蓝容官. 陈文辉


【关键词】甲状腺手术;术前细针穿刺活检;效果
近年来,甲状腺疾病在临床的发病率明显升高,特别是甲状腺癌对健康的威胁巨大,引起了临床的广泛重视。甲状腺癌发病率约占全身恶性肿瘤的1%~2%,但甲状腺癌起病隐匿,早期症状不明显,且常规超声下表现与甲状腺结节相似,较难鉴别诊断[1]。因此,甲状腺疾病诊断中最重要的就是需要明确病灶的良、恶性,这对手术方式的选择具有决定性作用。通过非手术方式鉴别诊断可减少不必要的诊断性手术,而细针穿刺活检是目前临床公认的甲状腺手术前有效鉴别甲状腺疾病良、恶性的手段,具有微創、操作简便、定位准确等优点[2]。近年来,超声引导下定位甲状腺细针穿刺活检在临床得到推广应用,能有效保障穿刺的准确性及安全性,将获得的病理组织行细胞学检查,可作为鉴别良、恶性甲状腺疾病的可靠手段[3]。临床研究显示[4],超声引导下甲状腺细针穿刺活检对甲状腺乳头状癌、特别是甲状腺微小乳头状癌有较高的诊断率。但也存在诊断标准难以把握、制片或保存不当等问题,而且细胞学结果难以有效诊断,从而影响诊断准确率,有一定漏诊、误诊率。本研究进一步分析术前细针穿刺活检应用在甲状腺手术中的效果,现汇报如下。
1 对象与方法
1.1 研究对象
将2021 年1 月至2022 年1 月在本院外科行手术治疗的92 例疑似甲状腺恶性肿瘤患者根据术前是否用细针穿刺活检进行分组,每组各46例。对比两组的年龄、性别、病灶直径、病理类型等无明显差异(P>0.05),具有可比性,见表1。
纳入标准:(1)所有患者均行B超、CT等检查初诊为疑似甲状腺恶性肿瘤,拟行手术治疗,以手术病理结果为金标准;(2)凝血功能正常、精神状态良好,无严重躯体疾病;(3)临床资料完整,能配合随访;(4)所有患者均知情同意,自愿加入研究。
排除标准:(1)合并甲状腺感染疾病;(2)既往有颈部或甲状腺手术史;(3)凝血功能障碍;(4)拒绝穿刺活检;(5)合并重要脏器功能障碍;(6)精神或意识障碍。
1.2 方法
对照组术前未使用细针穿刺活检。观察组术前使用细针穿刺活检,穿刺前医护人员应向患者详细讲解检查方法及必要性,患者仰卧位,颈部后伸,其下垫枕,消毒颈部皮肤,在超声引导下扫描双侧甲状腺叶和峡部,确定甲状腺病灶位置、深度,若有多个结节,则筛选可疑结节进行穿刺,用2%利多卡因局部浸润麻醉,用22 G穿刺针直刺进入病灶内,用5 mL注射器反复抽吸15~30 次,若组织质地较硬,可增加负压抽吸,再抽取病灶区域的少量液体,将获得的病理组织送检,穿刺部位按压20 min[5];病理组织制成涂片,用75% 乙醇固定,苏木精-伊红(HE)染色,在显微镜下仔细观察。若病理检查结果为甲状腺癌,则行患侧甲状腺切除术+颈部淋巴结清扫,术中将切除的甲状腺组织快速送检进一步明确诊断,以免发生漏诊,提高手术根治效果[6]。对照组单行患侧甲状腺切除术,术后病理检查明确病灶良恶性,必要时行二次手术。
1.3 观察指标
(1)随访6 个月,统计局部复发率、转移率;(2)对照两组诊断结果及手术病理结果,记录阳性及阴性病例数;(3)对比两组诊断效能,计算对甲状腺癌诊断的敏感性、特异性、准确性、阳性预测值、阴性预测值。
1.4 统计学方法
用SPSS 21.0 统计学软件。[n(%)] 表示计数资料,(x—± s)表示计量资料,分别行χ 2/ t 检验。以P <0.05为差异有统计学意义。
2 结果
2.1 两组局部复发及转移率比较
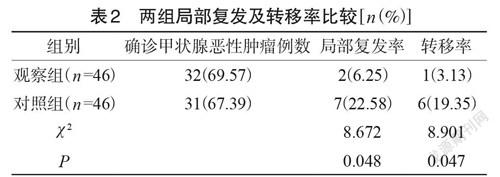
观察组局部复发率、转移率均明显低于对照组(P<0.05)。(表1 中已写出,观察组中包含14 例良性结节,对照组包含15 例良性结节,所以甲状腺恶性肿瘤例数分别为32 例和31 例),见表2。
2.2 两组结果与病理结果比较
病理结果显示,阳性32 例,阴性14 例;观察组穿刺活检显示,阳性30 例(真阳性29 例,假阳性1 例),阴性16 例(真阴性13 例,假阴性3 例);对照组结果显示,阳性29例(真阳性22例,假阳性7 例),阴性17例(真阴性8例,假阴性9 例),见表3。
2.3 两组诊断效能比较
观察组对甲状腺癌诊断的敏感性为90.63%(29/32)、特异性为92.86%(13/14)、准确性为91.30%(42/46)、阳性预测值为96.67%(29/30)、阴性预测值为81.25%(13/16);对照组对甲状腺癌诊断的敏感性为70.97%(22/31)、特异性为53.33%(8/15)、准确性为65.22%(30/46)、阳性预测值75.86%(22/29)、阴性预测值为47.06%(8/17);观察组诊断的敏感性、特异性、准确性、阳性预测值、阴性预测值均高于对照组(P<0.05),见表4。
3 讨论
随着我国经济及国民生活水平的不断提高,饮食结构及生活方式发生明显改变,生活节奏加快,生活压力增大,明显增加了甲状腺疾病的发病率。甲状腺癌是最为严重的甲状腺疾病,发病呈年轻化趋势,现已占城市恶性肿瘤发病率的首位,尤其以女性发病率较高,防治形势不容乐观。临床统计显示[7],大部分甲状腺疾病以甲状腺结节的形式存在,4%~6% 的甲状腺结节为恶性结节,因此,临床十分重视早期筛查甲状腺恶性病变。但甲状腺癌起病隐匿,早期症状不明显,且早期超声下表现与良性甲状腺结节类似,导致早期诊断率较低[8]。如何提升甲状腺癌的早期诊治率,对指导临床治疗、改善预后均有重要意义。
由于甲状腺结构复杂,甲状腺结节的种类较多,早期病灶较小,对甲状腺功能的影响小,也难以在体表触及,患者几乎无症状表现,大多在健康体检时发现。而超声、CT等影像学检查虽可发现病灶,但对病灶良、恶性的鉴别效果一般,临床对高度怀疑为甲状腺癌的病例仍需进一步利用其他设备进行综合检查才能明确诊断,以指导手术治疗[9]。
目前,细针穿刺活检技术是甲状腺术前检查的首选方法,在超声引导下穿刺活检具有创伤小、定位准确、诊断率高、不会引起癌细胞扩散等优势,能快速为甲状腺病灶定性,指导临床选择适宜的术式及合理控制手术范围[10]。而手术切除活检、粗针穿刺活检虽可获得较多的病理组织,但创伤也较大,出血多,容易引发并发症,给患者带来较大痛苦。而细针穿刺活检大大缩小了创伤,且操作时间短,一般在15 min内即可作出组织定性诊断,24 h内可作出明确诊断[11]。一方面,超声引导下细针穿刺明显提高了穿刺的准确性;另一方面,临床医生对微小病变的细胞学诊断特征认识明显提高,从而有效提升了西镇穿刺活检的诊断效果[12]。但细针穿刺活检也有一定缺点,其操作准确性与术者的穿刺技术、穿刺部位的选择密切相关,若穿刺部位不准确,或病灶遗漏未穿刺,均可发生假阴性的情况,影响诊断效果。加之部分病灶位于血流丰富区域、或病灶囊性病变、病灶内部硬化等,也可影响穿刺效果,导致无法有效吸出病理组织,最终发生漏诊、误诊[13-14]。
本研究结果显示,观察组局部复发率、转移率均明显低于对照组(P<0.05);观察组对甲状腺癌诊断的敏感性为90.63%、特异性为92.86%、准确性为91.30%、阳性预测值为96.67%、阴性预测值为81.25%;对照组对甲状腺癌诊断的敏感性为70.97%、特异性为53.33%、准确性为65.22%、阳性预测值75.86%、阴性预测值为47.06%;观察组诊断的敏感性、特异性、准确性、阳性预测值、阴性预测值均高于对照组(P<0.05)。充分证明甲状腺手术前行细针穿刺活检能提高对甲状腺癌的诊断率,具有较高的敏感性、特异性和准确性,从而指导临床选择适宜的手术方式,对甲状腺癌进行手术根治,而甲状腺良性病灶可适当缩小甲状腺切除范围,最大限度保留正常甲状腺功能,从而达到最优治疗效果,降低甲状腺癌患者的术后复发及转移率,改善预后[15]。
综上,术前细针穿刺活检应用在甲状腺手术中的效果确切,具有较高的诊断准确性,且创伤小,安全性高,为明确术前诊断提供了有力依据,值得推广使用。1E1AA5C9-DBCA-4CB3-B312-2ACBBCC21D50
