消瘿散结丸治疗气郁痰凝型结节性甲状腺肿35 例临床研究
2022-06-10季晓洁胡丽芳邹骁鸣李宗保
季晓洁 胡丽芳 邹骁鸣 李宗保 程 欣
(无锡市惠山区中医医院,江苏无锡 214177)
结节性甲状腺肿(nodular goiter,NG)是指甲状腺组织增生,是以正常甲状腺组织结构和功能改变为特征的甲状腺结节性肿大,为临床常见病和多发病[1]。甲状腺结节的病因复杂,西医学认为其发生与碘、硒和锌的缺乏及接触有害化学物质(如硝酸盐、苯、甲醛、双酚A、多氯联苯、多卤芳烃和多溴二苯醚等)[2]、RAS基因突变、辐射暴露、胰岛素抵抗、PI3K/Akt信号转导通路激活、DREAM蛋白水平升高[3]、自身免疫因素、促甲状腺生长因子水平[4]等关系密切。因绝大部分的结节性甲状腺肿是良性的,目前西医治疗多主张随访观察,而病情较重、临床症状明显的,可采取口服左旋甲状腺素、传统手术切除、超声引导性酒精介入疗法、超声引导射频消融、激光热消融、甲状腺栓塞术等治疗方法,但不良反应多,治疗效果不理想,甚至会加重患者心理负担。近年来中医药治疗NG的相关研究日趋深入,如中药内服联合外敷、耳穴压豆等,在改善症状、缩小结节等方面有较好的疗效[5]。消瘿散结丸是无锡市惠山区中医医院内分泌科治疗气郁痰凝型结节性甲状腺肿的经验方,临床总体收效良好,安全性较高,现将相关临床研究报道如下。
1 临床资料
1.1 一般资料 选取2019年12月至2021年6月于无锡市惠山区中医医院内分泌科诊断为结节性甲状腺肿且辨证为气郁痰凝型的患者70例,按随机数字表法随机分为治疗组与对照组,每组35例。治疗组男7例,女28例;平均年龄(50.74±12.67)岁;平均病程(11.71±7.96)个月。对照组男10例,女25例;平均年龄(49.00±13.72)岁;平均病程(11.17±7.73)个月。2组患者性别、年龄、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经无锡市惠山区中医医院伦理委员会批准(审批号:LLSC-2019-001)。
1.2 诊断标准
1.2.1 西医诊断标准 参照《甲状腺结节和分化型甲状腺癌诊治指南》[6]中NG诊断标准:可触及甲状腺肿大,B超检查发现甲状腺有1个或1个以上结节(结节TI-RADS分级在3级及以下)。
1.2.2 中医辨证标准 参照《中药新药临床研究指导原则(试行)》[7]231及《中医病证诊断疗效标准》[8],并结合临床拟定气郁痰凝证辨证标准。主症:颈前有结节。次症:(1)情志抑郁或烦躁易怒;(2)善太息;(3)胸胁胀满;(4)女性可见乳房胀痛、月经不调、痛经,甚则闭经;(5)喉间有痰;(6)颈前胀满不适或有压迫感。舌脉:舌淡红,苔薄白或白腻,脉弦。凡具备主症并同时具备次症3项者,参考舌脉即可辨为气郁痰凝证。
1.3 纳入标准 符合西医甲状腺结节诊断标准和中医气郁痰凝证辨证标准;年龄18~70岁;未使用过药物治疗NG;患者自愿参与本研究,并签署知情同意书。
1.4 排除标准 妊娠或哺乳期妇女;Graves病、亚急性甲状腺炎、甲状腺功能减退和甲状腺自主高功能腺瘤患者;甲状腺癌和转移性甲状腺癌患者;合并严重心脑血管疾病、精神疾病者;过敏体质者及对多种药物过敏者;既往有颈部手术及放疗术后者;晚期进展到关节畸形、残疾、丧失劳动力者;长期服用胺碘酮者或近3个月使用过含碘造影剂者。
2 治疗方法
2.1 对照组 根据2012 年《甲状腺结节和分化型甲状腺癌诊治指南》[9],不推荐使用促甲状腺素(TSH)抑制疗法治疗甲状腺结节,指南建议良性甲状腺结节患者每6~12 个月进行随访,故给予患者基础干预,通过每个月定期的患教课堂及电话随访等形式,进行健康宣教,指导患者调整作息,合理饮食,同时给予心理疏导以缓解患者抑郁、焦虑情绪。
2.2 治疗组 基础干预措施同对照组,加用中药丸剂消瘿散结丸口服。处方:法半夏10 g、青皮6 g、陈皮6 g、浙贝母10 g、夏枯草15 g、白芍10 g、生牡蛎30 g、炒川楝子10 g、猫爪草12 g、木香6 g、郁金10 g、醋香附10 g、三棱8 g、莪术8 g、当归6 g、川芎10 g、甘草3 g、连翘6 g。中药饮片由江苏致和堂药业有限公司提供,并由江苏致和堂柳宝诒丸散膏丹传承小组按上述各药比例加工制为浓缩丸。服法:每次3 g,每日3次。
2组均以干预3个月为1个疗程,2个疗程后观察疗效。
3 疗效观察
3.1 观察指标
3.1.1 甲状腺结节最大直径 采用彩色多普勒超声诊断仪(飞利浦,型号:EPIQ5)于治疗前后测量2组患者甲状腺最大结节的最大横截面直径,并做记录。
3.1.2 甲状腺体积 采用彩色多普勒超声诊断仪于治疗前后测量2组患者甲状腺每一侧叶的最大长度、宽度、厚度,按相应公式计算每叶甲状腺的体积[10],峡部忽略不计,将甲状腺两叶体积的数值相加即为患者甲状腺体积。
3.1.3 中医证候积分 参考《中药新药临床研究指导原则(试行)》[7]365中相关评分标准,于治疗前后对2组患者中医证候进行评分以评价其症状改善的程度。将颈前结节、颈前胀满不适或压迫感、胸胁胀满、善太息、喉间有痰、情志抑郁烦躁易怒等证候按无、轻、中、重分别计0、1、3、5分,中医证候总分为各单项证候积分之和。
3.1.4 实验室指标(1)分别于治疗前后抽取2 组患者晨起静脉血10 mL,常规离心取血清,采用全自动免疫分析系统(西门子,型号:ADVIA Centaur®XP)检测血清游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、TSH水平。(2)分别于治疗前后检测2 组患者尿碘含量。嘱患者前1日禁食富碘食物,检测当日收集清晨空腹尿样,2 h以内由无锡正则精准医学检验所实验室采用尿碘检测仪(申瑞生物,型号:SR-I-100)测定尿碘含量。
3.1.5 不良反应 观察治疗组患者服用中药期间胃肠道不适、过敏等不良反应发生情况。
3.2 疗效判定标准
3.2.1 临床疗效判定标准 参照《中药新药临床研究指导原则(试行)》[7]228拟定临床疗效判定标准。临床治愈:甲状腺结节最大直径<0.3 cm;显效:甲状腺结节缩小≥60%,但最大直径≥0.3 cm;有效:甲状腺结节缩小≥30%、<60%;无效:甲状腺结节缩小<30%。总有效率(%)=(临床治愈例数+显效例数+有效例数)/总例数×100%。
3.2.2 中医证候疗效判定标准 参照《中药新药临床研究指导原则(试行)》[7]299拟定中医证候疗效判定标准。临床治愈:中医临床症状、体征基本消失,证候积分减少≥95%;显效:中医临床症状、体征明显改善,证候积分减少≥70%、<95%;有效:中医临床症状、体征好转,证候积分减少≥30%、<70%;无效:中医临床症状、体征无改善或加重,证候积分减少<30%。总有效率(%)=(临床治愈例数+显效例数+有效例数)/总例数×100%。
3.3 统计学方法 采用SPSS 22.0 统计软件进行数据分析。计量资料以()表示,满足正态分布,组内比较采用配对样本 t 检验,组间比较采用独立样本 t 检验;如不满足正态分布,组内比较采用配对样本秩和检验,组间比较采用独立样本秩和检验。计数资料采用χ2检验。以P<0.05为差异有统计学意义。
3.4 治疗结果
3.4.1 2组患者治疗前后甲状腺结节最大直径、甲状腺体积比较 治疗前2组患者甲状腺结节最大直径、甲状腺体积比较,差异均无统计学意义(P>0.05);治疗前后组内及治疗后组间比较结果见表1。
表1 治疗组与对照组患者治疗前后甲状腺结节最大直径、甲状腺体积比较()

表1 治疗组与对照组患者治疗前后甲状腺结节最大直径、甲状腺体积比较()
注:与本组治疗前比较,**P<0.01;与对照组治疗后比较,#P<0.05,##P<0.01。
3.4.2 2组患者治疗前后中医证候积分比较 治疗前2组患者各项中医证候积分及总分比较,差异均无统计学意义(P>0.05);治疗前后组内及治疗后组间比较结果见表2。
表2 治疗组与对照组患者治疗前后中医证候积分比较() 单位:分
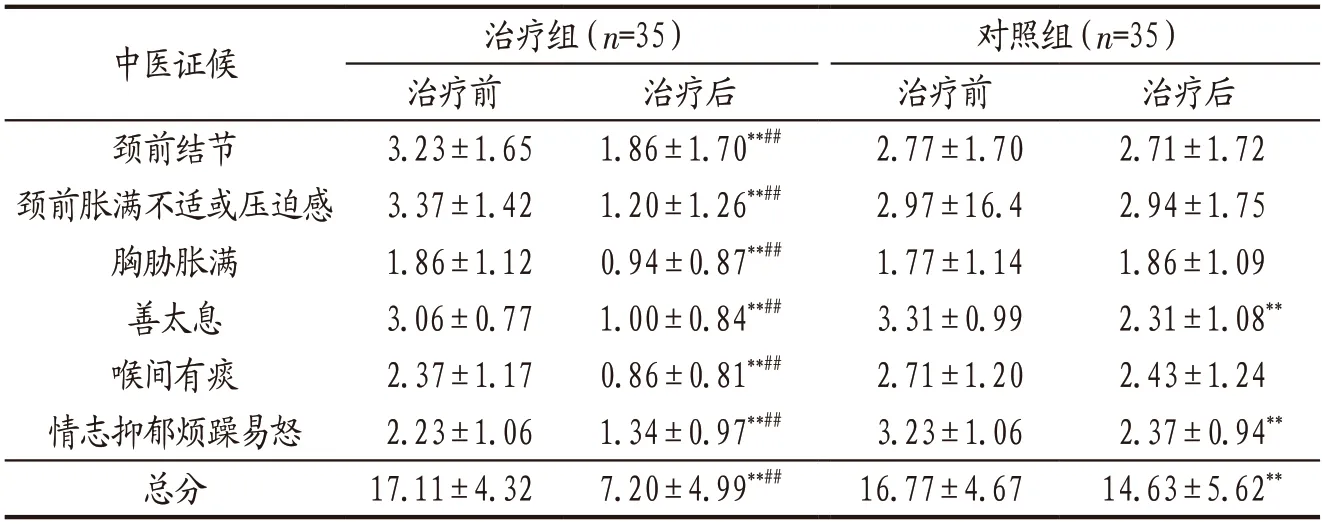
表2 治疗组与对照组患者治疗前后中医证候积分比较() 单位:分
注:与本组治疗前比较,**P<0.01;与对照组治疗后比较,##P<0.01。
3.4.3 2组患者临床疗效比较 治疗组临床总有效率为71.43%,显著高于对照组的14.29%(P<0.01),详见表3。

表3 治疗组与对照组患者临床疗效比较
3.4.4 2组患者中医证候疗效比较 治疗组中医证候总有效率为88.57%,显著高于对照组的22.86%(P<0.01),详见表4。
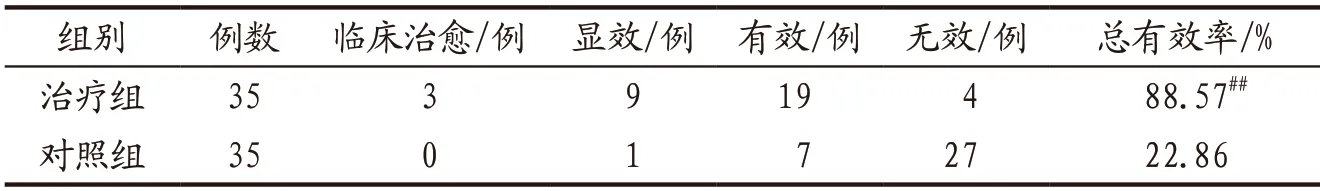
表4 治疗组与对照组患者中医证候疗效比较
3.4.5 2组患者治疗前后血清FT3、FT4、TSH及尿碘水平比较 治疗前后2 组患者血清FT3、FT4、TSH以及尿碘水平组内及组间比较差异均无统计学意义(P>0.05),详见表5。
表5 治疗组与对照组患者治疗前后血清FT3、FT4、TSH及尿碘水平比较()
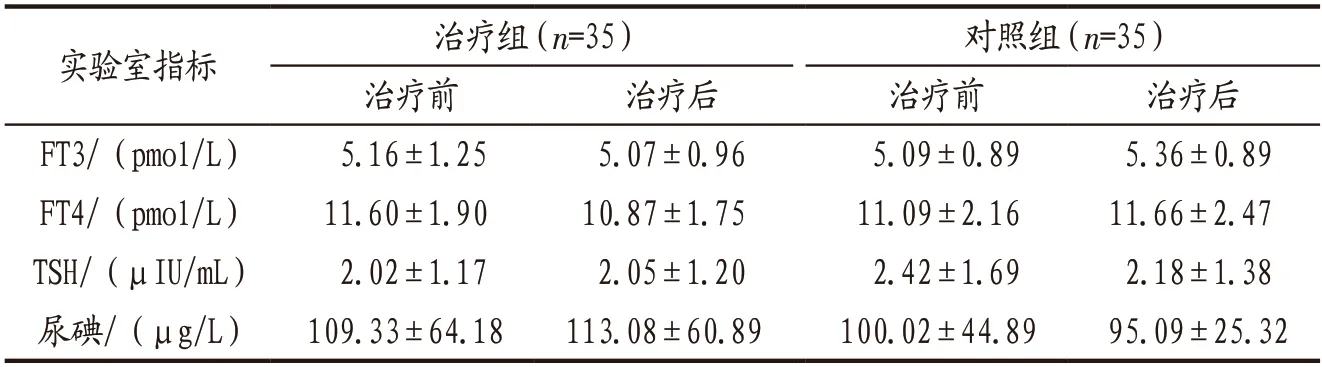
表5 治疗组与对照组患者治疗前后血清FT3、FT4、TSH及尿碘水平比较()
3.5 不良反应发生情况 治疗组患者服用中药期间均未出现胃肠道不适、过敏等不良反应。
4 讨论
随着生活压力增大、生态环境恶化以及超声技术的发展等,我国甲状腺结节的患病率不断增加,呈现“高发病率,低治疗率”的特点[11]。由于绝大多数NG为良性,且不伴有明显的临床症状及甲状腺功能的异常,因此西医治疗多主张定期随访,缺乏行之有效的治疗方案。相比之下,中医通过辨病和辨证相结合治疗NG优势更加明显。
根据本病甲状腺肿大、有结节等症状特点,可将其归于中医学“瘿病”范畴。中医学认为本病主要由于饮食水土失宜,或情志内伤,造成气机郁结,痰浊瘀血阻滞,气、痰、瘀合而为患,聚结于颈前而成,久病致痰气郁结化火,火盛耗气伤阴,则可出现气阴亏虚、阴虚火旺的病理变化。根据本病临床表现可分为痰瘀互结、气郁痰凝、气阴亏虚、阴虚火旺等证。笔者研究团队在多年临床工作中发现,NG患者多由肝郁气滞、痰浊内盛、痰气交阻,聚结于颈前而成,辨证属气郁痰凝者尤为多见。故以痰之生成、致病为线索,治以行气化痰为要,所谓“气不行则郁难开,痰不化则结难散”,而且痰凝亦可加重气滞,气滞又可促进痰凝。课题组以疏肝理气、健脾化痰、消瘿散结为主要治则,化裁二陈汤、逍遥散为消瘿散结丸。方中陈皮、青皮辛行温通,乃治痰之要药,可燥湿化痰、理气健脾;法半夏辛温而燥,尤善治脏腑之湿痰,既可燥湿化痰,又可温化寒痰。三药合用,既能行气滞,又可化痰结,气顺则痰消。生牡蛎味咸,性微寒,潜阳补阴、软坚散结;浙贝母性苦,“主郁气痰核等证,则辛散苦泄,开结散郁也”。二药合用,化痰软坚,为治瘿瘤之主药。夏枯草主散结消肿,善治瘰疬痰核;猫爪草味辛以散,能化痰浊、消郁结,主治瘰疬痰核;当归补血和血,善治癥瘕结聚;白芍酸、苦、微寒,酸能养血柔肝,敛肝气之横逆而不犯脾胃,微寒可清血虚肝郁之证,兼制当归之温;木香行气止痛,配伍川芎、醋香附以行气活血,气血行则肿消;肝郁不解,久则化热、化火,佐以郁金、连翘、炒川楝子以疏肝气、散郁热,使肝气条达;气滞或痰气郁结日久,深入血分,故佐以三棱、莪术行气活血、缓消癥块;甘草调和诸药。全方共奏理气化痰、散结消瘿之功。此外,现代药理学研究证实,猫爪草所含的多糖、皂苷具有免疫调节作用[12];牡蛎的化学成分主要包括蛋白质、糖类等,具有增强免疫、抗肿瘤、抗氧化、抗疲劳等作用[13];夏枯草可通过诱导细胞凋亡来抑制K1细胞的生长,发挥其抗甲状腺肿瘤的作用[14]。
本研究结果显示,消瘿散结丸能显著缩小甲状腺结节最大直径和甲状腺体积,能有效缓解和减轻颈部胀满不适、胸胁胀满、喉间有痰、情志抑郁烦躁易怒、善太息等症状,临床疗效和中医证候疗效均显著优于仅予基础干预措施的对照组。对照组患者经干预后,中医证候特别是善太息和情志抑郁、烦躁易怒症状亦有明显改善。善太息和情志抑郁、烦躁易怒是气郁痰凝证患者常见症状,患者患病后因对疾病的不了解而产生的恐惧与焦虑亦使原有症状加重,课题组通过健康宣教,并给予心理疏导,患者焦虑情绪得以缓解。
近年来,碘与甲状腺疾病的相关性成为研究热点。相关研究表明,碘摄入量与甲状腺肿患病率呈U字形曲线[15],即碘缺乏或碘过量都会导致或加重甲状腺疾病的发生。含碘中药多具有软坚化痰消瘿的作用,消减颈前肿块之力较强。本方含碘中药如夏枯草、浙贝母、生牡蛎等,虽单剂中药的含碘量不多,但服用时间长,所以需定期监测患者的尿碘水平。本研究对治疗组和对照组患者治疗前后的甲状腺功能(血清FT3、FT4、TSH)及尿碘水平进行测定和比对,结果提示治疗组治疗前后甲状腺功能、尿碘水平与对照组比较差异均无统计学意义(P>0.05),表明消瘿散结丸中虽有含碘中药,但未影响患者的血清碘含量及甲状腺激素水平,无增加甲状腺结节性疾病的风险。
综上,消瘿散结丸治疗气郁痰凝型NG临床疗效显著,且未发现明显不良反应,值得进一步研究和应用。由于受研究时间、研究经费等客观条件的限制,本次研究样本量较少,且仅选择气郁痰凝证单一证型患者,下一步拟扩大样本量,并观察中药对其他证型患者的疗效,同时通过动物实验探索中药的治疗机制,以期为中医药防治NG提供更多的方法与依据。
